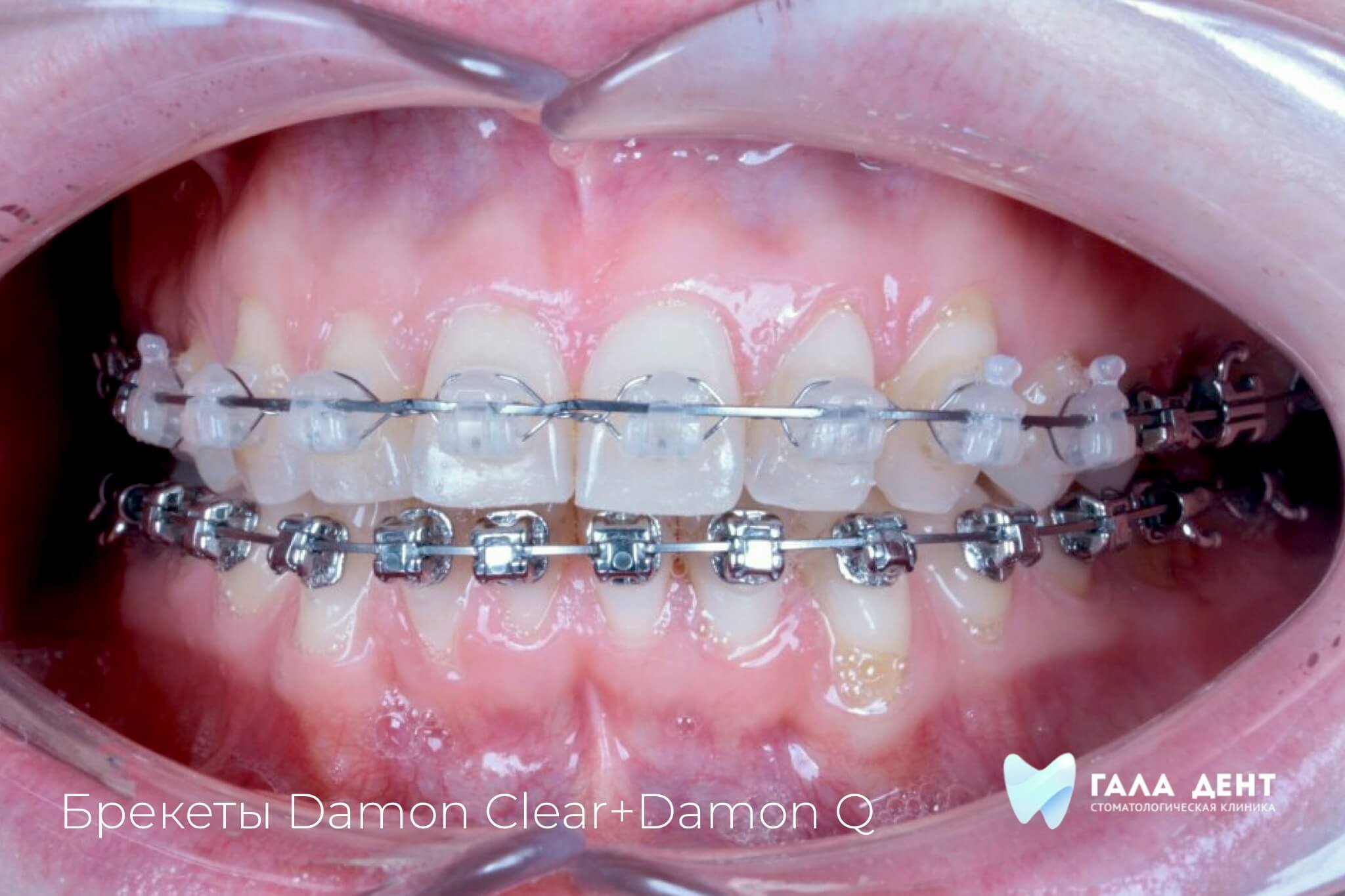
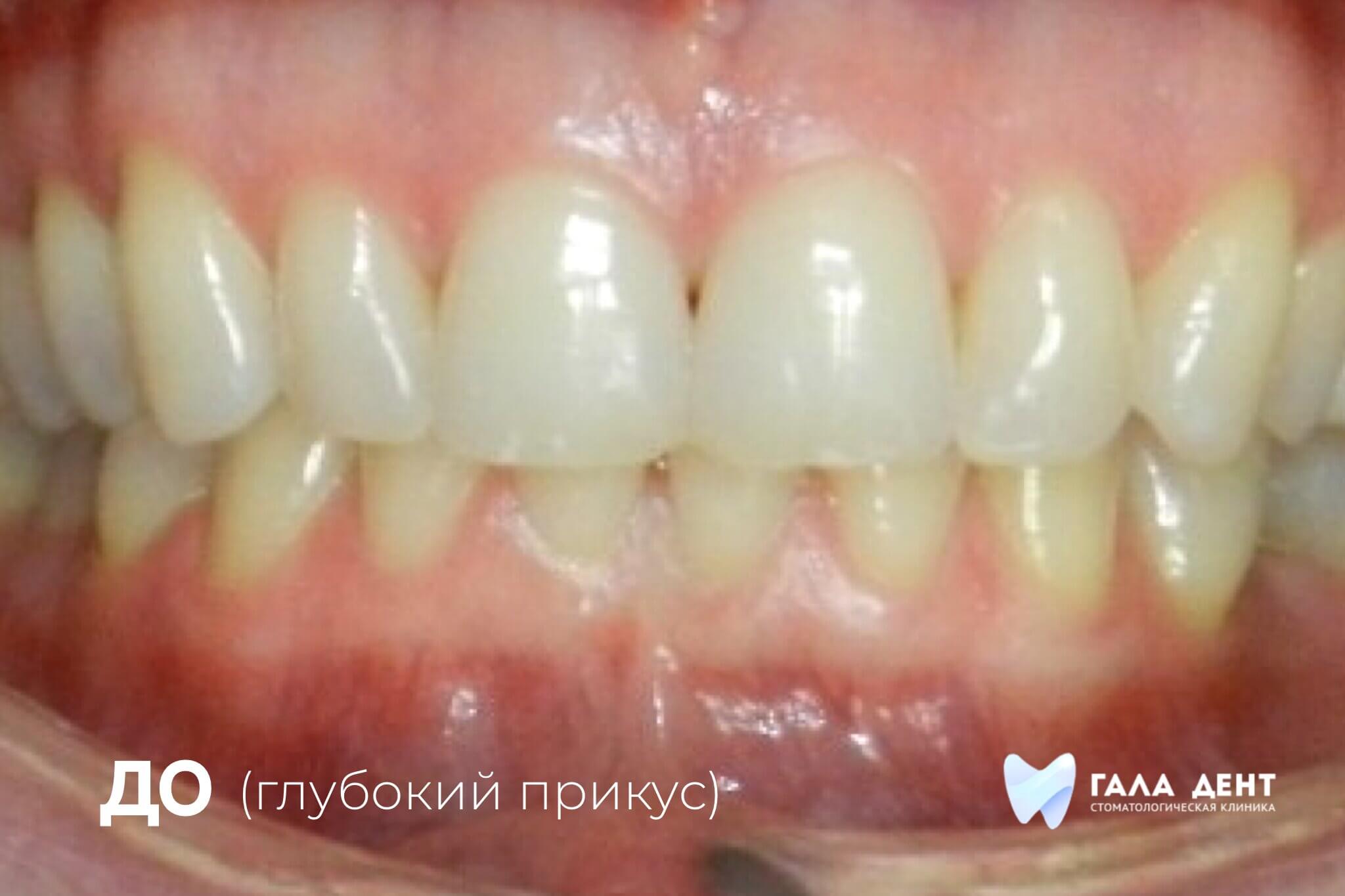
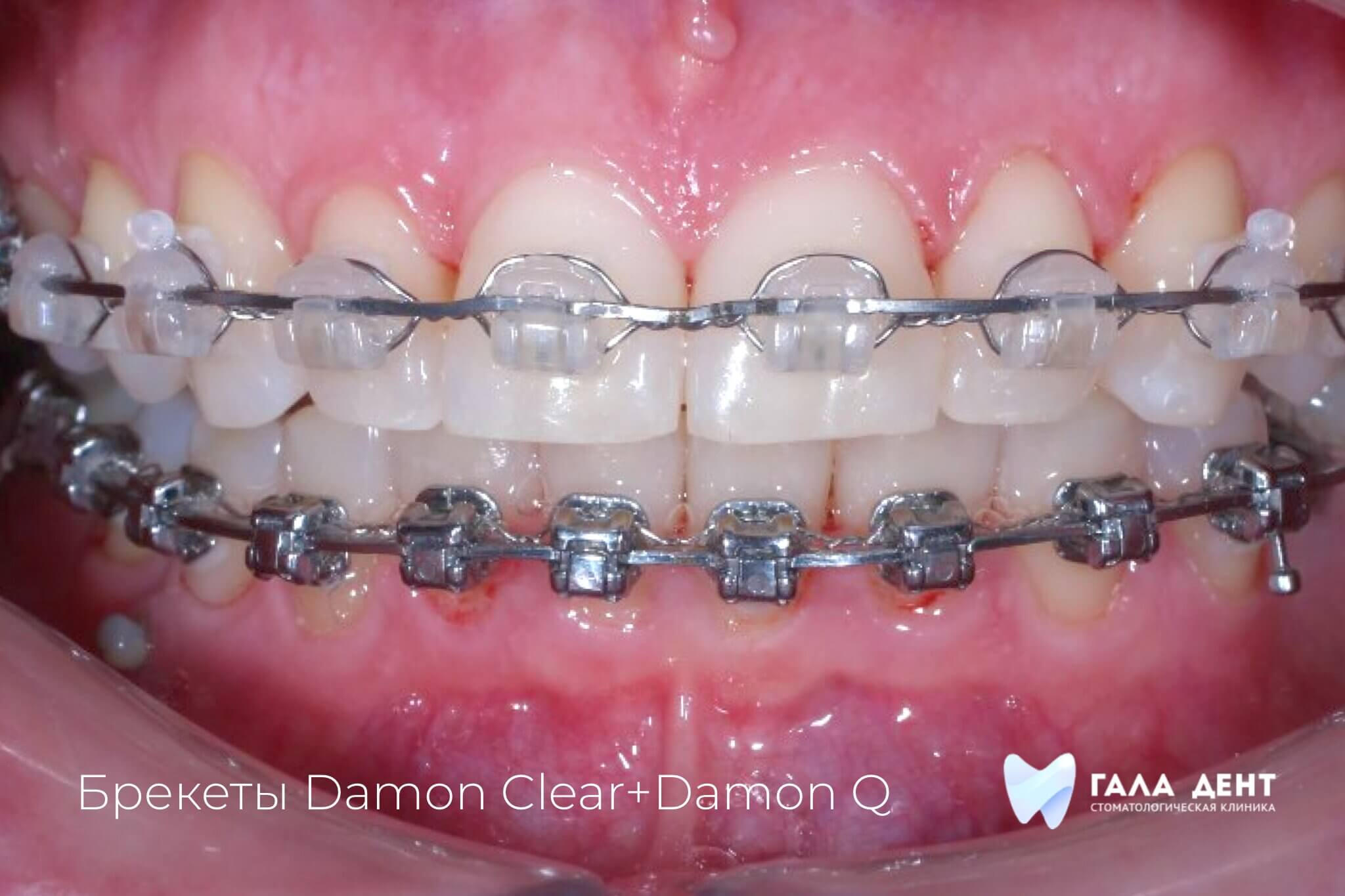
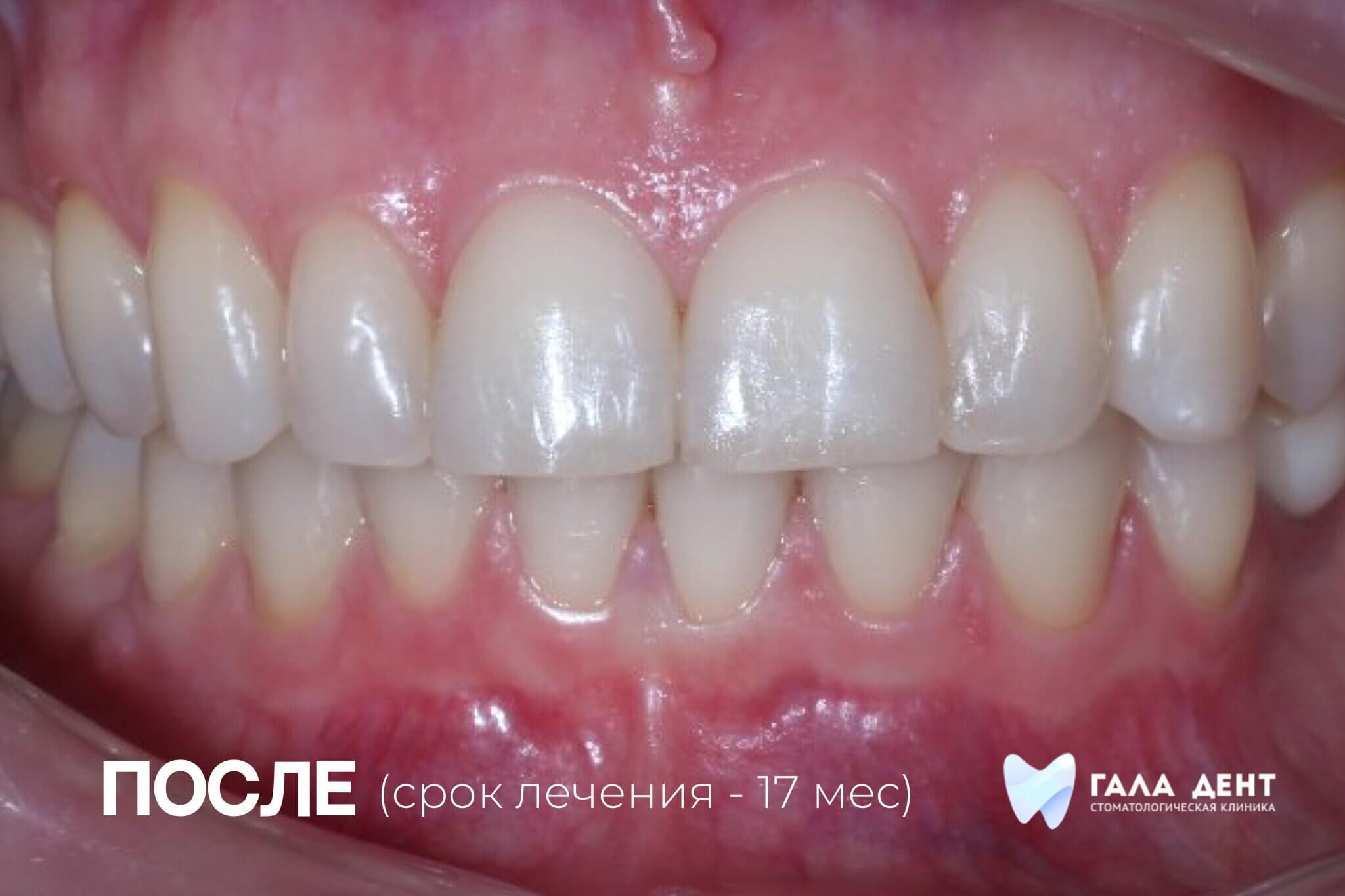
Пластика уздечек и слизистых тяжей
С этой статьей читают
- Советы и рекомендации как полоскать зуб после удаления
- Зачем нужно отбеливание зубов
- Как правильно чистить зубы детям
- Комплексное лечение заболеваний пародонта – десен.
- Пластика десен
- Пластика уздечек и слизистых тяжей
Справка: ортогнатия (orthognathia: орто- + греч. gnathos - челюсть) в переводе с древнегреческого – прямая верхняя челюсть. Можно сказать, что ортогнатия – это и есть правильный прикус, он определяется правильным положением нижней челюсти по отношению к черепу.
Если верхние передние и боковые зубы перекрывают нижние примерно на 1/3 высоты их коронок, то такой прикус и называют ортогнатическим. Он обеспечивает правильное функционирование всей зубочелюстной системы. Ортодонты считают ортогнатический прикус максимально приближенной к идеальному. Его характеризуют ровные зубы, правильная челюсть и плотное, без просвета сцепление резцов.
Признаки ортогнатического прикуса
Ортогнатический прикус – прежде всего удобный для человека, функциональный прикус. Он дает возможность зубочелюстному аппарату человека работать максимально слажено и эффективно.
Для формирования ортогнатического прикуса у ребенка необходима правильная работа жевательных мышц, которые помогают нижней челюсти получить гармоничное развитие и занять необходимую позицию.
Как определить ортогнатический прикус?
- Верхние резцы перекрывают зубы нижней челюсти на треть высоты, при этом зубы плотно смыкаются без просвета и промежутков.
- Каждый зуб смыкается с 2-мя зубами напротив. Исключение – нижние резцы и зубы «мудрости».
- Средняя линия улыбки совпадает с центральной линией черепа.
- Ортогнатический прикус не дает изменений в физиологических процессах жевания, глотания, нет нарушений в дикции.
- Лицо человека с правильным прикусом эстетично и симметрично.
Как работает зубочелюстная система?
Наши зубы работают не каждый сам по себе, а как единая зубочелюстная система. В нее включены челюсти, височно-нижнечелюстной сустав, мышцы и, собственно, сами зубы. При жевании на зубы приходится большая нагрузка, которая в норме должна равномерно распределяться на все зубы через боковые контактные пункты – точки соприкосновения. Также важно, чтобы каждый зуб встречал своего «собрата» напротив конкретным бугорком или ямочкой на жевательной поверхности. Таким образом будет обеспечено точное смыкание, при котором между зубами нет выступающих участков, на которые приходится повышенная нагрузка, и участков, где зубы, вообще, не смыкаются один с другим.
Малейшее нарушение смыкания зубов или другими словами – окклюзии, вызывает проблемы, причем не только с зубами.
Почему важно, чтобы челюсти смыкались правильно?
Возможно, вы удивитесь, но ортодонтические аномалии можно не замечать. Неправильный прикус – это не всегда кривые, смещенные со своих мест зубы, явное несоответствие размера или несмыкание челюстей. Неправильное смыкание тех самых «жевательных бугорков» уже само по себе не позволяет распределять жевательную нагрузку правильно.
Если развить мысль, то получается, что даже одна «плоская», без точной реставрации жевательной поверхности пломба или неправильно поставленная по высоте коронка могут нарушить физиологию правильной окклюзии. При этом последствия нарушений будут обнаружены с годами.
По каким «невидимым» признакам можно определить неправильную окклюзию, т.е неправильный прикус?
Сейчас мы говорим не о видимых признаках плохой окклюзии, а о скрытых, которые проявляются со временем:
- кровоточивость десен и заболевания пародонта,
- чувствительность зубов,
- сколы и трещины зубов, недолговечность зубных реставраций,
- разрушение отдельных зубов, патологическое стирание эмали,
- проблемы с открыванием рта: боли, хруст, «заклинивание» височно-нижнечелюстного сустава,
- усталость при долгом жевании,
- подвижность зубов или их смещение.
Но это только вершина айсберга, поскольку зубы – только часть зубочелюстной системы, которая в свою очередь включена с мышечно-скелетную систему человеческого организма. Сбой в функционировании зубов «передается по цепочке» на череп, шею, позвоночник.
Это вызывает симптомы, которые, на первый взгляд, никак не могут быть связанными со стоматологическими проблемами:
- Сильные головные боли
- Головокружения
- Шум в ушах,
- Боли в затылке, позвоночнике, конечностях,
- Ригидность шейных мышц
Пациенты чаще идут к ортодонту по эстетическим и психологическим причинам - неровные зубы, некрасивая улыбка и профиль, нечеткая дикция. Но мало кто догадывается, что причиной болей в спине или смещения тазобедренного сустава могут быть зубы, вернее их неправильное смыкание.
За постановкой диагноза в таких случаях нужно обращаться к врачу-гнатологу. Он проведет исследования нарушений в зубочелюстной системе и определит причину проявившихся симптомов. Идеальным для пациента в этом случае будет тандем врачей: ортодонта и гнатолога, иногда с привлечением остеопата или лор-врача.
Здоровье человека начинается у него во рту – и это совсем не преувеличение.
Запишитесь на консультацию к нашим специалистам
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Ожидание будущей жизни – особый период в жизни женщины. Здоровье будущей мамы в это время - залог здоровья ее будущего ребенка. Здоровье полости рта и зубов играет в этом совсем не последнюю роль.
Направление на плановый осмотр к стоматологу женщина получает сразу при постановке на учет к гинекологу по факту беременности. Ни в коем случае нельзя откладывать этот визит. Почему - расскажем ниже.
Почему беременной женщине нужен стоматолог?
По данным российской статистики в интенсивной стоматологической помощи нуждаются более 94,7% всех беременных женщин. Женщины детородного, достаточно молодого возраста, не приучены регулярно проходить санацию полости рта и у большинства из них беременность наступает без предварительной подготовки.
Во время самой беременности у женщины снижается иммунитет, изменяется работа слюнных желез, рН полости рта сдвигается в кислую сторону, изменяется гормональный фон. Все это на относительно неблагоприятном фоне стоматологического здоровья приводит к нежелательным проблемам с зубами. Кариес, воспаление десен, и более серьезные проблемы – это очаги воспаления, которые негативно воздействуют как на мать, так и на формирующийся плод. Исследования доказывают возможную взаимосвязь пародонтита матери с преждевременными родами и дефицитом массы тела новорожденного.
Когда нужно идти к стоматологу при беременности?
При нормальном течении беременности и здоровой полости рта приходить к стоматологу на профилактический осмотр для контроля состояние полости рта и получения рекомендаций, нужно по такому графику:
1-й визит: 6–8 недель беременности;
2-й визит: 16–18 недель беременности;
3-й визит: 26–28 недель беременности;
4-й визит: 36–38 недель беременности.Врач на приеме оценивает комплексное состояние полости рта женщины: уровень гигиены, состояние эмали зубов, наличие кариеса, состояние десен, их кровоточивость.
Когда лечить зубы во время беременности?
Если во время осмотра обнаружены проблемы или случилось резкое обострение тех заболеваний, которые женщина имела до беременности, то лечение нужно проводить, но с максимальной осторожностью. Это объясняется угрозой выкидыша, который может быть спровоцирован стоматологическим вмешательством. Риск повышается на определенных сроках беременности: опасными считаются первые 12 недель и последняя неделя перед родами
Оптимальным сроком для стоматологического лечения является период с 13 по 32 неделю. В это время уже сформирована плацента, налажено стабильное кровообращение между организмом матери и плодом, а иммунитет женщины находится на своем пике. Но даже в этот период при общих патологиях течения беременности возможны осложнения. Поэтому беременной женщине крайне важно точно информировать своего стоматолога о состоянии своего здоровья.
Диспансерное наблюдение и стоматологическое лечение беременных в клинике «ГАЛА ДЕНТ»
Клиника «ГАЛА ДЕНТ» на Просвете работает по принципу участкового районного стоматолога, и, конечно, у нас много беременных пациенток, которые обращаются за стоматологической консультацией и лечением в клинику по своему району.
При первом обращении женщина должна заполнить листок здоровья пациента (ссылка) и встать на диспансерный учет. На нее будет заведена персональная электронная карта.
Плюсы такого подхода:
- При постановке на учет после первого визита пациентке не нужно волноваться – она знает, что ее следующий по графику прием уже запланирован.
- В случае острого состояния беременная женщина обращается за стоматологической помощью в свою клинику, в которой уже знают ее и состояние ее здоровья. Она уверенна, что в ее состоянии эта помощь будет оказана быстро, адекватно и в необходимом объеме.
В дальнейшем для работы с беременными пациентками у нас разработан соответствующий протокол, учитывающий особенности их состояния:
- Прием беременной не должен длиться слишком долго, особенно это касается последнего триместра. Поскольку женщине сложно находиться в стоматологическом кресле продолжительное время в состоянии лежа, то по возможности лечение проводится в положении сидя или полулежа.
- Лечение беременных проводится с применением анестезии, но для этого подбираются препараты, которые максимально задерживаются плацентой. Для этого используются препараты артикаина, который используется и при детской анестезии, с минимальным содержанием адреналина.
- Во время пломбирования зуба пропускаются некоторые этапы, в которых используются потенциально опасные для женщины составы. Подбираются соответствующие пломбировочные материалы.
- Эндодонтическое лечение беременных осложняется крайней нежелательностью рентгенологического исследования. Поэтому проводится временное пломбирование каналов с использованием временных паст и пломб. Такие материалы подбираются с учетом их стойкости – пломба должна простоять до родов. После родов женщине назначается дата приема для окончательного лечения.
- Главными в период беременности выступают профилактические процедуры, проведение которых и обеспечивает лечащий стоматолог. Это - правильная ежедневная гигиена ротовой полости с индивидуально подобранными средствами, профессиональная гигиена (ссылка), которую можно и нужно делать во время беременности, надлежащий уход за деснами и глубокое фторирование эмали.
И наш главный совет: при планировании беременности не забудьте посетить вашего стоматолога, сделать чистку и вылечить зубы!
Хотите, чтобы наши специалисты помогли вам в период ожидания малыша?
Тогда записывайтесь на прием-консультацию и воспользуйтесь всеми
преимуществами лечения в клинике «ГАЛА ДЕНТ».
Белые зубы – не просто модный тренд, а визитная карточка современного успешного человека. Белизна зубов ассоциируются со статусом и здоровьем их обладателя - сегодня это необходимо для успешной карьеры. Встречают «по зубам». Но не у всех зубы белы от природы. Привести их к идеальному цвету помогает процедура отбеливания зубов, которая относится в стоматологии к разряду эстетических, но в тоже время имеет самое прямое отношение к здоровью зубов. Отбеливание может как приблизить к идеалу ваше отражение в зеркале, так и нанести непоправимый вред вашим зубам, и тут уже будет не до красоты.
Читайте статью, и вы узнаете, как безопасно отбелить зубы.
В чем суть процедуры отбеливания зубов?
Белизна зубов зависит от количества света, отраженного от их поверхности и природного цвета дентина – зубной ткани, которая просвечивает сквозь эмаль.
Повысить светоотражение зубов можно путем их чистки и полировки, устранения сколов, неровностей и некачественных пломб. Но цвет дентина у человека заложен природой – он может быть белым, а может быт желтоватым или сероватым. Самые белые зубы от природы у представителей негроидной расы. Изменить цвет дентина можно только при помощи химического воздействия на него окисляющегося атомарного кислорода – это и делается во время процедуры отбеливания.
Атомарный кислород из отбеливающего геля на основе перекиси водорода или карбамида проникает сквозь зубную эмаль к дентину. Затем происходит его окисление, и зубной дентин осветляется. Степень осветления зависит от процентного содержания перекиси водорода в отбеливающем геле, времени выдержки и способе окисления. Чтобы достичь нужного оттенка зубов процедуру повторяют.
Почему темнеют зубы?
Если ваши зубы всегда имели темный или желтый оттенок, но он в течении жизни не изменялся – то нет никаких причин для беспокойства. Это ваш природный оттенок зубов. Но бывает, что зубы начинают изменять свой цвет. Почему такое может произойти?
Появление пятен на зубах может быть связано с:
- начинающимся кариесом – обычно таких пятен немного – одно-два,
- приемом тетрациклина (это так называемые «тетрациклиновые зубы») и некоторых других лекарств,
- флюорозом – изменением цвета зубной эмали из-за повышенного употребления фтора – с водой, в зубных пастах.
Изменение цвета одного или нескольких отдельных зубов может быть вызвано:
- некачественным эндодонтическим лечением,
- травмой зуба.
Если вы обнаружили, что все зубы изменили цвет – пожелтели, потемнели, то причина кроется скорее всего в следующем:
- вы плохо следите за гигиеной зубов, и скорее всего не помните, когда делали последний раз профессиональную чистку у стоматолога,
- вы много курите,
- вы потребляете чрезмерное количество кофе, чая, напитков с красителями, или окрашивающих продуктов,
- вы едите слишком много сладкого.
Кому нужно отбеливать зубы?
Ответ на это вопрос очевиден – всем, кто хочет, чтобы они были белыми. Отбеливание – это сугубо косметическая процедура. Получить желаемый оттенок зубов может каждый, но главное достичь этого самым безопасным и комфортным способом.
Противопоказания к отбеливанию зубов
- Отбеливание – процедура для здоровых зубов и десен. Если с их здоровьем пока не все в порядке, то сначала нужно вылечить кариес и воспаление десен.
- Не стоит делать отбеливание, если вы страдаете от гиперчувствительности зубов – может произойти ухудшение.
- На компоненты отбеливающего геля у пациента может быть аллергия.
- Если эмаль зубов имеет трещины, то отбеливание будет слишком болезненным и может раскрошить эмаль.
- Не стоит отбеливать зубы беременным и кормящим женщинам – это не принесет пользы ни вашим зубам, ни малышу.
- Если в зоне улыбки у пациента имеются искусственные материалы – пломбы, виниры, коронки, то после отбеливания они останутся прежнего цвета и будут отличаться от цвета отбеленных зубов. Так что придется выбирать - или не делать отбеливание, или быть готовым все инородные элементы заменить на новые, подходящие по цвету.
Виды отбеливания зубов
Существует две основные методики отбеливания:
1. Домашнее (каповое) отбеливание, при котором пациент дома самостоятельно носит капы, заполненные отбеливающим гелем, согласно схеме, предписанной стоматологом. Домашнее отбеливание не означает, что отбеливание проходит БЕЗ участия врача-стоматолога. Пациент все равно обязательно приходит к нему на прием, проходит обследование полости рта на противопоказания к отбеливанию, и, при необходимости, готовит свои зубы к процедуре. Затем по слепкам пациенту изготавливают индивидуальные капы и выдают отбеливающий гель. Пациент самостоятельно носит капы с гелем, но в случае малейших проблем или вопросов обращается к лечащему врачу.
Эффект домашнего отбеливания будет заметно слабее, т.к. концентрация отбеливающих веществ в геле низкая: перекиси водорода - не более 7,5%, а перекиси карбамида – не более 15%.
ВНИМАНИЕ!
Самостоятельное приобретение и использование несертифицированных, часто неизвестного происхождения средств отбеливания зубов: кап с гелем, гелей, полосок и пр., не имеет к процедуре домашнего отбеливания никакого отношения. Это сомнительная затея, которая в лучшем случае, не принесет никакого результата, а в худшем - может нанести непоправимый вред вашим зубам.
2. Клиническое (кабинетное) отбеливание зубов получило свое название потому, что проходит оно непосредственно в кресле у стоматолога.
Результаты кабинетного отбеливания будут гораздо заметнее домашнего - отбелить зубы можно на 5-12 тонов, в зависимости от методики. В большинстве случаев пациенту не требуется такой кардинальный результат – конечный оттенок зубной эмали рекомендуется подбирать так, чтобы он гармонировал с внешностью. Но тут мы подвержены веянию моды – в Америке популярны ярке белоснежные «голливудские» улыбки, в то время, как Европа тяготеет к более натуральному и гармоничному оттенку, который ближе к слоновой кости.
Кабинетное отбеливание использует различные технологии, каждая из которых имеет свои особенности:
3. Химическое отбеливание при помощи клинических систем отбеливания зубов. Концентрация активного вещества в используемых гелях – до 40%.
4. Ламповое или фотоотбеливание – это методика, при которой отбеливающий гель на зубах активизируется во время процедуры лампой, излучающей специальный свет.
5. Лазерное отбеливание предполагает активизацию отбеливающего геля лазером.
6. Внутриканальное отбеливание зуба является специфической методикой, которую используют для отбеливания отдельных зубов, потемневших вследствие неправильного лечения зубных каналов. Отбеливающую пасту помещают внутрь канала под временную пломбу. Для получения результата может понадобиться несколько таких процедур, их делают с некоторым интервалом.
ВНИМАНИЕ!
Отбеливание зубов не в кабинете стоматолога, а в косметическом салоне, которое часто предлагают под названием «косметического отбеливания» НЕ ЯВЛЯЕТСЯ кабинетным клиническим отбеливанием зубов и может быть опасно для вашего здоровья!
Какую методику отбеливания зубов выбрать?
Выбирать методику отбеливания лучше с вашим лечащим стоматологом.
При этом необходимо учитывать:
- Состояние ваших зубов и зубной эмали
- Какой цвет зубов пациент хочет получить в результате
- Склонен ли пациент к аллергическим реакциям
- Стоимость процедуры
Все используемые сегодня методики при правильном применении безопасны, используются достаточно давно, поэтому у стоматологов накоплено достаточно клинического опыта для их грамотного применения.
ВАЖНО! Все используемые препараты и системы отбеливания должны быть сертифицированы на территории РФ. Не забывайте контролировать это, делая свой выбор!
Как сохранить белизну зубов после отбеливания?
После любого вида отбеливания, чтобы поддержать здоровье зубов и сохранить белизну, как можно дольше, нужно придерживаться следующих правил:
- В первые 3-4 дня после процедуры необходимо соблюдать «белую» диету» – есть по возможности только продукты белого цвета. И точно отказаться от сигарет, чая, кофе, ярких напитков, свеклы и т.п.
- После процедуры отбеливания показана реминерализация зубной эмали. (ссылка на Реминерализация зубов – эффективная профилактика кариеса). еминерализующим гелем стоит пользоваться и дома самостоятельно – врач расскажет вам об этом.
- Чтобы поддерживать чистоту своих зубов, тщательно чистите зубы, периодически используйте отбеливающую пасту и регулярно посещайте стоматолога для профессиональной гигиены.
При соблюдении этих несложных правил вы сохраните белизну своих зубов на несколько лет.
Отбеливание зубов в клинике «ГАЛА ДЕНТ»
Своим пациентам клиника «ГАЛА ДЕНТ» на Просвете предлагает два популярных и безопасных вида отбеливания:
1. Химическое каповое при помощи системы профессионального отбеливания OPALESCENCE.
Использовать такую систему можно как в кресле у стоматолога, так и дома, но для домашнего применения используется гель с меньшей концентрацией перекиси водорода, который даст и менее выраженный результат. Осветление зубов будет до 5 тонов.
2. Холодное ламповое отбеливание ZOOM 4 White Speed.
Это последнее поколение знаменитой системы Zoom! (Зум) компании Philips. Концентрация перекиси водорода в отбеливающем геле данного поколения на 25% ниже, чем у предыдущего Zoom3. Активируется гель лампой холодного света, которая исключает перегрев зубной эмали. Процедура отбеливания выполняется за один визит, займет примерно 1 час и может осветлить ваши зубы на 8-10 тонов.
Мы придерживаемся строгого порядка проведения процедуры отбеливания.
- Сначала пациент отправляется на консультацию и осмотр к нашему стоматологу-терапевту. На приеме врач определяет, есть ли у пациента противопоказания для проведения отбеливания. Если выявлен кариес или заболевания десен, то перед отбеливанием их нужно вылечить.
- Затем пациенту делают профессиональную чистку зубов – удаляют механически весь зубной налет и камни. Это необходимо для качества последующего отбеливания.
- После этого по шкале Vita врач определяют исходный оттенок зубов и оговаривает с пациентом его пожелания к результату. Не всегда можно точно «попасть» в желаемый оттенок зубов, т.к. на отбеливающий реагент дентин человека может реагировать индивидуально.
- При проведении отбеливания десна пациента защищают специальным гелем.
- Врач наносит на зубы пациента отбеливающий гель. Если проводится лампового отбеливания Zoom4, включается лампа для активации геля. Время одной экспозиции – 15-20 мин. После чего гель удаляется. Если желаемый тон не достигнут – процедуру повторяют до 3-х раз.
- После завершения процедуры зубы и полость рта полностью очищают от остатков геля, и на зубы наносят реминерализующий состав.
- Врач выдает пациенту все рекомендации по уходу за зубами.
Хотите отбелить зубы, но остались вопросы? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Трудно спорить с тем, что профилактика – дешевле и разумнее самого лечения.
Вспомните знакомого, у которого нет ни единой пломбы и стоматологи ему не нужны... Ну, как?.. Вам повезло, если нашли такого! Статистика подтверждает: кариесом в мире страдает до 95-99% населения. И особенно он распространен в развитых странах. Как вы думаете – почему?Да-да, питание тоже является тому причиной: мы больше едим "вредных" продуктов – сладости, "бутылочные" напитки, прибавьте к этому низкое качество питьевой воды, консерванты. А еще – стрессы, употребление алкоголя, курение... Поэтому "стройными рядами идем" на профилактику! Вопрос- какая работает? Сейчас с этим и разберемся.
В чем заключается профилактика заболеваний зубов и полости рта?
Основных мероприятии по профилактике не очень много и их можно объединить в группы:
1. Безлекарственная профилактика
- Употребление богатой белками, аминокислотами, макро- и микроэлементами, витаминами пищи; молочных и рыбных продуктов, содержащих кальций и фосфор.
- Достаточное потребление жесткой пищи.
- Ограничение углеводов, сладостей.
- Отказ от слишком горячих и холодных напитков.
- Правильная и тщательная личная гигиена полости рта.
2. Лекарственная профилактика
- Применение препаратов кальция и фтора, витаминов группы D и B, рыбьего жира, нуклеината натрия, фитина, метионина, иммуномодулирующих препаратов. Назначают их сезонно чаще всего детям и беременным женщинам, когда организм испытывает недостаток в витаминах и микроэлементах.
- Реминерализация зубной эмали.
Что такое реминерализация зубов?
Реминерализация – это процедура восстановления естественной структуры зубной эмали, путем насыщения ее минералами. Для этого зубы покрывают различными минерализующими составами с фтором и кальцием. Процедура реминерализации значительно укрепляет эмаль, снижает чувствительность зубов и предотвращает развитие кариеса.
Реминерализация способна защитить здоровый зуб от воздействия неблагоприятных факторов и предотвратить его разрушения, но остановить уже начавшийся кариозный процесс, который зашел дальше начального пятна не удастся.
Применяют различные методики нанесения минеральных составов на зубы: делают аппликации, используют полоскания, ванночки, втирания, наносят гель на зубы с помощью кап. Используется даже электрофорез на область зубов ионами фтора либо кальция, который «транспортирует» минералы в эмаль.
Как проходит процедура реминерализации зубов?
Да, в аптеках можно купить дентальные реминерализующие гели, но наш совет – идите к профессионалам. Стоматолог, во-первых, оценит общее состояние эмали и решит, какой препарат необходимо использовать, а во-вторых, правильно подготовит зубы к процедуре.
Процедуру реминерализации делают только на чистые зубы, после процедуры профессиональной гигиены иначе можно вместо укрепления зубов получить минерализацию мягкого зубного налета, который под воздействием кальция превратится в зубные камни.
Полная процедура реминерализации выглядит так:
- Сначала пациенту проводят профессиональную чистку зубов: удаляются мягкий налет, и, если есть - зубной камень.
- После этого поверхность зубов сушат.
- Третий этап - восстановление эмали препаратами, содержащими кальций в ионной форме.
- И, наконец – реминерализация - нанесение на эмаль фторида натрия кистью или при помощи капы.
После процедуры для закрепления эффекта рекомендуется отказаться от употребления пищи на 2 часа.
Чтобы получить максимальный эффект от процедуры и действительно восстановить зубную эмаль реминерализацию нужно проводить в течение двух недель каждый день или месяц - через день, после этого эмаль покрывают лаком на основе фтора.
Когда нужна реминерализация зубов?
Процедура реминерализации рекомендуется:
- При повышенной чувствительности зубов, если есть болезненная реакция на холодную, горячую, сладкую или кислую пищу.
- При истончении зубной эмали.
- При врожденной недостаточной минерализации зубов.
- В случае кариеса в стадии пятна, еще не вышедшего за пределы толщины эмали.
- При наличии трещин, эрозий и других повреждений зубной эмали вследствие травмы.
- Для восстановления зубов после удаления зубного камня.
- Как поддерживающая терапия при беременности и во время менопаузы.
- В подростковом возрасте, когда эмаль молодых постоянных зубов еще слишком уязвима, реминерализация совместно с герметизацией фиссур очень эффективны, как профилактика кариеса.
- После отбеливании зубов.
- При подготовке зуба к установке винира.
- До и после ортодонтического лечения.
Процедура реминерализации в клинике «ГАЛА ДЕНТ»
Процедура реминерализации зубов в клинике «ГАЛА ДЕНТ» на Просвете очень востребована. Часто наши врачи проводят реминерализацию не саму по себе, а как часть комплексного многоэтапного лечения, поскольку она прекрасно подготавливает зубы к более серьезным его этапам – например, к лечению брекетами.
До процедуры реминерализации пациенту обязательно нужно сделать профессиональную гигиену полости рта. Сколько процедур реминерализации вам нужно пройти подскажет наш стоматолог-терапевт на приеме.
Для восстановления зубной эмали мы используем препараты DENTAL RESOURCES, нанесение которых проводится аппликационным способом.
Так же реминерализация зубов входит в протокол любого нашего кабинетного отбеливания - подробнее об отбеливании читайте в нашей статье об отбеливании зубов. Процедура фторирования зубов, т.е. покрытие их лаком, содержащим фтор, является заключительным этапом процедуры профгигиены.
Для общей профилактики стоматологических заболеваний мы рекомендуем:
- Ограничить потребление вредных продуктов, углеводов и употребление сахара, организовать правильное питание.
- Следить за состоянием своего организма, укреплять общий иммунитет.
- Тщательно проводить ежедневную гигиену ротовой полости, с применением индивидуально подобранных зубных паст и других средств гигиены.
- 2 раза в год удалять зубной налет в кабинете стоматолога.
- При первых признаках изменения чувствительности зубов обращаться в клинику «ГАЛА ДЕНТ».
Хотите быть уверенными, что кариес не страшен вам и вашим родным?
Запишитесь на процедуру реминерализации к нашему стоматологу-терапевту
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Зачем пациенту регулярная профгигиена у стоматолога?
Ежедневная чистка зубов — самая необходимая и действительно эффективная профилактическая процедура.
Пренебрегая правильным и тщательным уходом за зубами и полостью рта, мы подвергаем себя проблемам с зубами и со здоровьем в целом. Чистка удаляет остатки пищи, которые могли бы способствовать образованию вредных бактерий и, как следствие, налета и зубного камня — главной причины заболеваний зубов и полости рта.
Чистые зубы — здоровые зубы!
Но только домашней чистки зубов не всегда достаточно. Очистить зубы в труднодоступных местах: межзубных промежутках, в поддесневых пространствах тщательно не удается. Специалисты приводят такие цифры: при чистке в домашних условиях удаляется около 60% налета. Для образования кариеса и появления воспаления десен оставшихся 40% вполне достаточно. И еще одна проблема — налет со временем превращается в зубной камень. Профгигиена предупреждает заболевания зубов и полости рта и избавляет от лечения у стоматолога. Кроме этого, дает превосходный эстетический результат: зубам возвращается естественный цвет и здоровый вид, улыбка выглядит ухоженной!
Показания к проведению процедуры профгигиены.
- Пищевой налет, мягкий, пигментированный.
- Наличие зубных отложений (камней), налета в наддесневой, поддесневой, контактной области зубов.
- Скученность зубов.
- Неудовлетворительная ежедневная гигиена.
- При ортодонтическом лечении.
- С профессиональной чистки зубов начинается лечение при любых заболеваниях пародонта.
- Рекомендуется профгигиена и перед стоматологическим лечением. Это облегчит выявление кариеса, подбор пломбировочного материала под натуральный здоровый цвет эмали зуба, уменьшает количество патогенных бактерий и ускоряет процесс реабилитации после всех процедур, особенно после хирургических вмешательств.
Как часто нужно делать профессиональную гигиену
Частота проведения профгигиены определяется стоматологом индивидуально для каждого пациента. Но для большинства достаточно проходить процедуру 1-2 раза в год.
Образование налета и камней зависит от вязкости и состава слюны, от наличия вредных привычек (в частности, курения), от состояния прикуса (скученности зубов), от качества зубной щетки, правильности движений зубной щеткой во время чистки зубов, частоты индивидуальной гигиены. Естественно, на скорость отложения налета и камней влияют и хронические заболевания, состояние ЖКТ и эндокринной системы.
Когда нельзя делать профгигиену полости рта
- Во время острой фазы воспалительных стоматологических заболеваний (стоматит, герпес, гингивит, эрозии, язвы) проведение профгигиены лучше отложить.
- У пациентов с нарушениями свертываемости крови, наличием онкозаболеваний, венерических заболеваний, туберкулеза, гепатита, ВИЧ-инфекции.
- При бронхиальной астме, острых респираторных заболеваниях дыхательной системы.
- В первые 10 дней после удаления зуба.
- При наличии кардиостимулятора противопоказан ультразвук.
- Детям до 14 лет не нужно делать чистку с ультразвуком и применять жесткий пескоструйный способ удаления мягкого налета. Подробнее о детской гигиене читайте здесь
Что включает в себя процедура профессиональной гигиены полости рта?
Процедура профгигиены проводится поэтапно и включает в себя несколько отдельных манипуляций, каждая из которых решает отдельную задачу в полости рта.
Удаление твердых зубных отложений ультразвуком
Метод — эффективный и безопасный. Может выполняться под местной анестезией. Инструмент, который при этом применяет стоматолог, называется ультразвуковым скалером.
Моторчик скалера приводит в действие насадку, которая генерирует ультразвуковые колебания с частотой 25 000 –30 000 Гц, очищая зубы от отложений.
Во время снятия зубных отложений ультразвуком на насадку скалера подают воду или раствор антисептика. Жидкость помогает охлаждать насадку и зубы в процессе очистки, лучше удалять осколки отложений с зубов, вымывать их из пародонтальных карманов. Для комфорта пациента применяется слюноотсос, который удаляет изо рта слюну и жидкость для промывания.
При помощи ультразвука возможно удаление отложений на всех поверхностях зубов.
Как обрабатывают полость рта ультразвуковым аппаратом:
- Сначала проводится осмотр полости рта пациента: визуализация проблемы (внутриоральная фотография, при необходимости делают ортопантомограмму (ОПТГ), чтобы определить уровень зубных отложений в поддесневом пространстве.
- Далее десневой край зубов обрабатывают анестезирующим гелем.
- После чего проводят обработку ультразвуком –с помощью вибрации определенной регулируемой силы с зубной эмали легко откалываются и удаляются все твердые зубные отложения.
Процедура AirFlow – удаление мягких зубных отложений.
Снятие мягкого зубного налета аппаратом AirFlow является достаточно эффективной и мягкой процедурой. Эта абразивная технология чистки, при которой удаляется зубной налет и зубы становятся на полтона-тон светлее. Для этого зубную эмаль обрабатывают струей, состоящей из жидкости, аэрозоля и абразивного вещества, основу которого составляет бикарбонат натрия (сода). У раствора приятный запах и вкус, вы всегда сможете выбрать тот, который больше нравится: мятный или из фруктовой линейки. Сама процедура комфортна для пациента. Абразивы не вредят эмали за счет особой круглой формы очищающих гранул, но при этом хорошо ее очищают. Чистка происходит под контролированным напором, что оберегает мягкие ткани ротовой полости от повреждений.
Для поддесневых зубных отложений есть специальная пародонтальная насадка и другой вид вещества - мелкодисперсная сода с кальцием.
AirFlow подходит тем, кто носит коронки, импланты или брекеты. Метод работает как профилактика развития кариеса и болезней десен, и как подготовка ротовой полости для установки ортопедических конструкций, имплантации. AirFlow нередко предшествует также пломбированию, установке протеза или обычному отбеливанию зубов.
Полировка зубов пастой
Шлифовка и полировка зубов – это неотъемлемая часть профессиональной чистки. Процедура частично заменяет отбеливание, улучшает эстетику улыбки. Но, что особенно важно: после профгигиены зубная поверхность останется шероховатой, и это приводит к быстрому повторному формированию налета и отложений. Полировка делает эмаль гладкой, и зубные отложения буквально «скатываются» с нее.
Для полирования используют специальные полировочные насадки. Стоматолог поочередно использует несколько видов абразивных паст, начиная с грубой и заканчивая средне- или мелкозернистой. Дополнительный профилактический эффект и антикариозную защиту обеспечивают такие полезные компоненты пасты, как ионизированный фтор и ксилит.
Насадки и пасты подбираются индивидуально, в зависимости от состояния зубной эмали. В конце процедуры следует прополоскать рот, а затем врач проведет финишный этап – покроет эмаль фтор-лаком для дополнительной защиты от пищевых кислот.
Как проходит процедура профгигиены в клинике в клинике «ГАЛА ДЕНТ»
Процедура профгигиены в клинике «ГАЛА ДЕНТ» на Просвете одна из самых любимый и востребованных у наших пациентов, т.к. ухаживать за своими зубами они любят и умеют.
- Начинается процедура с профилактического осмотра у стоматолога-терапевта на предмет здоровье зубов, десен и выявления возможных противопоказаний. Желательно перед визитом в клинику самостоятельно хорошо почистить зубы. Если вдруг не успели или забыли – вам в помощь наш одноразовый гигиенический набор.
- По необходимости пациенту может быть назначена визиография или рентгенологическое исследование (ОПТГ), для выявления кариеса, патологий пародонта или наличия камней в поддесневом пространстве ниже линии десневой борозды.
- Начинается процедура с удаления твердых зубных отложения ультразвуком. Для этого выполняется аппликационное обезболивание специальным гелем-анестетиком. Все насадки на аппараты индивидуальны и стерильны. В некоторый случаях врач может применять ручные инструменты для удаления камней в труднодоступных местах или при противопоказаниях к применению ультразвука.
- На втором этапе переходят к удалению мягких зубных отложений аппаратом AirFlow.
- Завершают профессиональную гигиену полости рта полировкой эмали мягкими полировочными дисками и обработкой фторлаком. Так что получается, целых 4 процедуры в одной.
По показаниям пациенту может выполняться отдельно только одна из перечисленных процедур.
Запишитесь на профессиональную гигиену к нашему стоматологу-терапевту
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Давайте поговорим откровенно, не секрет, что для большинства пациентов визит к стоматологу является стрессом. Опросы говорят - 90% населения в России боятся лечить зубы! И в основном все опрошенные подчеркнули, что боятся боли. Многие еще помнят, когда анестезия применялась, в основном, при удалении зуба. Помнят пресловутое "потерпите" - вместо обезболивания и болезненные ощущения при лечении зубов, даже, с обезболивающим уколом. А объясняется это тем, что раньше местная анестезия действовала минут через 15 после укола, а на одного пациента по регламенту врач должен был тратить, как раз примерно это время.
Сегодня лечение стоматологических заболеваний стало совсем другим - безболезненным и все более и более комфортным. И анестезия в этом играет не последнюю роль.
Какой должна быть анестезия в стоматологии?
От пациентов на приеме можно услышать: "сделайте хороший укол", "такую, чтоб не чувствовалось" или "подешевле"... Но препараты для обезболивания существенно различаются, одни могут вам не подходить, другие вызовут отек, или аллергическую реакцию. Стоматолог подбирает обезболивающий препарат для пациента ИНДИВИДУАЛЬНО, в зависимости от целей и способов лечения зубов и состояния его организма.
Метод обезболивания должен быть эффективен, обоснован и безопасен для пациента.
Основные виды местной анестезии в стоматологии
1. Аппликационное обезболивание - неинвазивный безинъекционный метод, т.е. это - НЕ укол! На десну в области больного зуба наносится специальный анестезирующий гель или спрей.
Аппликационная анестезия очень актуальна у взрослых пациентов с выраженной дентофобией и в детской стоматологии, так как сделать укол ребенку сложно. Применяют такую анестезию перед основной, чтобы пациент не чувствовал сам укол, или при легких процедурах – профгигиене, пришлифовывании эмали, и т.п.2. Инфильтрационная анестезия создает в области больного зуба "запас" анестетика, откуда он будет рассасываться и давать обезболивающий эффект. Инфильтрационное обезболивание особенно эффективно на верхней челюсти, а на нижней - только в области передних зубов.
3. Проводниковая анестезия. Суть проводниковой анестезии заключается в блокировании определенных нервов. Она более продолжительна, дает более сильный эффект и охватывает бОльшую площадь, чем другие виды анестезии. Проводниковая анестезия рекомендована тогда, когда требуется комплексное сложное хирургическое вмешательство, при работе с несколькими зубами, в области воспаления, при необходимости удаления пульпы, вскрытия абсцесса.
4. Ультразвуковая анестезия. Ультразвук помогает точно определить место введения анестетика - до миллиметра выверить место, куда ввести иглу, чтобы ввести анестетик как можно ближе к нерву. Это обеспечит наиболее эффективное и безопасное обезболивание нужного участка.
5. Интрасептальная (внутриперегородочная) и интралигаментарная (внутрисвязочная/ и внутрипериодонтальная) анестезия.
Эти методы требуют специальных навыков персонала и специального оборудования, поэтому используются достаточно редко. Анестетик вводится в костную перегородку между зубами или в периодонтальное пространство. Используются при неэффективности других методов обезболивания.Лечение зубов под общей анестезией или наркозом
Наркоз в стоматологии применяется реже, чем местная анестезия и является не дежурным решением, а скорее исключительной необходимостью, когда лечение зубов под любой другой анестезией невозможно.
Да, препараты, используемые для общего наркоза, безопасны для здоровья пациента и имеют минимальные противопоказания, но общее обезболивание оказывает влияние НА ВЕСЬ ОРГАНИЗМ, тогда как местная анестезия – только на необходимые участки.
Общий наркоз показан при:
- сильной дентофобии - непреодолимом страхе лечения;
- при общих заболеваниях, которые обуславливают неадекватное поведение пациента, например при эпилепсии;
- сложных хирургических вмешательствах, требующих очень длительной работы хирурга;
- при аллергической непереносимости всех современных местных анестетиков.
Общий наркоз может применяться только в специально оборудованной для этого клинике, которая имеет или свою бригаду анестезиологов, или в ней предусмотрено развертывание работы выездной бригады, со всем необходимым оборудованием для реанимации.
Нужно понимать, что опасен не сам наркоз, опасна неоснащенность клиники медоборудованием, опасно проведение наркоза неквалифицированным медперсоналом!
Главное преимущества общего наркоза при лечении зубов - это сокращение времени лечения. За один прием врач имеет возможность удалить или вылечить несколько зубов.
Что такое седация в стоматологии?
В качестве альтернативы общему наркозу используют седацию в сочетании с местной анестезией. Седация - это введение успокаивающих препаратов, которые погружают пациента в легкую поверхностную дрёму, помогают расслабиться и успокоиться во время стоматологического лечения. Применяют седацию при лечении как взрослых, так и детей.
Есть три способа введения препаратов для седации:
- ингаляционный - в течение всего лечения пациент вдыхает успокаивающий газ (смесь кислорода и закиси азота) через маску;
- внутривенный - инъекция подходящего для конкретного пациента препарата;
- пероральный - лекарство обычно растворяют в стакане воды, сока.
Седация — не обезболивание, она применяется в комплексе с местной анестезией.Противопоказаний к седации немного:
- возраст до трех лет;
- индивидуальная непереносимость препаратов;
- респираторные заболевания;
- нервно-мышечные заболевания, эпилепсия.
Использование закиси азота противопоказано при:
- внутричерепной гипертензии, т.е. повышенном давлении в полости черепа;
- синдроме гипервозбудимости.
Что такое карпульная анестезия?
Как правило, современные стоматологические клиники использует карпульную анестезию.
Анестетик содержится в одноразовых карпулах — своеобразных картриджах с обезболивающим раствором, которые вставляются в шприцы с одноразовыми иглами.Преимущества карпульной анестазии:
- точная дозировка анестетика, что облегчает контроль над дозой обезболивания;
- стерильность - раствор внутри карпулы запечатан с соблюдением норм асептики, контакт лекарства с воздухом исключается, применяется одноразовая игла.
Какие препараты используют при анестезии у стоматолога?
Знаете ли вы названия препаратов, используемых для анестезии? Скорее всего, вы вспомните новокаин или лидокаин. Кстати, новокаин сейчас не применяется при лечении зубов.
Появилось много новых и гораздо более безопасных препаратов, обладающих большей эффективностью: ультракаин, убистезин, септонест, скандонест. Их обезболивающее действие сильнее в 5 – 6 раз.Когда применяется анестезия в детской стоматологии?
Обезболивание для детей так же необходимо, как и для взрослых. Это чистый миф, что у детей в молочных зубах нет нервов, поэтому болеть они не могут! Учитывая, что детский организм более уязвим ко всем воздействиям, подбор правильной и безопасной анестезии для ребенка еще ответственнее для стоматолога. Как подойти к этому вопросу правильно читайте в нашей статье о детской анестезии.
Особенности обезболивания стоматологического лечения у пациентов пожилого возраста
У людей пожилого возраста применение анестезии должно проводится, с учетом возможности развития дыхательной недостаточности и осложнений со стороны сердечно-сосудистой системы. Обязателен тщательный сбор предварительного анамнеза, вплоть до консультаций с лечащими врачами общей практики.
Основные противопоказания к местной анестезии в стоматологии
- Аллергия, индивидуальная непереносимость обезболивающих компонентов и вспомогательных веществ препарата.
- Бронхиальная астма, тахикардия, нестабильная стенокардия, рефрактерная аритмия.
- Психические отклонения и нарушения у пациента.
- Недавно перенесенный инфаркт, инсульт, операция на сердце, операция по коронарному шунтированию.
- Пониженная свертываемость крови, в том числе, вызванная употреблением антикоагулянтов.
- Болезни, поражающие эндокринную систему - тиреотоксикоз, сахарный диабет и другие.
- Применение антидепрессантов и адреноблокаторов.
- Печеночная и почечная недостаточность в тяжелой форме.
Не рекомендуется делать анестезию, и, вообще, лечить зубы, на голодный желудок, при плохом самочувствии, при острых состояниях и обострении заболеваний.
При подозрении на наличие аллергии пациенту необходимо сдать соответствующие аллергические пробы. В случае выявления непереносимости всех препаратов для местного обезболивания, пациенту рекомендуют общий наркоз.
Какие особенности анестезии в стоматологии для беременных?
Главным препятствием к лечению зубов беременным женщинам становится анестезия. Обычные обезболивающие препараты им не подходят, так как в раствор с анестетиком обычно добавляют сосудосуживающие средства. Но стоматолог – один из очень нужных врачей в период беременности. Чтобы узнать как, когда и под каким обезболиванием лечить зубы будущей маме читайте нашу статью «Диспансерное наблюдение беременных
Анестезия для взрослых пациентов в клинике «ГАЛА ДЕНТ»
В клинике «ГАЛА ДЕНТ» на Просвете специалисты проводят обезболивание при помощи аппликационной, инфильтрационной и проводниковой анестезии. При инъекционном введении препаратов у нас используются карпульные шприцы.
Для введения пациентам мы используем только сертифицированные анестезирующие препараты от ведущих мировых производителей. Подбор анестетика мы осуществляем всегда индивидуально, поэтому у нас всегда в наличии достаточно широкая линейка анестезирующих средств для взрослых и маленьких пациентов.
Сбор тщательного анамнеза перед лечением – очень важная составляющая, для этого пациент должен внимательно заполнить Листок здоровья пациента и честно ответить на все вопросы врача-стоматолога.
При подозрении на возможное возникновение аллергической реакции на анестезию или наличие любых противопоказаний пациент будет направлен на дообследование и сдачу аллергических проб.
Остались вопросы? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Новые технологии в соматологии, которые внедряются в ежедневную практику приносят более качественные результаты и делают процесс лечения для пациентов все более комфортным. Миниимпланты (минивинты) появились в стоматологии в начале XXI века и активно используются примерно последние 10 лет. За это время наработан значительный клинический опыт. Из этой статьи вы узнаете, как и когда можно воспользоваться этой технологией на благо своего здоровья.
Что такое миниимпланты?
Миниимплантаты – это маленькие копии обычных имплантатов, диаметром 1,5-2 мм, которые тоже производят из сплавов титана. Они примерно в 4 раза меньше своих полномерных собратьев. Установить единичную зубную коронку или зубной «мост» на такого малыша не получится – он не выдержит жевательной нагрузки. Но можно использовать с большим успехом в других целях.
Когда в стоматологии используются миниимпланты?
В современной стоматологии миниимпланты с успехом используются:
1. Для условно-съемном протезировании на миниимплантах, т.к. хорошо удерживают легкие протезирующие конструкции с дополнительной опорой на десну – как полные, так и частичные. Это решает вопрос фиксации протезов и избавляет пациентов от дискомфорта. Необходимое для фиксации протезов количество миниимплантов часто определяется индивидуально, по в среднем используют от 6 до 10 минивинтов.
2. В качестве опоры при шинировании подвижных зубов в пародонтологии.
Ортодонтические миниимпланты используют при лечении брекетами. Они дают ортодонтам дополнительные возможности в лечении: точность предсказуемость и контроль. Благодаря применению ортодонтических миниимплантов лечение брекетами не требует установки на брекет-систему сложных дополнительных конструкций, которые использовались ортодонтами еще совсем недавно для создания необходимого баланса и перенаправления ортодонтических сил дуг. В большинстве своем в ортодонтии миниимпланты используются в качестве опоры или для создания точно направленной ортодонтической силы, воздействующей на зубы.
Установка ортодонтического миниимпланта занимает несколько минут и делается под аппликационной анестезией. Минивинт просто вкручивается в нужное место и сразу может выполнять все свои функции. Ортодонтические миниимпланты немного отличаются по своей конструкции от тех, которые используют для протезирования. Головка ортодонтического минивинта имеет специальную конструкцию, которая препятствует его зарастанию тканями и имеет крепления для фиксации ортодонических тяг. По окончании лечения миниимплант легко удаляется простым выкручиванием, после чего кость просто зарастает.
Чем хороши миниимпланты?
- Миниимпланты можно использовать при атрофии костной ткани без проведения наращивания кости.
- Практически нет противопоказаний для установки.
- Не травматичный и безболезненный процесс установки «сквозь» мягкие ткани десны – при установке миниимпланта для обезболивания достаточно аппликационной анестезии.
- Практически в 100% случаев не вызывают отторжения.
- Время послеоперационной реабилитации – всего несколько часов.
- Миниимпланты отлично фиксируют условно-съемные частичные и полные протезы, и обеспечивают полный комфорт их ношения для пациента.
- При протезировании позволяют пациенту уйти из кабинета стоматолога «с зубами», т.к. нагрузку протезирующей конструкцией делают сразу.
- Могут быть установлены в любом, даже труднодоступном месте.
- При ортодонтическом лечении брекет-системой минимпланты – это полная и очень удобная альтернатива лицевой дуге и сложным дополнительным .
- Более доступное по цене решение, чем установка полноценных имплантатов.
- Гарантийный срок службы миниимплантов при протезировании – 8-10 лет.
Недостатки миниимплантов
- Не могут нести на себе единичную зубную коронку или зубной «мост», т.к. не выдерживают большой жевательной нагрузки.
- Практически не остеоинтегрируются в кости.
- Хрупкие при травмах из-за малой толщины винта.
Кому стоит задуматься над установкой миниимплантов?
- Пациентам с особенностями строения челюсти, не позволяющим протезироваться другими способами.
- Пациентам с заболеваниями пародонта, которым противопоказана большая нагрузка на дёсна.
- Если при ортодонтическом лечении нужно создать опору или перенаправить вектор воздействия ортодонтических сил.
Установка миниимплантов в клинике «ГАЛА ДЕНТ»
Установка как одного, так и нескольких миниимплантов в клинике «ГАЛА ДЕНТ» на Просвете проводится за один прием. Но для этого требуется предварительная подготовка.
- Диагностику пациент делает еще в самом начале, ДО составления плана лечения, будь-то протезирование или ортодонтическое лечение. Обычно - компьютерную томографию - 3D KТ. Это дает стоматологу-хирургу «карту», по которой он и будет рассчитывать места установки миниимплантов.
- Главное условие хорошего заживления после миниимплантации, как и любого хирургического вмешательства – это чистота полости рта. Так что перед процедурой пациенту необходима санация и профгигиена
- Для обезболивания установки одного миниимпланта достаточно аппликационной анестезии, при установке не нескольких миниимплантов может применяться обычное местное обезболивание.
- Процедура установки имплантата очень проста: стоматолог-хирург дезинфицирует место установки, делает прокол мягких тканей и вкручивает миниимплант. Он готов сразу выполнять свои функции – служить опорой при ортодонтическом лечении или удерживать протез.
- При условно-съемном протезировании заранее изготовленный протез защелкивают на шайбах минивинтов. На этом процедура окончена. После чего пациент сможет жевать спустя несколько часов, но, разумеется, должен соблюдать все правила послеоперационной гигиены.
Хотите узнать больше об использовании миниимплантов? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
О процедуре имплантации знают все уже давно. Она предполагает установку в челюсть пациента искусственного «корня» зуба вместо утраченного, с целью последующего протезирования. Но, как правильно проходить эту процедуру, чтобы новый искусственный зуб прослужил вам всю жизнь, знают немногие. В этой статье мы расскажем вам обо всех тонкостях имплантации.
Что такое дентальный имплантат?
Дентальный имплантат – это искусственный корень зуба, который изготавливают, чаще всего, из биологически инертного титана или его сплавов. Существуют различные виды имплантатов, но самые распространенные – корневые. Корневой дентальный имплантат напоминает собой шуруп, который погружают в толщу кости. Со временем имплантат сращивается с костью челюсти – т.е. остеоинтегрируется. На сам имплантат ставят специальный переходник – абатмент, который помогает зафиксировать зубную коронку. От выбора качественного абатмента, во многом зависит эстетичность полученного результата. Абатменты бывают разными - как серийными, так и индивидуальными, металлическими или циркониевыми.
Кому нужна процедура имплантации?
Процедура имплантации может понадобиться в любом возрасте: и в 20, и в 40, и в 50. Причиной является потеря одного или нескольких зубов, или изначальное отсутствие зуба, который не прорезался. Задача у имплантации одна – восстановить целостность, функцию и красоту зубного ряда. На сегодняшний день проводят, как единичную, так и множественную установку зубных имплантатов.
Имплантация или обычное протезирование?
Многие пациенты сомневаются, стоит ли устанавливать имплантат, если есть возможность протезировать зуб при помощи обычной мостовидной конструкции. Выбор всегда остается за пациентом, но нужно учитывать факторы, которые мы приводим ниже в таблице.
Важные факторы
Протезирование на имплантате
Протезирование мостовидным протезом
Изменения со стороны кости челюсти
Изменений кости нет, т.к. имплантат правильно распределяет и передает жевательную нагрузку на кость, чем препятствует развитию со временем атрофии (убыли) костной ткани.
Постепенное прогрессирующее развитие убыли костной ткани, т.к. мостовидная конструкция недостаточно нагружает кость и в месте дефекта костная ткань постепенно убывает и под протезом оседает десна.
Влияние на соседние зубы
Нет
Необходимо обтачивать и депульпировать соседние зубы, для установки опорных коронок, которые будут держать «мост». Кроме того, распределение жевательной нагрузки приходится как раз на эти опорные зубы, что приводит к их преждевременному разрушению.
Долговечность
Пожизненно
В среднем 10-15 лет
Особенности ухода
Так же, как и за своими родными зубами
Требуют регулярной очистки промежутков между зубами и телом протеза.
Единственный вид протезирования, который сохраняет другие ваши зубы от повреждений и препятствует развитию убыли костной ткани – это протезирование с установкой имплантатов.
ВАЖНО! Чем раньше будет проведена установка имплантата на месте утраченного зуба, тем меньше изменений, спровоцированных отсутствием зубов, произойдет в зубочелюстной системе. И тем проще и дешевле будет установить имплантат.
Две основные методики имплантации: классическая и одномоментная – в чем разница?
Различают 2 основные методики, которые используют для установки имплантатов: классическая двухэтапная и одномоментная.
Двухэтапная имплантация предусматривает сначала установку в кость челюсти титанового корня, его приживление – остеоинтеграцию, а установка зубной коронки будет уже вторым этапом. После полного заживления, десна над имплантатом разрезается, на имплантат устанавливается сначала формирователь десны (ФДМ), а через 2 недели устанавливают абатмент с коронкой. На период реабилитации пациенту устанавливаются временные протезирующие конструкции.
Одномоментная имплантация отличается тем, что пациенту устанавливают корень – имплантат, на него ставят формирователь десны и сразу нагружают его временной, а через 2 недели устанавливают абатмент с постоянной коронкой. Считается, что под жевательной нагрузкой остеинтеграция имплантата проходит быстрее. Одномоментная имплантация возможна в случае, если у пациента нет проблем с объемом костной ткани в месте имплантации и других относительных противопоказаний, и также устанавливаются единичные имплантаты.
Так же возможно проведение одномоментной имплантации сразу после удаления зуба, чтобы пациент, во-первых, не переносил 2 последовательные операции – сначала удаление зубы, а потом имплантацию, а во-вторых, не ходил с «дыркой» в зубном ряду. Особенно это важно для пациентов, у которых планируется удаление зубов в зоне улыбки. В случае, если такая одномоментная операция возможна, пациент выйдет из кабинета стоматолога с полным комплектом зубов. Противопоказаниями к установке имплантата сразу после удаления зуба являются воспаление в месте операции, пародонтологические заболевания, уменьшение объема кости на данном участке.
Какую методику установки имплантата выбрать для конкретного пациента решает врач, исходя из клинической ситуации.
Что такое «ортодонтическая подготовка» и зачем она нужна?
Мы вынуждены констатировать факт – большинство пациентов не восстанавливают зубы сразу после их удаления. Отложенное протезирование очень негативно сказывается на всей зубочелюстной системе. Об атрофии - убыли кости, в месте удаления мы уже рассказали, но кроме проблем с костью, у пациента постепенно начинают смещаться зубы, расположенные рядом с удаленным. Это происходит потому, что каждый зуб тесно связан с соседними зубами. Через боковые контакты зубов - точки соприкосновения, идет перераспределение жевательной нагрузки на ВЕСЬ зубной ряд. Если же один «боец» выбыл, то зубы-соседи стремятся найти «родное плечо», и смещаются на свободное место. В это же время зубы-антагонисты тоже ищут «собрата» для контакта при смыкании челюстей и выдвигаются в промежуток.
Поэтому, если спустя даже 1 год пациент захочет протезировать отсутствующий зуб, он столкнется с тем, что устанавливать протез просто некуда – свободное место уже занято сместившимися зубами.
В этом случае возможно 2 варианта решения проблемы:
- Удаление мешающих зубов, или их серьёзная обточка.
- Ортодонтическое лечение брекетами для того, чтобы поставить все зубы в нужные для протезирования позиции. Это значительно дольше по времени, но зато так будут сохранены все зубы пациента.
Такое предварительное ортодонтическое лечение и называется ортодонтической подготовкой. Оно планируется совместно стоматологом-ортопедом и ортодонтом. Комбинированный план лечения будет включать сначала ортодонтический этап, затем этап имплантации, и наконец, - финальный этап протезирования.
Когда нельзя устанавливать имплантаты?
Для установки имплантатов существует 2 категории противопоказаний:
1. Абсолютные противопоказания к имплантации.
- Онкологические заболевания.
- Иммунодефицитные состояния, ВИЧ, СПИД.
- Сахарный диабет 2-го типа.
- Сердечно-сосудистые заболевания могут быть противопоказаниями к имплантации по усмотрению врача, в зависимости от состояния пациента.
Они провоцируют отторжение имплантата и поэтому исключают возможность проведения имплантации.
2. Относительные противопоказания к имплантации.
- Заболевания пародонта.
- Очаги воспалений в полости рта.
- Убыль костной ткани.
- Плохая гигиена.
- Курение.
Все эти состояния не исключают установку имплантатов, но требуют предварительного устранения.
Как правильно подготовиться к имплантации?
Для того, чтобы процедура установки имплантатов прошла успешно нужно, чтобы:
- у пациента не было относительных, и, разумеется, абсолютных противопоказаний к процедуре.
- был достаточный объем костной ткани в предполагаемом месте установки имплантата.
- было место в зубном ряду для установки имплантата и последующего протезирования.
- полость рта пациента должны быть «чистой»: т.е. там не должно быть зубов с кариесом, зубного налета и камней, воспалительных заболеваний слизистой.
Согласно этим требованиям и должна проходить подготовка к процедуре имплантации.
1. Нужно пройти предварительную диагностику. В обязательном порядке это будет рентгендиагностика (ортопантомограмма или 3D KT), а также могут быть назначены общеклинические исследования: анализ крови – общий и на уровень глюкозы, анализ мочи. При патологии щитовидной железы добавьте к этому анализ на ее гормоны.
В некоторых источниках в интернете написано, что установка имплантатов не требует серьезной предварительной диагностики, все видно сразу в полости рта. А сбор сведений о пациенте врач проводит в беседе с ним. Это – грубейшая ошибка. Более опасного подхода к имплантации трудно себе и представить!
Именно рентгендиагностика дает возможность определить объем костной ткани пациента, расположение корней зубов в деснах, состояние тканей пародонта. По результатам диагностики врач принимает решение об возможности имплантации, определяет подходящий вид имплантата и методику его установки. В некоторых случаях проводится также компьютерное моделирование и изготавливается специальный шаблон, по которому врач во время операции очень точно поставит имплантаты.
2. Если у пациента выявляют атрофию костной ткани или установка имплантата невозможна из-за смещения соседних зубов и отсутствия места, то планируются предварительные этапы лечения – наращивание костной ткани при помощи костной пластики или ортодонтическая подготовка.
3. Если у пациента имеются другие относительные противопоказания, то их необходимо устранить, и только потом приступать к установке имплантатов.
4. Незадолго до операции пациенту необходимо вылечить весь кариес и сделать профессиональную гигиену полости рта. Так заживление после операции будет идти быстрее, а риск воспалений снизится.
Как ставят зубные имплантаты?
Сама процедура имплантации занимает не очень много времени – до 30 минут на один зуб.
Для установки имплантата стоматолог-хирург должен сделать разрез на десне, оголить участок кости и сделать в нем углубление под имплантат при помощи специального сверла. В это ложе вкручивается имплантат. Дальше на имплантат ставится специальная заглушка или формирователь десны. В случае двухэтапной методики имплантат закрывается мягкими тканями, рана ушивается и обрабатывается. При одномоментной имплантации имплантат сразу или в течении 3-х дней нагружается временной коронкой, которая после завершения остеоинтеграции заменяется на постоянную.
Осложнения после имплантации
Отторжение имплантата. Вопреки всем опасениям это случается всего в 5% случаев. Основная причина – это воспаление тканей вокруг имплантата, которое спровоцировало резорбцию – разрушение костной ткани вокруг него. Такое состояние называют периимплантитом, и, если воспаление не удается остановить, то имплантат удаляют. Через некоторое время после реабилитации и наращивания костной ткани пациент может повторить процедуру установки имплантата.
- Гематомы и отеки щеки в области имплантации, боли, расхождение швов.
- Имплантат установлен не в то место, что затрудняет протезирование.
- Имплантат при установке повредил нерв или попал в гайморовую пазуху.
- Последние 2 осложнения исключаются проведением тщательной диагностики и подготовкой к имплантации.
Как вести себя после имплантации?
Чтобы свести осложнения к минимуму, после операции пациенту придется соблюдать ряд правил:
- Соблюдать тщательнейшую гигиену полости рта после каждого приема пищи, использовать антисептические ополаскиватели.
- Принимать все назначенные врачом препараты строго по назначенной схеме.
- Не есть острую, твердую пищу, жевать на противоположной от вмешательства стороне.
- НЕ КУРИТЬ! Курение значительно ухудшает прогноз при установке имплантатов.
- Не употреблять алкоголь.
- Вести спокойный образ жизни. Не летать на самолете, не допускать повышенных физических и психических нагрузок, резкой смены температурного режима.
- Если дискомфорт, а тем более боль, после имплантации не проходят за 3 дня, обратитесь к лечащему врачу
Как проходит имплантация в клинике «ГАЛА ДЕНТ»?
В клинике «ГАЛА ДЕНТ» на Просвете мы часто проводим нашим пациентам протезирование на имплантатах, т.к. это самый современный и оптимальный способ восстановления утраченных зубов. Главное в нашей работе – это тщательная диагностика и планирование лечения с привлечением различных профильных специалистов нашей клиники.
Еще на первичном этапе мы проводим совместную консультацию стоматолога-хирурга, ортопеда и ортодонта, чтобы выявить все проблемы в полости рта пациента, и решать их комплексно в единой связке.
После диагностики пациенту подбирается самый оптимальный для приживления в его случае вид имплантатов, составляется план-лечения и подписывается договор на лечение. Сроки лечения могут быть самыми разными – от нескольких дней до нескольких лет. Все зависит от состояния пациента на момент обращения. Разумеется, что в плане и договоре общий срок лечения оговаривается.
Мы ведем наших пациентов поэтапно – от диагностики и подготовки, к самой имплантации и окончательному постоянному протезированию и несем ответственность за окончательный результат.
Хотите узнать больше об установке имплантатов? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
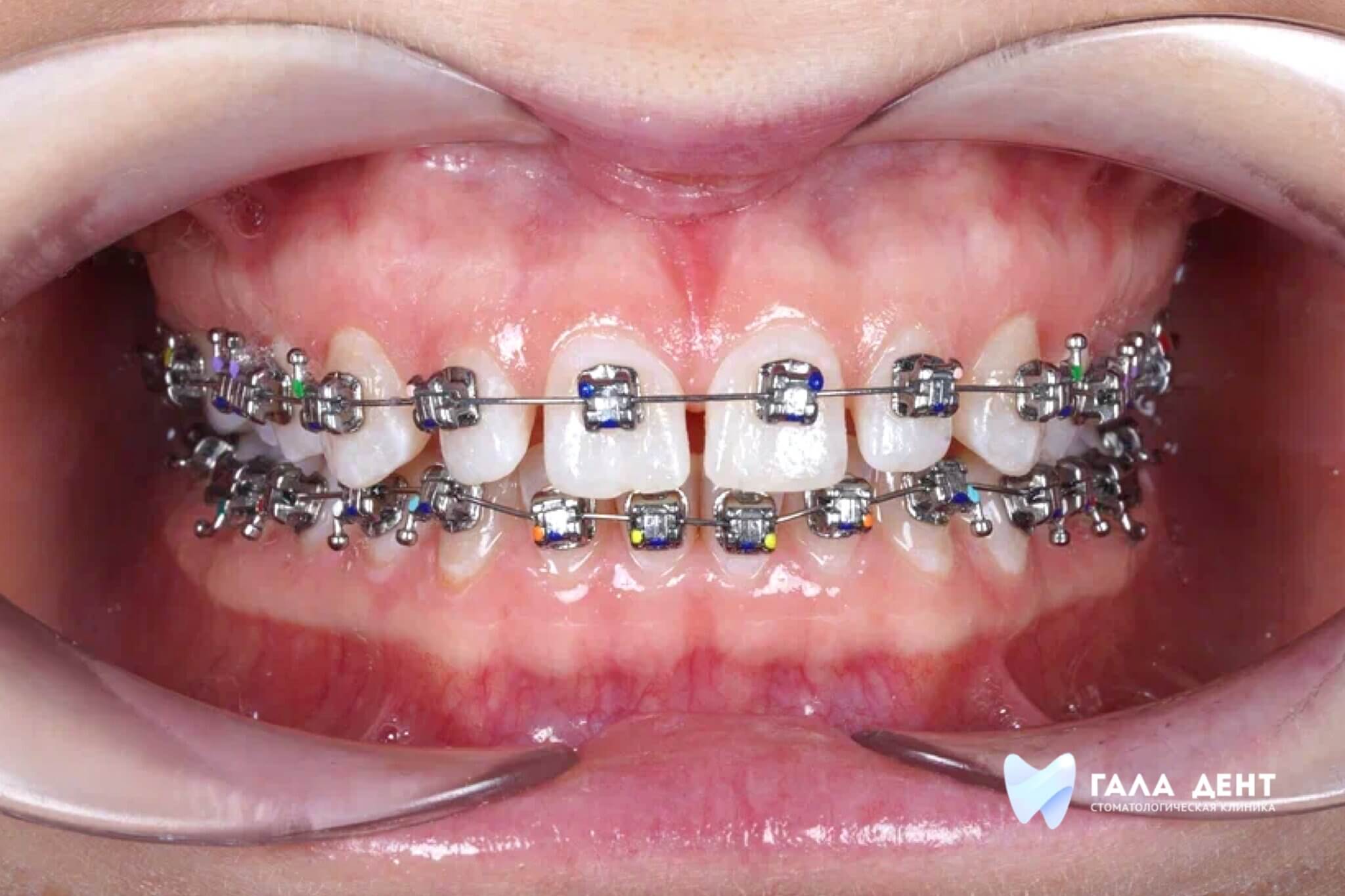
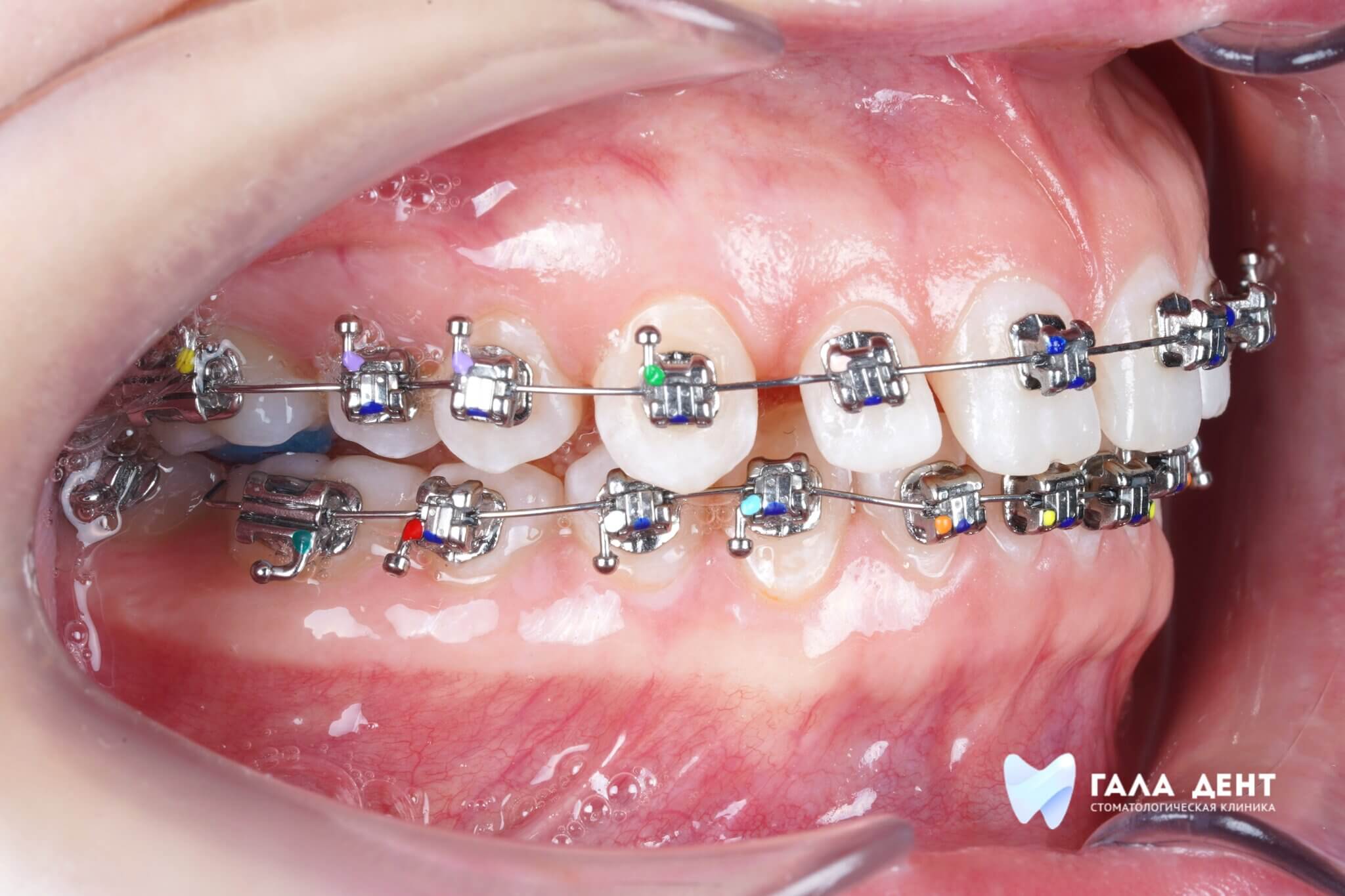
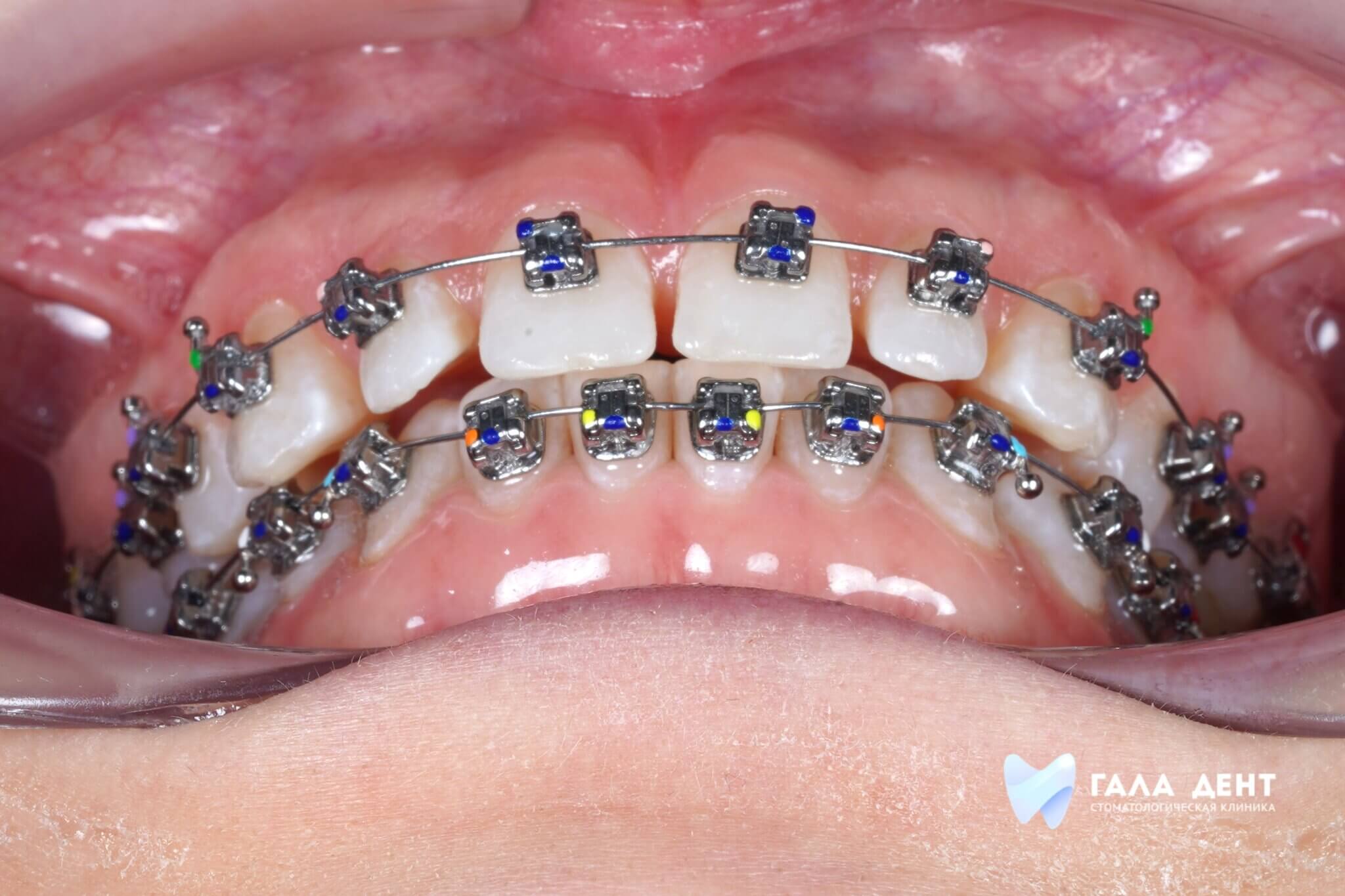
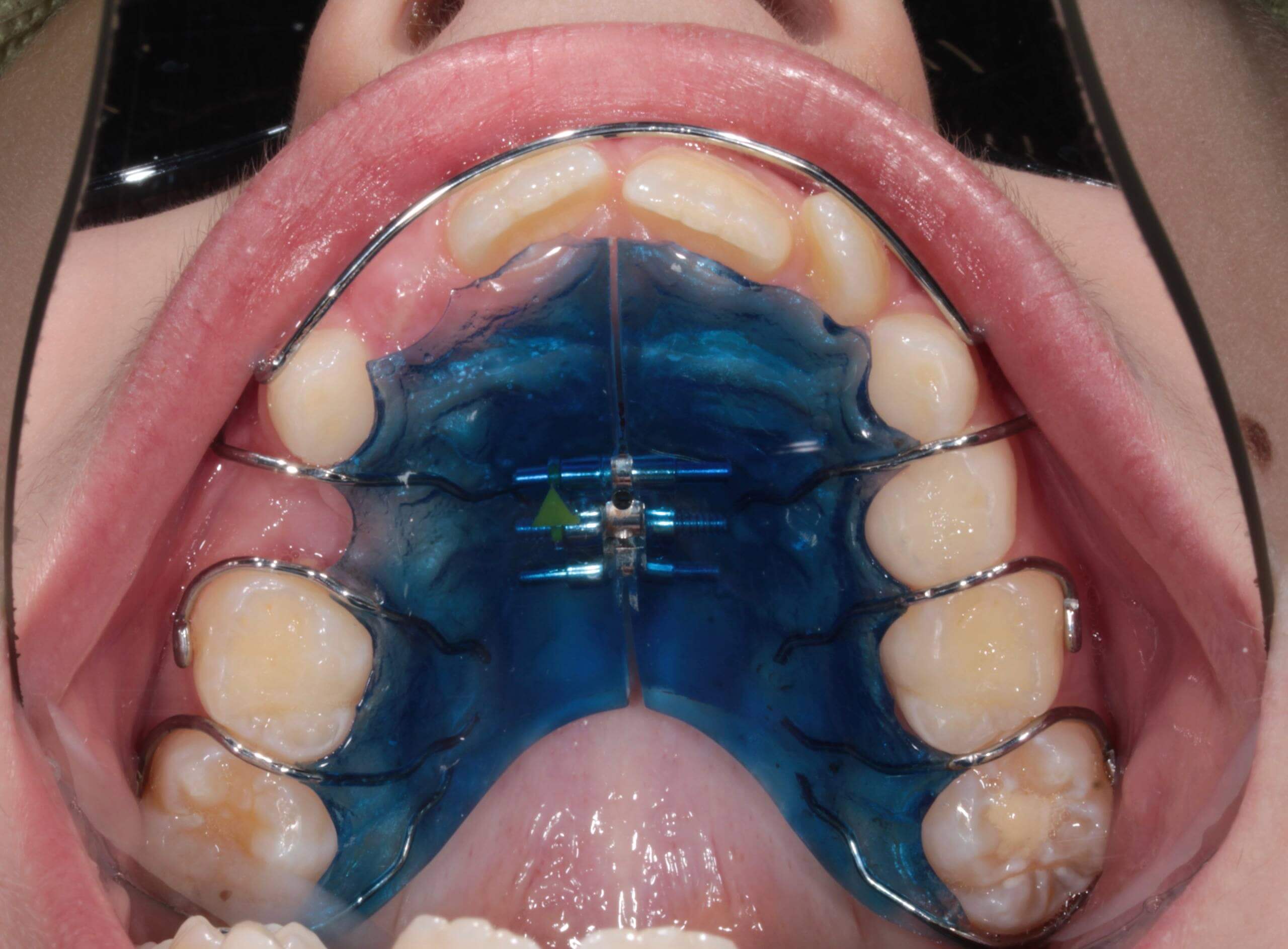
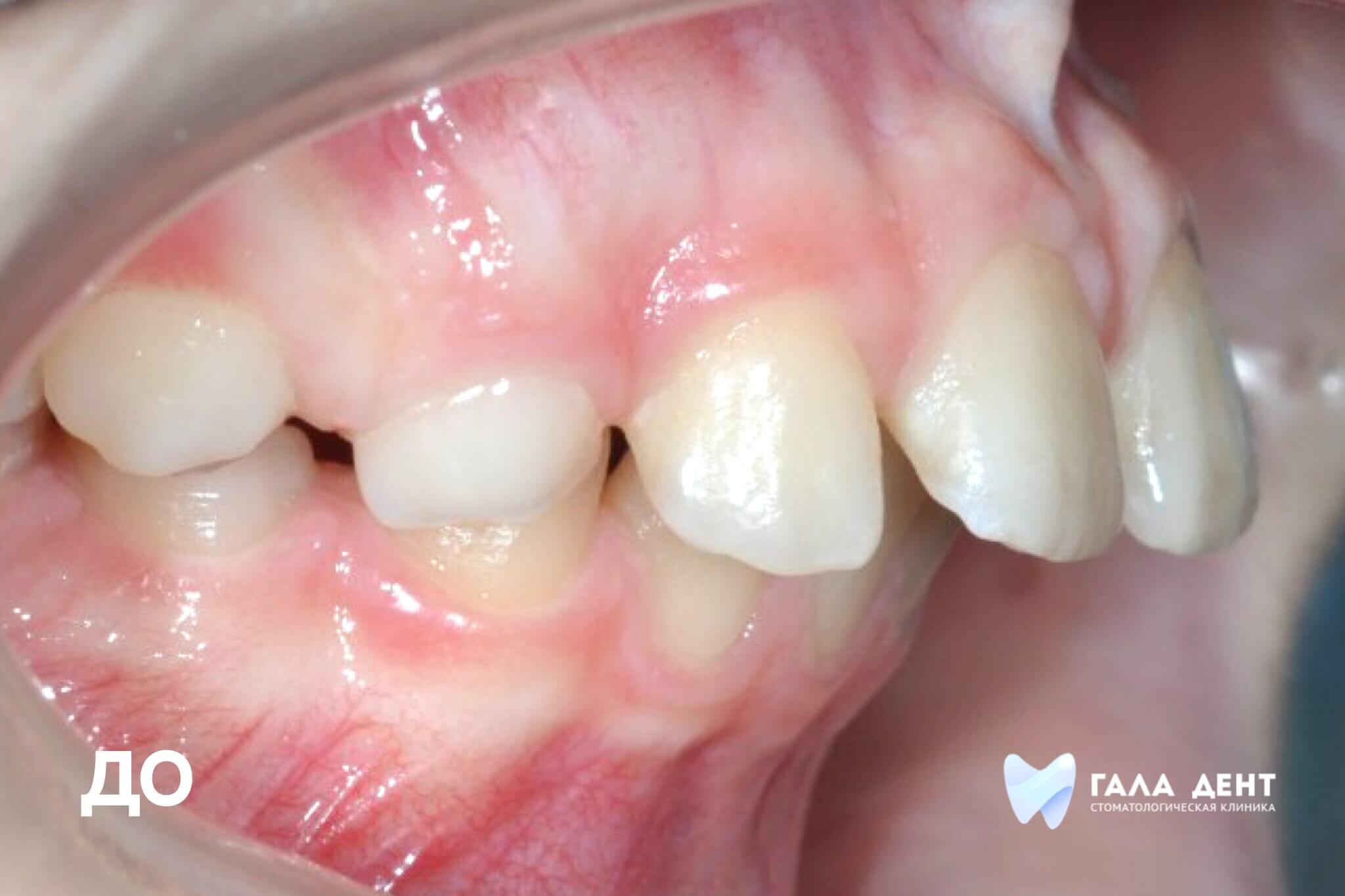
В нормальном здоровом состоянии мы не задумываемся о строении полости рта, а оно достаточно сложное. Наши мягкие ткани и мышечные органы - губы, щеки, язык, прикреплены к черепу тонкими слизистыми тяжами, которые удерживают ткани на положенном месте. Такие тонкие соединительные тяжи и называют «уздечками». Примерно у 20% населения планеты они не в норме: слишком короткие или слишком толстые, а могут быть и закреплены в неправильных местах. Это создает напряжение в тканях и вызывает ряд стоматологических проблем.
Чтобы их избежать «проблемные» тяжи нужно скорректировать путем несложной хирургической операции. В зависимости от того, какую проблему имеет пациент, и как выражена «аномальность» тяжа, нужно выбирать тип оперативного вмешательства и время, когда его проводить оптимально. Расскажем вам в этой статье о том, как провести коррекцию наилучшим образом.
Какие проблемы в зубочелюстной системе вызывают «неправильные» уздечки и тяжи?
Нормальное состояние слизистых тяжей от патологии отличить очень просто: при патологии их длина недостаточна, а их расположение мешает движениям губ и языка. Патология является врожденной и не может быть вылечена НЕхирургическим методом.
Различают 3 вида патологии развития слизистых оболочек полости рта:
- Чрезмерно короткие или прикрепленные в неправильном месте уздечки верхней и нижней губы.
- Короткая уздечка языка, которая ограничивает его подвижность.
- Недостаточный размер преддверия полости рта, т.е. пространства, расположенного между губами и деснами
Каждая из этих патологий может вызывать нарушения работы всей зубочелюстной системы, причем очень серьезные.
Это могут быть:
- Сложности с едой: маленькому ребенку сложно сосать, а позже пережевывать пищу.
- Проблемы с дикцией и произношением отдельных звуков.
- Торможение роста нижней челюсти, вследствие чего развивается с несоответствие челюстей друг другу, формируется неправильные прикус.
- Формирование диастемы – т.е. промежутка между центральными резцами на верхней челюсти.
- Заболевания десен. Вследствие повышенного напряжения при артикуляции и постоянного травмирования возникает воспаление десневого края и отхождение десны с образованием пародонтологического кармана. Далее следует оголение корней зубов и их постепенное расшатывание.
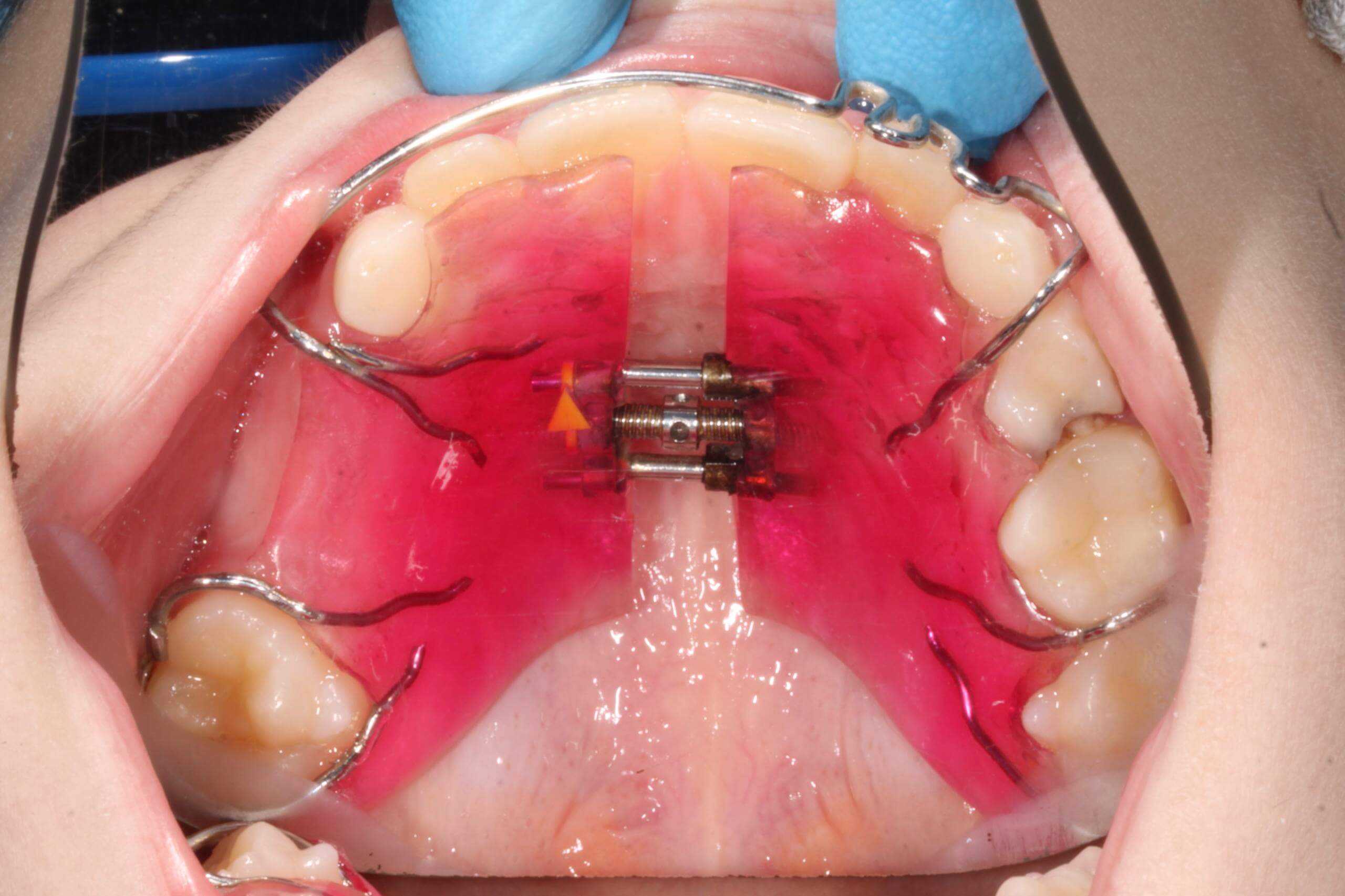
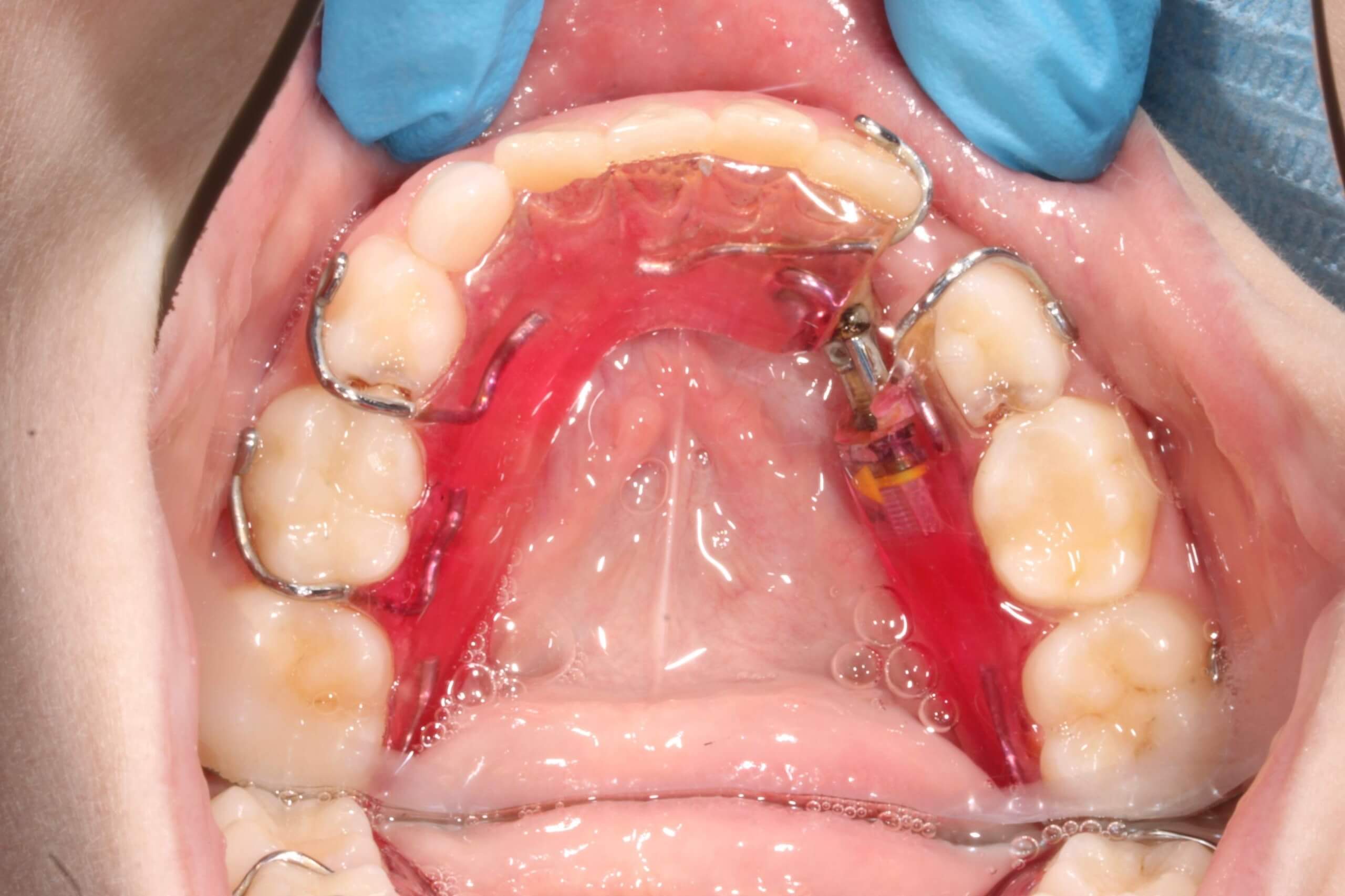
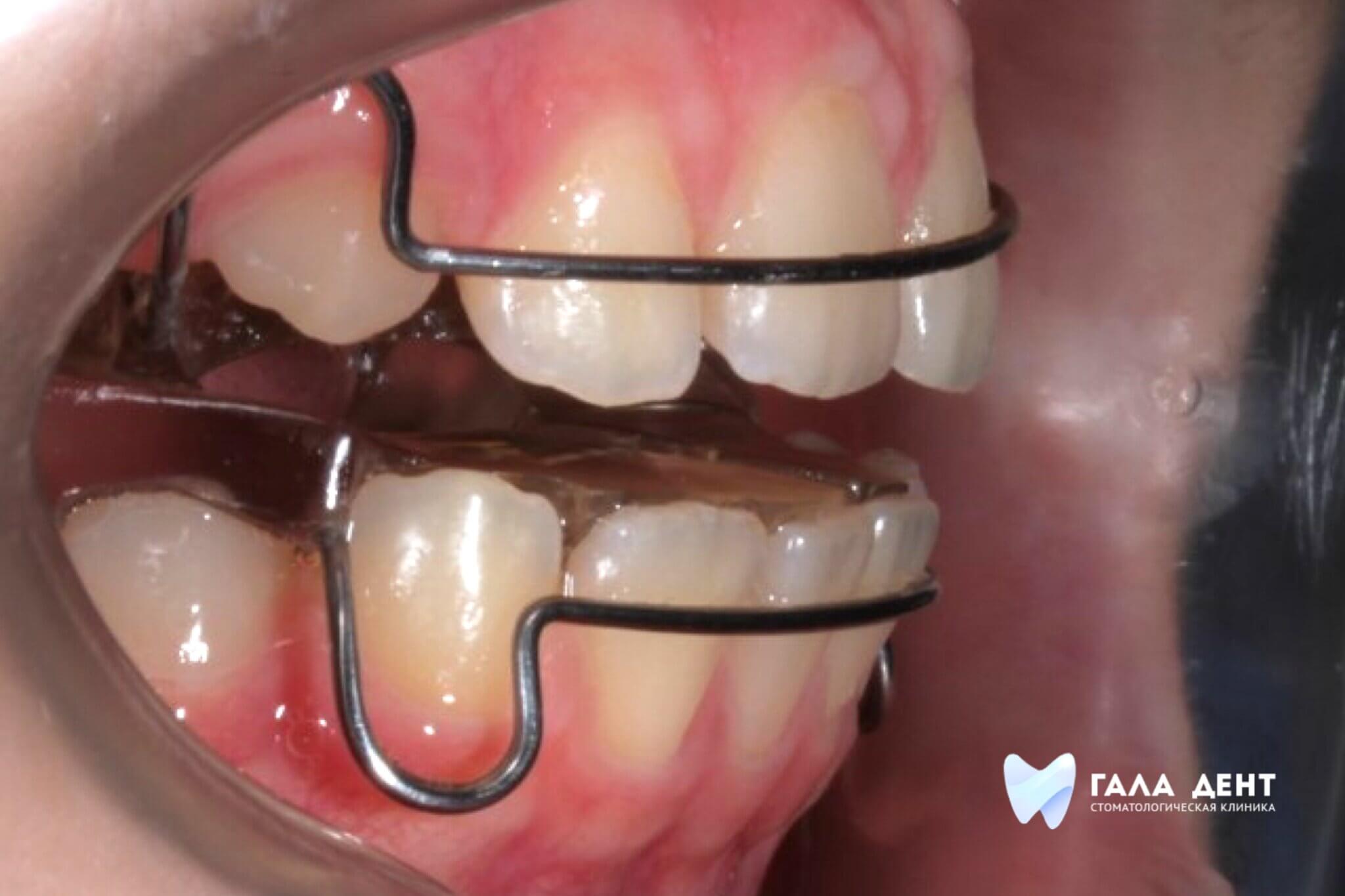
Что такое пластика уздечек и слизистых тяжей?
Пластика уздечек и слизистых тяжей – это целый ряд хирургических операций, суть которых сводится к увеличению длины слизистого тяжа за счет его надрезания или иссечения, а при необходимости – коррекции места его закрепления.
Виды пластики уздечек и слизистых тяжей
В зависимости от вида патологии различают 3 вида пластики уздечек и слизистых тяжей:
- Пластика уздечки верхней и нижней губы. Это простая операция, которая выполняется очень быстро. Она необходима при коротких или слишком объемных уздечках верхней и нижней губы. Может проводиться методом подрезания или иссечения уздечки, в некоторых случаях выполняется перемещение места закрепления уздечки с наложением швов или даже без.
- Пластика уздечки языка необходима в случае короткой уздечки языка, когда тяж прикреплен ближе к кончику языка, и затрудняет его подвижность. Проводится таким же способом, как и пластика уздечек губ. В случае, если тяж прозрачный, не имеет мышечных волокон и кровеносных сосудов операция будет бескровной и проводится даже без обезболивания.
- Пластика преддверия полости рта или вестибулопластика. Пространство между губами и деснами, ограниченное щеками и есть преддверие. Если его глубина менее 5 мм, то при движении губ создается большое напряжение на десневом крае, который буквально подрывается при каждом движении. Поэтому основной причиной, по которой выполняется такое вмешательство являются заболевания пародонта. Для увеличения преддверия слизистые рассекают и формируют необходимую глубину. Операция проводится амбулаторно и длится не более 20 мин.
Когда нужно делать пластику уздечек и слизистых тяжей?
Стоматологами определен возраст, в котором лучше всего делать тот или другой вид пластики слизистых оболочек.
- Пластику уздечки верхней и нижней губы рекомендуется проводить в возрасте 5-8 лет, когда прорезались центральные резцы. Если ребенок испытывает проблемы с приемом пищи и произнесением звуков, то операцию можно сделать раньше, дождавшись появления молочных передних зубов.
- Пластику уздечки языка часто рекомендуют проводить сразу после рождения, поскольку в этом возрасте она проходит совсем безболезненно и предотвращает все последующие проблемы. Существует обыкновение проверять уздечку языка сразу после рождения. Но, если патология была не выявлена, то провести коррекцию можно или по мере ее проявления, или в любом другом возрасте по необходимости.
- Пластика преддверия полости рта рекомендуется детям в возрасте 8-9 лет, после появления всех нижних постоянных зубов.
Но очень часто к нам приходят пациенты с уже сформированными стоматологическими проблемами, причиной которых являются патологии уздечек и слизистых тяжей. В этих случаях коррекция должна проводится в любом возрасте, если ее не сделали ранее.
Показания к проведению операции по пластике уздечек и слизистых тяжей
- Проблемы с питанием: сосанием, жеванием, глотанием.
- Проблема с речью и неправильным произношением.
- Проблемы с дыханием.
- Диастема.
- Неправильный прикус, несоответствие челюстей по размеру, разворот передних зубов.
- Прогрессирующие заболевания десен.
- Сложности с протезированием, в том числе с имплантацией или ношением съёмного протеза.
Противопоказания к пластике слизистых тяжей
- Воспалительные заболевания слизистых полости рта.
- Инфекционные заболевания.
- Повышенная температура.
- Онкология.
- Болезни крови.
- Психические нарушения.
Как делают пластику уздечек и слизистых тяжей?
- Введение анестезии. О большинстве случаев операцию выполняют под местной анестезией. Иногда достаточно даже аппликационной, если проводится подрезание прозрачных тяжей – такая операция будет безболезненной и бескровной. Под наркозом подобные операции проводить не рекомендуется, исключением могут стать слишком возбудимые дети.
- Дезинфекция операционного поля. Данный тип операций требует очень тщательной дезинфицирующей обработки операционного поля – от этого зависит отсутствие осложнений и скорость заживления.
- Хирургический этап. Подрезание, иссечение и/или перемещение места крепления уздечки. Ушивание проводится по необходимости.
- Заключительная обработка раны дезинфицирующим раствором. Поверх раны после вестибулопластики может быть наложен бандаж или надета специальная пластинка для формирования необходимой глубины преддверия.
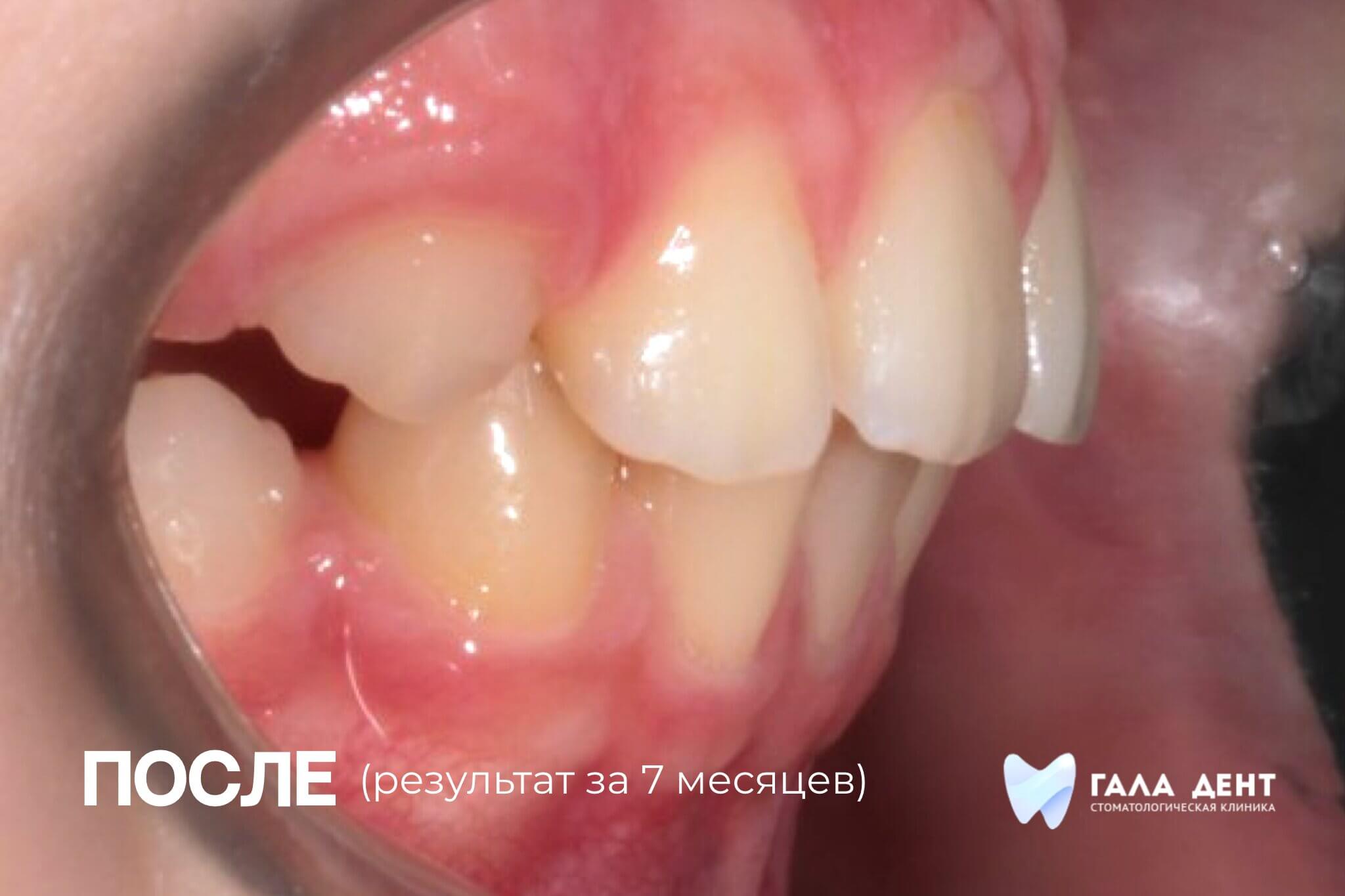
Все виды пластики слизистой проводятся амбулаторно и переносятся пациентами хорошо.
Как быстрее восстановиться после операции?
- Соблюдать режим перевязок, антисептической обработки и гигиены, прописанный врачом.
- Принимать по графику назначенные препараты.
- Перейти на щадящее, не раздражающее и не травмирующее слизистую питание, избегать горячего.
- Ограничить физические нагрузки.
Период восстановления в зависимости от объемов вмешательства займет от нескольких дней до 2-х недель.
Пластика уздечек и слизистых тяжей в клинике «ГАЛА ДЕНТ»
- Диагностика аномалии развития уздечки или слизистых тяжей в клинике «ГАЛА ДЕНТ» на Просвете проводится непосредственно на консультации. Иногда пациенты приходят к нам по направлению от других врачей. Обычно у маленьких детей первыми проблему замечают врачи-неонатологи или педиатры. В более взрослом возрасте аномалия развития слизичтыз полости рта обнаруживается на приеме врача-ортодонта, пародонтолога или хирурга.
- Для постановки диагноза обычно достаточно визуального осмотра, дополнительной диагностики не требуется. Поскольку операция простая, то нет необходимости в дополнительном обследовании пациента. Сбор анамнеза проводится путем опроса и заполнения «листа пациента».
- Для того, чтобы пациент не получил воспалительных осложнений и все быстрее зажило, перед пластикой слизистых необходимо провести полную санацию полости рта. Вылечить кариес, если есть – острые воспаления десен и слизистых и сделать профгигиену. У пациента во рту должно быть обязательно «чисто», чтобы восстановление после операции шло быстрее.
- Операцию обязательно проводят в условиях хирургического кабинета, под местной анестезией. Сама процедура длится от 5-7 до 20 минут, в зависимости от сложности и вида.
- После операции пациент получает все назначения по уходу за полостью рта в послеоперационный период и ему назначается повторный контрольный осмотр через несколько дней.
Подозреваете, что у Вас или Вашего ребенка аномальная уздечка? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Что это такое пластика десен?
Пластика десны или гингивопластика - это хирургическая процедура, устраняющая дефекты десны и восстанавливающая физиологический контур пародонта, то есть десен. С ее помощью удаляют избыточные десневые ткани или наращивают недостающие. Гингивопластика проводится под анестезией, поэтому пациент не испытывает дискомфорта во время операции.
Зачем пациенту нужна пластика десен?
Пластика десен устраняет ряд недостатков, как врожденных, так и вызванных стоматологическими заболеваниями зубов и полости рта или неправильным лечением, и протезированием зубов.
Пластика десен показана:
- при неровном контуре десны - неравномерном распределении десны над зубами;
- в случае, десневой улыбки, когда обнажается слишком большая часть десны;
- при глубоких пародонтальных карманах в случае пародонтита или гингивита;
- при рецессии десны и оголении шейки зуба или шейки имплантата;
- при необходимости поднять линию десны для установки протеза или имплантата;
- при врастании десны в щеку;
- при проблемном прорезывании зубов «мудрости» с образованием "капюшона";
- для увеличения длины зубной коронки, при ее недостаточности;
- для исправления ошибок при лечении зубов;
- при травмировании десен.
Какие существуют виды пластики десен?
В зависимости от показаний, состояния слизистой и цели, которую необходимо достичь стоматолог подбирает вид пластики. Чаще всего стоит задача нарастить десну нужном месте или, наоборот, уменьшить ее размер при фиброматозе и гипертрофии тканей десны.
1. Лоскутный метод, подразумевает разрезы и отслаивания тканевых лоскутов. Десневые лоскуты формируются при помощи нескольких надрезов и пришиваются на участки, где десна отошла вниз или оголилась. Это самый действенный способ лечения пародонтита.
2. Пластика десны с использованием трансплантантов. Применяется в том случае, когда тканей десны не хватает для проведения лоскутной операции. В качестве трансплантантов используются ткани неба.
3. Гингивэктомия - отсечение части разросшейся десны, а также объемных десневых карманов. При этом слизистой придается новая форма.
4. Вестибулопластика - пластика преддверия полости рта, заключается в разрезе и мобилизации слизистой, процедура снижает риск пародонтита и других заболеваний десен. Эта операция относится к разряду пластики слизистых полости рта и тяжей.
5. Иссечение капюшона необходимо при воспалении десны в случаях сложного прорезывания зубов. Как правило, это касается «зубов мудрости».
Как делают пластику десны?
Все операции пластики десен проходят по одной схеме, вне зависимости от выбранной методики:
- Осмотр состояния десен, диагностика и при необходимости дополнительные анализы.
- Подготовка:удаление кариозных образований, проведение профгигиены.
- Анестезия, обычно местная проводниковая.
- Тщательная дезинфекция антисептиком области операции.
- Проведение операции по выбранной методике.
- Удаляется часть десны (разрез делается при помощи скальпеля или лазера); ткани надрезаются и перемещаются на новое место или пересаживается часть слизистой, а затем накладываются швы.
Реабилитация, которая подразумевает качественных уход за раной и гигиену.
Что делать пациенту после пластики десен?
Заживление длится в среднем 1,5 - 2 недели. Вернуться на работу и к нормальной деятельности вы сможете на следующий день после операции.
После проведения пластики рекомендуется выполнять следующие рекомендации:
- в первые 2-3 дня показан прием обезболивающих лекарств и /или антибиотиков по назначению врача;
- нужно отказаться от вредных привычек - курения, употребления алкоголя, которые могут провоцировать расхождение швов и вызывать воспалительные процессы;
- исключить из рациона острое, соленое, кислое, горячее-холодное, жесткую пищу;
- обязательна тщательная гигиена полости рта, нужно делать аппликации (компрессы на десны) и ванночки лекарственными антибактериальными и ранозаживляющими препаратами, полоскать полость рта антисептическими растворами, очень аккуратно чистить зубы, не затрагивая прооперированный участок;
- на период реабилитации исключить физические нагрузки, занятия в спортзале, бассейне, посещение сауны, бани.
Возможные осложнения после пластики десен
После проведения пластики десен вполне нормальны небольшая боль, отечность и покраснение, которые сохраняются первые 2-3 дня.Осложнения при которых пациенту срочно нужен стоматолог:
- неостанавливающееся кровотечение;
- подвижность зубов, если шаткость не проходит через неделю, то может потребоваться шинирование;
- отечность не прошла через 4-5 дней – отек и боль могут быть сигналом воспаления;
- после операции по устранению рецессии – убыли десны, десна снова оголилась. В этом случае повторная операция возможна лишь через год.
Когда пластику десен делать не рекомендуется?
Так как пластика десен - хирургическое вмешательство, то к нему есть определенные противопоказания:
- заболевания крови, ее плохая свертываемость;
- некомпенсированный сахарный диабет;
- онкология;
- острые респираторные заболевания;
- воспалительные заболевания в полости рта;
- невозможность провести анестезию;
- заболевания костной системы;
- наркотическая и алкогольная зависимость.
Пластика десен в клинике «ГАЛА ДЕНТ»
Стоматологи-хирурги клиники «ГАЛА ДЕНТ» на Просвете выполняют пластику десен нашим пациентам по различным показаниям, включая, как коррекцию убыли десны, так и формирование красивого десневого края в случае чрезмерного объема десен.
В большинстве случаев пластика десен является плановым этапом комплексного ортопедического или ортодонтического лечения.
Перед операцией пациенту обязательно проводится профессиональная гигиена полости рта для обеспечения скорейшего заживления. Нужно вылечить кариес и устранить воспалительные процессы в ротовой полости.
Для обезболивания процедуры мы применяем проводниковую анестезию. Операция занимает 20-30 минут, проводится в условиях хирургического кабинета.
После вмешательства пациент чувствует себя нормально, но пациенту желательно спланировать график таким образом, чтобы в день операции он мог отдохнуть.
Чтобы узнать больше о возможностях коррекции контура десны запишитесь на консультацию к нашему стоматологу-хирургу и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Хронических заболеваний зубов у пациентов больше, чем острых. Запущенные кариес, пульпит периодонтит приводят к тому, что через несколько месяцев или лет пациент сталкивается с новообразованием на корне зуба или острым его воспалением. Спасти зуб в этом случае помогает резекция.
Что такое резекция верхушки корня?
Резекция верхушки корня, а на языке стоматологов - апикоэктомия – это хирургическая операция, в ходе которой удаляется не только новообразование возле корня зуба, но и отсекается инфицированная часть самого корня. В результате удаляется очаг инфекции, а сам зуб благополучно сохраняется.
В каких случаях делают резекцию верхушки корня?
Операция по резекции, т.е. фактически обрезанию корня зуба, необходима в 2-х случаях:
- Образовании на корне или рядом с ним кисты или гранулемы
- Необходимости эндодонтического лечения зубных каналов - эндодонтическое лечение при отсутствии доступа к ним через зубную коронку.
Когда резекцию зуба делать нельзя?
- Основным условием успешного проведения резекции корня является наличие достаточного объема кости челюсти у пациента – минимально 5 мм, иначе есть угроза перелома челюсти.
- Операция по резекции корня зуба будет неэффективна, если у пациента имеется хронический пародонтит и/или периодонтит, а также подвижность больного зуба.
Резекция корня зуба противопоказана при:
- Большом размере кисты или гранулемы, когда они достигают по размеру трети корня зуба или больше.
- Полностью разрушенной зубной коронке, если зуб невозможно протезировать.
- Близком расположении корней здоровых зубов.
- Сильной подвижности больного зуба.
- Некоторых общих заболеваниях, таких как сахарный диабет, болезни крови, сердца, иммунодефицитные состояния.
Нужно ли делать резекцию или все-таки удалять зуб?
Резекция корня зуба – это зубосохраняющая операция. Ее порекомендует вам стоматолог тогда, когда есть хоть малейшая возможность сохранить зуб. Если такой возможности стоматолог не видит, то разговор пойдет сразу об удаление.
Когда зуб придется удалить?
- У вас большая киста, поразившая более трети зуба или несколько зубов.
- Разрушен корень зуба.
- Есть сильное воспаление прилегающих к больному зубу тканей.
- Зуб подвижен.
- Последующее протезирование больного разрушенного зуба коронкой невозможно.
Как проводится резекция верхушки корня зуба?
Для пациента резекция верхушки корня зуба - операция несложная и переносится процедура достаточно легко.
Сначала врач делает надрез десны и костной ткани челюсти для создания доступа к новообразованию. После чего удаляется сама опухоль вместе с пораженной частью корня зуба. Вся полость тщательно очищается, чтобы не осталось даже незначительного количества инфицированных тканей и обрабатывается антисептиком.
В образовавшееся пространство помещают синтетические костнозамещающие материалы, которые со временем приживутся и полностью восстановят кость пациента.
Далее рану закрывают специальной саморассасывающейся мембраной и зашивают десну.
В целях защиты травмированной области на десну может быть наложен бандаж, сроком до 1 недели.
После операции у пациента могут появиться отек десны и боли при жевании, которые в норме должны пройти через несколько дней.
Заживление слизистой обычно происходит за 7-10 дней, кость восстанавливается примерно за 3-4 месяца.
Что делать после резекции корня зуба?
Резекция корня хорошо переносится пациентами и не доставляет больших проблем даже в послеоперационый период, но необходимо соблюдать ряд правил, которые облегчат состояние и ускорят выздоровление.
Обычно после операции пациентам назначается прием антибиотиотиков и витаминных препаратов. Принимать их нужно строго по назначению врача.
Необходимо соблюдать щадящую, но регулярную гигиену ротовой полости, использовать антисептические полоскания.
Нельзя переутомлять свой организм. В период заживления лучше ограничить физическую и эмоциональную нагрузку.
Не есть горячую или жесткую пищу, она должна быть теплой и мягкой.
Проведение резекции корня зуба в клинике «ГАЛА ДЕНТ»
Чтобы операция прошла максимально легко и успешно, к ней необходимо правильно подготовиться. В этом случае пациент получает меньше неприятных ощущений и быстрее восстанавливается.
Специалисты клиники «ГАЛА ДЕНТ» сначала на Просвете проводят тщательную рентгендиагностику для определения состояния каналов зуба и расположения новообразования.
До лечения пациенту рекомендуется сделать санацию полости рта и пройти процедуру профессиональной гигиены. Это значительно уменьшит количество патогенных микроорганизмом в полости рта, и риск получить осложнение будет намного меньше. Чистая полость рта поможет лучше восстановиться, заживление пойдет быстрее.
За 2-3 дня до проведения операции больной зуб необходимо депульпировать, т.е. удалить его из него пульпу, если это не было сделано ранее. Депульпирование проводится врачом эндодонтистом, после процедуры сам зуб и его каналы пломбируются.
Резекция верхушки корня зуба проводится стоматологом-хирургом, обязательно в хирургическом кабинете под местной проводниковой анестезией. Этого вида анестезии полностью достаточно, чтобы пациент во время операции не чувствовал никаких неприятных или болезненных ощущений.
Резекция верхушки корня проводится в большинстве случаев по стандартной описанной выше схеме. Иногда, по показаниям проводят частичное удаление кисты с тем, чтобы ее оставшиеся части сами отмерли и на их месте восстановилась здоровая костная ткань. Такая операция менее травматична, но имеет ограничения по показаниям.
Повторный прием пациента назначается на 2-3 день после операции для контроля его состояния.
После процедуры пациент чувствует себя достаточно хорошо, может самостоятельно отправиться домой, но желательно не садиться за руль и в этот день отдохнуть.
Сложности с лечением кисты? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Факт в том, что при утрате зубов большинство пациентов далеко не сразу начинают заниматься их восстановлением. Прежде, чем человек придет к стоматологу с целью протезированием может пройти и год, и 2, и 10 лет. Но после продолжительного периода отсутствия зуба или зубов пациент сталкивается с тем, что установить корневой имплантат невозможно, т.к. его просто некуда ставить. Что произошло? Пока человек откладывал протезирование, его кость уменьшилась в объеме настолько, что теперь не может эффективно приживить и удерживать имплантат. Каким способом правильно решить данную проблему и можно ли ее обойти, рассказываем в этой статье.
Почему уменьшается объем костной ткани челюсти?
В норме жевательная нагрузка равномерно распределяется по всему зубному ряду и, через зубы и их корни, передается на кости челюсти. Этим стимулируется кровообращение, которое обеспечивает полноценное питание костных тканей, и их здоровое активное функционирование.
Если часть зубов в зубном ряду отсутствует, то нарушается распределение жевательной нагрузки и кость в некоторых местах начинает испытывать уменьшенное давление. Отсутствие стимуляции замедляет кровообращение и, следовательно, ухудшается питание тканей. На этом фоне клетки не успевают заполнять образовавшиеся после удаления зубов пустоты и поддерживать необходимый уровень естественной регенерации. В результате кость начинает уменьшаться в объеме. Этот процесс называется атрофией кости. Чем больше времени проходит с момента удаления зуба, тем сильнее прогрессирует атрофия. По нашим оценкам, средняя потеря объема костных тканей в первые 2 года после удаления зуба составляет 25-30% от ее первоначального объема.
С какими проблемами сталкивается пациент с атрофией костной ткани.
Последствия дегенеративного процесса в костной ткани для человека не так безобидны, как кажутся на первый взгляд.
Атрофия кости является прямой причиной:
- Уменьшения высоты и истончения альвеолярного гребня, а это делает невозможным проведение имплантации обычным способом.
- Нарушения прикуса и функции пережевывания пищи. Это приводит к проблемам с желудочно-кишечным трактом и височно-нижнечелюстным суставом.
- Оседания десны в месте дефекта. Это причина не только неэстетичного вида улыбки, но и оголения корней соседних зубов.
- Проблем с дикцией и произношением.
- Уменьшения костных объемом нижней трети лица. В свою очередь это ведет к потере костной поддержки мягких тканей и преждевременному старению. Без опоры на кость уменьшается объем губ и происходит их западание, снижается высота подбородка, образуются носогубные складки, опускаются мышцы щёк и появляются так называемые «брыли».
Что значит «наращивание костной ткани»?
Манипуляции, направленные на поднятие высоты и увеличение объема кости челюсти, которая удерживает зубы – так называемого альвеолярного гребня, и есть процедура наращивания костной ткани. Это несколько разновидностей хирургических операций, которые носят общее название костной пластики, или остеопластики.
Когда нужно проводить наращивание костной ткани?
Наращивание костной ткани рекомендуется пациентам с недостаточным ее объемом. Но не всегда ее убыль является результатом отложенного протезирования после удаления зубов, о котором мы говорили выше.
Причинами атрофии кости также могут быть:
- пожилой возраст,
- инфекционно-воспалительные заболевания полости рта – периодонтит, кисты, периостит, гнойные инфекции, и пр.,
- наследственность,
- ношение неподходящих съемных протезов,
- пародонтологические заболевания,
- травмы.
Пациенту нужно наращивать костную ткань, если:
- он хочет восстановить зубной ряд при помощи единичного или множественного протезирования на имплантатах, а объем кости для этого недостаточный.
- он собирается перейти от ношения съемных протезов к более комфортным и надежным несъемным или условно-съемным протезам на имплантатах.
- ему необходимо восстановить объем кости в ходе лечения пародонтологического заболевания, чтобы укрепить подвижные зубы.
- стоит задача провести омоложение лица.
Как можно нарастить кость челюсти?
Смысл операции по наращиванию костной ткани в том, чтобы трансплантировать костный материал в те участки челюсти, где кости недостаточно и тем самым стимулировать собственную регенерацию костных тканей организма. Через некоторое время (от 2 до 6 мес.) костный материал приживается, в него прорастают кровеносные сосуды и нервные окончания, и он становится фактически собственной костью пациента.
Костнопластические операции проводятся по различными методикам. Их подбирают в зависимости от того, на верхней или на нижней челюсти будет проводится наращивание кости, в каком состоянии находятся костные ткани пациента, и какой костный материал для трансплантации будет выбран.
Что такое синус-лифтинг?
Синус-листинг – это костнопластическая операция, которая широко применяется для наращивания костной ткани ВЕРХНЕЙ челюсти.
Суть синус-лифтинга заключается в том, что для наращивания кости используется анатомическая особенность строения верхней челюсти, в которой расположены придаточная, она же - гайморова пазуха носа.
Это полость заполнена воздухом и выстлана изнутри слизистой оболочкой. Воспаление этой слизистой и вызывает всем известный гайморит. Расстояние от дна гайморовой пазухи до корней зубов верхней челюсти совсем небольшое, иногда зубы корнями даже прорастают в нее по причине индивидуальных анатомических особенностей. Если же объем кости потерян, то установить имплантат, не попав при этом в пазуху невозможно. Чтобы избежать этого и применяют синус -лифтинг.
Во время операции стенку гайморовой пазухи аккуратно вскрывают, отслаивают внутреннюю слизистую и ПОД нее вводят остеопластический материал. Со временем он интегрируется с костью челюсти пациента, поднимая дно гайморовой пазухи и за счет этого увеличивается объем кости верхней челюсти. После этой процедуры можно надежно закрепить корневые имплантаты длиной до 10-12 мм.
Есть несколько способов проведения операции синус-лифтинга: закрытый и открытый, с одновременной установкой имплантата или отсроченной. Какой именно подойдет конкретному пациенту определяет врач после тщательной диагностики.
Показания
Одномоментная имплантация
Отсроченная имплантация
Особенности
Закрытый синус-лифтинг
Высота кости под пазухой более 7 мм.
Предпочтительно, если нет осложнений во время проведения операции
Проводится спустя 4-6 месяцев после лифтинга
Более щадящая методика, проводится тогда, когда необходимо нарастить небольшой объем кости.
Открытый синус-лифтинг
Высота кости под пазухой менее 7 мм.
Возможна при высоте кости не менее 3 мм
Проводится спустя 4-6 месяцев после лифтинга
Требует тщательного соблюдения правил поведения в послеоперационный период
Какие еще виды костнопластических операций бывают?
Для пациента врач выбирает наиболее подходящий метод проведения костной пластики.
Это может быть:
Пересадка костных блоков предполагает аутотрансплантацию костной ткани, взятой у самого пациента. Главное преимущество метода в том, что этот вид костного материала очень хорошо приживается. Но и недостатков немало: главный из них – это тройное хирургическое вмешательство:
- Сначала проводится забор костного материала у пациента.
- Затем проводят трансплантацию костного материала в челюсть.
- Одномоментно устанавливать имплантаты при этом виде остеопластики нельзя. Поэтому имплантацию нужно проводить отдельно, после полного заживления.
Метод направленной тканевой регенерации с использованием стоматологических мембран предполагает стимуляцию собственного процесса регенерации костных тканей.
Восстановление контура десны проводят для того, чтобы укрепить расшатанные зубы по причине атрофии кости и убыли десны. В этом случае костнопластическая операция проводится с целью закрыть оголенные корни зубов.
Какие материалы используют при наращивании костной ткани?
Вид трансплантационного материала для костной пластики
Плюсы
Минусы
Собственные костные ткани пациента - аутотрансплантат
Полностью биосовместимы, хорошо приживаются
Получение материала травматично, т.к. нужна дополнительная операция по его забору.
Донорские человеческие костные ткани - аллотрансплантат
Также имеют высокую степень приживаемости, не требуют дополнительного хирургического вмешательства.
Имеют психологический барьер к применению, т.к. зачастую являются трупным материалом.
Синтетические заменители костной ткани - аллопласты
Становятся все более и более популярными, поскольку их качество все время улучшается. Очень распространены как дополнительный материал.
Могут вызывать аллергию.
Костные ткани животного происхождения - ксенотрансплантаты
Приживается хуже человеческих, но доступны, не требуют дополнительного хирургического вмешательства.
Неприемлемы для некоторых пациентов из-за религиозных убеждений.
Когда наращивание костной ткани противопоказано?
Любая хирургическая операция требует тщательного предварительно изучения состояния пациента и не может проводиться всем без исключения.
Наращивание костной ткани противопоказано при:
- заболеваниях крови и нарушении ее свертываемости
- сахарном диабете
- острых воспалениях в полости рта
- психических расстройствах
- аутоиммунных заболеваниях, иммунодефиците, ВИЧ/СПИД
- остеопорозе, рыхлости костей
- онкологии
- заядлом курении
- беременности и лактации
Кроме того, синус-лифтинг нельзя проводить при гайморите, полипах носа и после операций на гайморовых пазухах.
Правила поведения пациента после костнопластической операции.
Скорость реабилитации, отсутствие осложнений и качество полученного результата зависит на 80% от того, как будет вести себя пациент ПОСЛЕ ОПЕРАЦИИ. Все предписания стоматолога-хирурга по этому поводу носят не рекомендательный, а ОБЯЗАТЕЛЬНЫЙ характер.
После костной пластики пациенту запрещается:
- Есть и пить горячее.
- Принимать ванну, ходить в баню, сауну, плавать в бассейне.
- Заниматься спортом и физическим трудом.
- Поднимать тяжести.
- Летать на самолете в течение 3 месяцев.
- Пить алкоголь.
- Курить.
После костной пластики пациент должен:
- Есть легкую, жидкую и только теплую пищу.
- Поддерживать гигиену полости рта, но делать это очень аккуратно.
- Принимать все лекарства, назначенные врачом строго по графику.
- Применять антибактериальные полоскания для полости рта.
Проведение костнопластических операций в клинике «ГАЛА ДЕНТ»
В клинике «ГАЛА ДЕНТ» на Просвете костнопластические операции проводятся хирургом-имплантологом в условиях оборудованного операционного кабинета. Все наши пациенты, которым показано наращивание костной ткани, проходят предварительную диагностику, а затем подготовку к операции.
Диагностика включает:
- Компьютерную томограмму 3D КТ, а данном случае панорамный снимок в качестве диагностики не подходит.
- Анализ крови на сахар.
- Коагулограмму (анализ на свертываемость) крови.
До операции пациент должен пройти полную санацию полости рта – диагностику и лечение кариеса и сделать профессиональную гигиену, чтобы уменьшить количество бактерий в полости рта. Это ускорит заживление и сократит период реабилитации после операции.
Остеопластические операции проводятся под местной проводниковой либо общей анестезией.
Средняя длительность процедуры наращивания костной ткани - 1-2 часа, в зависимости от объема вмешательства.
После операции пациенту желательно отдохнуть и не садиться за руль.
У вас остались вопросы об установке имплантатов и увеличении объема костной ткани?
Запишитесь на консультацию к нашему стоматологу-хирургу и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Еще лет 10 назад диагноз «киста корня» означал 100% удаление пораженного зуба, но сегодня кисту корня зуба успешно лечат, сохраняя зуб. Удаление зуба грозит пациенту только в запущенных осложненных случаях. Читайте эту статью, и вы узнаете, как правильно вылечить кисту раз и на всю жизнь.
Что такое киста зуба?
Киста зуба – это доброкачественное новообразование, которое возникает, как осложнение инфекционного воспалительного процесса в тканях, окружающих зуб. Чаще всего причиной образования кисты зуба становится несвоевременно вылеченный кариес. Организм человека хочет защититься от распространения инфекции и происходит капсулирование пораженных тканей, которые покрываются фиброзной оболочкой. Так образуется киста зуба. Она представляет собой мешочек из соединительной ткани, заполненный гноем и серозной жидкостью.
Почему возникает киста зуба?
Наиболее распространенные причины появления кисты зуба:
- Осложнение периодонтита – воспаления тканей вокруг корня зуба, который пациент получает, если не лечит своевременно кариес и хронический пульпит. Инфекция по зубным каналам опускается к верхушке корня зуба, вызывает воспаление пульпы и прилегающих тканей.
- Киста боковых зубов может образоваться при проникновении инфекции из гайморовой пазухи при гайморите.
- Травма десны или корня зуба при несчастном случае или ошибке удаления зуба провоцирует кисту достаточно часто.
- Причиной фолликулярной кисты возле коронки зуба может быть проблемное прорезывание. Особенно часто это случается с «зубами мудрости», которые прорезались только частично и неправильно размещены в челюсти.
Симптомы кисты зубы.
- Маленькая киста зуба
Пока киста зуба небольшого размера она никак не проявляется себя и существует бессимптомно.
Обнаруживают такую кисту на рентгеновском снимке обычно случайно, когда делают диагностику по другим поводам. Стоматологи знают о такой особенности зубной кисты, поэтому всегда внимательно изучают снимки пациентов. Обнаружение кисты маленького размера – это самая оптимальная ситуация, на этой стадии ее лечить менее болезненно и прогноз более благоприятный.
Любые сбои в работе организма, простуды стрессы вызывают рост кисты и провоцируют ее обострение. Проявляться это может болью, повышением температуры и общей интоксикацией, свойственной гнойным воспалениям.
- Большая киста зуба.
Кисты больших размеров – более 1 см в диаметре, становятся заметны визуально – они выпячиваются наружу, деформируют десну или другие слизистые полости рта, и, даже, щеку пациента.
Киста более 2-3 см может стать причиной перелома челюсти, деформации кости и потери зубов в зоне поражения.
Как диагностируют кисту зуба?
Единственный точный метод диагностики кисты зуба – рентгеновский снимок, на котором киста видна в виде затемненной области. В целях раннего обнаружения кист мы рекомендуем делать профилактическую рентген диагностику, как минимум, раз в год. Особенно это важно для зубов из так называемой «группы риска»: это - депульпированные зубы, зубы с леченными каналами, старыми пломбами и протезированные коронками.
Лечение кисты зуба
Лечение кисты зуба возможно терапевтическим и хирургическим методами. Оно направлено на удаление кисты, устранение инфекции в каналах зуба с последующем восстановлением области поражения. Выбор метода лечения зависит от конкретной клинической ситуации: размера кисты, ее локализации и интенсивности воспалительного процесса. Главное, что оценивает врач-стоматолог при принятии решения –это состояние пациента, вероятность рецидива и долгосрочный прогноз для пораженного зуба.
Терапевтическое лечение кисты зуба возможно при небольшом ее размере (до 8 мм) и подразумевает получение доступа к кисте через зубные каналы. Это фактически эндодонтическое лечение. Врачу необходимо вскрыть и очистить каналы зуба, расширить их, получить доступ к кисте и удалить ее содержимое. После этого необходимо тщательно дезинфицировать, как область верхушки корня, так и сами зубные каналы, чтобы исключить дальнейшее развитие инфекции под пломбой. Затем в зуб вводят препараты, обеспечивающие рассасывание оболочки кисты и регенерацию поврежденных тканей. Каналы зуба пломбируют, а коронковую часть реставрируют или протезируют.
ЗА:
- Терапевтическое лечение максимально НЕтравматичное,
- Оно полностью сохраняет зуб.
ПРОТИВ:
- После терапевтического лечения кисты коронку зуба желательно восстанавливать так, чтобы иметь возможность повторного доступа к зубным канала, потому что в 1 из 5 случаев киста зуба образуется повторно. По этой причине необходимо наблюдать за вылеченным зубом и делать профилактическую диагностику не реже 1 раза в год.
- Если доступ к каналам зуба затруднен: запломбированные ранее каналы не удается открыть, зуб покрыт коронкой или протезирован вкладкой, то терапевтическое лечение невозможно.
- Терапевтическое лечение подходит для небольших по размеру кист и возможно только при их раннем обнаружении.
Хирургическое лечение кисты зуба предусматривает получение доступа к кисте для ее удаления хирургическим путем через десну. Стоматолог-хирург делает разрез на десне, открывает доступ к кисте в кости и удаляет ее вместе с поврежденной частью корня зуба. Существуют разные методики такого хирургического вмешательства – киста может быть удалена только частично, без удаления части ее оболочки, или полностью с частью или всем корнем зуба. После чего рана ушивается а ткани в процессе восстановления регенерируют.
В некоторых случаях для восстановления объема костной ткани может понадобиться костная пластика.
ЗА:
- хирургическое лечение является кардинальным методом лечением кисты, вероятность ее повторного образования минимальна.
- хирургический метод не требует снятия коронки с зуба и повторного протезирования, поскольку киста удаляется не через коронковую часть зуба.
ПРОТИВ:
- хирургическое лечение более травматичное и болезненное
- пациенту потребуется более длительный период для реабилитации. Также нужно соблюдать все послеоперационные правила ухода и гигиены.
Лечение кисты зуба в клинике «ГАЛА ДЕНТ»
Лечение кислы зуба в нашей клинике «ГАЛА ДЕНТ» на Просвете начинается с рентгендиагностики. Прямо на месте в клинике мы делаем нашим пациентам ортопантомограмму (ОПТГ). В сложных случаях может понадобится 3-х мерная компьютерная томограмма (3D KT).
Удаление кисты зуба, в большинстве случаев - это плановое лечение. Поэтому для получения длительного положительного результата и скорейшего восстановления к нему нужно правильно подготовиться.
Для того, чтобы уменьшить количество бактерий в полости рта ДО лечения кисты пациентам показана санация полости рта и профессиональная гигиена (сслылка на Профгигиену). Особенно это важно при хирургическом лечении.
Независимо от выбранного метода, удаление кисты зуба проводится нашими специалистами под местной проводниковой анестезией. В зависимости от степени вмешательства пациенту подбирают вид и необходимую дозу анестетика.
После прохождения лечения мы назначаем всем нашим пациентам повторный контрольный прием. После удаления кисты зуба пациент ставится в нашей клинике на диспансерный учет. Это дает им право БЕСПЛАТНО проходить регулярные профилактические плановые осмотры раз в полгода
Хотите сохранить свои зубы при удалении кисты?
Запишитесь на консультацию к нашим специалистам, и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Что такое ткани пародонта?
Дословно при переводе с греческого «ткани пародонта» означают «ткани около зуба».
Под заболеваниями пародонта мы подразумеваем целый ряд болезней десен. Хотя, с медицинской точки зрения, пародонт включает в себя и десна, и связки, удерживающие зуб в лунке, и часть кости, в которой располагаются зубы – альвеолярный отросток, и цемент корней зубов. От здоровья тканей пародонта зависит насколько зуб крепок и здоров.
По статистике в России заболевания тканей пародонта разной тяжести наблюдаются у 95-100% населения, в зависимости от региона. Поражает они как взрослых, так и детей, и подростков. Пик заболеваемости приходится на людей в возрасте 35-44 года и на подростков 15-19 лет. Каждый второй 30-летний житель Земли имеет, как минимум, начальную стадию пародонтита.
Вы хотите защитить себя и своих детей от этих проблем и иметь здоровые десна? Тогда вам придется запастись знаниями о болезнях десен и заниматься регулярной профилактикой. Профилактика пародонтологических заболеваний эффективно работает. Это как раз тот случай, когда предупредить гораздо легче, чем лечить. Давайте сейчас вместе разберемся в нюансах.
Почему появляются болезни десен?
Все заболевания пародонта имеют микробную природу. При плохой гигиене и прочих неблагоприятных факторах колонии бактерий, обитающие в зубном налете, начитают активно размножаться.
Причинами этого могут быть:
- Плохая ежедневная гигиена, наличие наддесневого и поддесневого зубного мягкого налета и камней.
- Недостаточное количество твердой растительной пищи в рационе.
- Злоупотребление сладостями и так называемыми «легкими углеводами», которые создают идеальную среду для размножения бактерий.
- Пониженный общий иммунитет.
- Недостаточная выработка слюны.
- Плохо отполированные, с нависающими краями пломбы.
- Ортопедические конструкции в полости рта.
- Ношение ортодонтических аппаратов.
- Неправильный прикус, скученность зубов и прочите аномалии строения полости рта и слизистых.
- Любые травмы десен и слизистой.
- Ошибки ортопедического или ортодонтического лечения.
Наличие некоторых общих заболеваний: сахарного диабета, ревматизма, туберкулеза, авитаминозов, иммунных и эндокринных нарушений.
Бактерии и продукты их жизнедеятельности – токсины, проникают вглубь десны через десневую борозду, вызывая ее воспаление. Из-за этого нарушается эпителизация десневого края и образуется зубодесневой карман – т.е. десна отходит от зуба. В кармане под десной скапливаются остатки пищи и продолжается активное размножение патогенных микроорганизмов, образуются зубные отложения –таким образом болезнь прогрессирует, поражая все более глубокие ткани.
Чем опасны болезни десен?
Все болезни пародонта опасны тем, что начинаются незаметно, протекают скрыто, устойчиво прогрессируют и на поздних стадиях не поддаются полному излечению. Возможно достижение только устойчивой ремиссии.
Без лечения развитие болезни десен приводит к тяжелым последствиям, таким как:
- Подвижность зубов.
- Рецессия, т.е. убыль десны и костных тканей.
- Очаг инфекции в организме плохо влияет на общее состояние иммунной системы и вызывает сердечные, легочные болезни, заболевания ЖКТ.
- Возникают проблемы с протезированием, имплантацией, ортодонтическим лечением, т.к. для этого необходимы здоровые десна.
- Потеря зубов.
Какие бывают болезни пародонта и их симптомы?
Гингивит – это воспаление слизистой и мягких тканей десен, которое начинается с зубодесневой борозды. Первый и основной симптом заболевания – кровоточивость десен при чистке зубов. Зубодесневого кармана пока еще нет, или он незначительный - менее 1 мм. Изменения обратимы при лечении, т.к. в процесс еще не вовлечены связки и костные структуры.
Пародонтит – это уже следующая стадия болезни. Если гингивит не лечат, то состояние больного будет ухудшаться. Образуются значительные - до 5-7 мм и более, зубодесневые карманы. Воспаление, иногда гнойное, переходит на связки, удерживающие зуб в альвеоле, а при тяжелой стадии – на кость. Больной ощущает болезненность в деснах, зубы становятся подвижными, прогрессирует убыль десны и костной ткани в месте поражения.
Пародонтоз – системное заболевание, которое характеризуется обширным и глубоким поражением тканей пародонта. Наблюдается в 2-5-% случаев всех болезней десен. Обычно является следствием халатного отношения к своему здоровью со стороны пациента. Имеет общие проявления, поскольку в патологический процесс вовлекается весь организм. Часто присутствуют сопутствующие заболевания: аутоиммунные реакции, диабет, нарушения секреции гормонов, нарушения кровообращения, проблемы со стороны ЖКТ и пр.
Отличительные симптомы пародонтоза:
- Оголение шеек и корней зубов.
- Явно выраженная чувствительность к температурным и химическим раздражителям – горячему, холодному, кислому.
- Отложение зубного камня в пришеечной зоне зубов, клиновидный дефект.
- Зуд десен, при этом десна белесые без признаков воспаления и кровотечения.
Без интенсивного и комплексного лечения заболевания пародонта самостоятельно не излечиваются. Результат откладывания визита к специалисту будет один – преждевременная потеря зубов.
Поскольку болезни десен очень тесно связаны с общим состоянием здоровья пациента, то и их лечение требует комплексного подхода. Возможно, кроме специалистов -стоматологов вам понадобится помощь профильных врачей общей практики – эндокринолога, кардиолога, и др.
Лечение любого заболевания десен направлено на:
- Удаление наддесневого и поддесневого зубного налета и зубных камней.
- Контроль со стороны врача качества ежедневной гигиены полости рта пациента.
- Избавление от общего заболевания, которое влияет на протекание болезни десен.
- Антимикробная терапия, направленная против бактерий в зубодесневых карманах.
- Восстановление мягких и костных тканей, разрушенных болезнью.
Этого можно достичь консервативными и хирургическими методами лечения.
Консервативное лечение болезней десен
К консервативным методам лечения пародонтологических заболеваний относят:
- Общую профессиональную гигиену полости рта и зубодесневых карманов, особенно показано применений ультразвукового скейлера для удаления твердых зубных отложений.
- Для очистки зубодесневых карманов более 3 мм используется аппарат «Вектор».
- Общая санация полости рта – т.е. лечение всех кариозных поражений, для уменьшения количества патогенной микрофлоры.
- Антимикробная терапия проводится после лабораторного определения вида возбудителя. Для этого могут назначаться препараты местного действия в виде орошений, полосканий, повязок и аппликаций, прием антибиотиков внутрь.
- Физиотерапевтические процедуры, массаж десен.
- Лечение основных общих заболеваний, которые провоцируют или усугубляют течение болезни десен.
- Если причиной пародонтоза является неправильный прикус, то проводится ортодонтическое лечение пациента.
- В случае подвижности зубов проводят их шинирование и, при необходимости, протезирование всех дефектов зубного ряда.
Хирургическое лечение болезней десен
К хирургическим методам лечения заболеваний пародонта относят:
- Глубокое очищение зубодесневых карманов от гноя, камней и продуктов распада при помощи специального инструмента – кюретки. Такая процедура носит название кюретаж и проводится закрытым и открытым методом.
- Также для восстановления пораженных тканей используются хирургические операции, которые восстанавливают утраченный объем кости и мягких тканей десен при помощи костно-пластических и лоскутных операций
Лечение заболеваний пародонта в клинике «ГАЛА ДЕНТ»
Лечением заболеваний пародонта в нашей петербургской клинике «ГАЛА ДЕНТ на Просвете занимается несколько специалистов:
- стоматолог-хирург,
- пародонтолог,
- стоматолог-терапевт,
а при необходимости подключаются стоматолог-ортопед и ортодонт.
- Лечение наших пациентов с заболеваниями десен начинается с диагностики, которая включает в себя консультацию врача-пародонтолога, и диагностику с определением пародонтологического статуса пациента. Для этого мы проводим измерение глубины зубодесневых карманов, рентгенологическое исследование состояния костной ткани, исследование микрофлоры полости рта на наличие патогенных бактерий и грибков.
- Дальнейший план лечения составляется индивидуально по результатам диагностики. Если стоматолог посчитает нужным, то пациента направляют на консультацию к профильному врачу общей практики.
- Обязательный и первый этап лечения ЛЮБОГО пародонтологического заболевания – это профессиональная гигиена полости рта с применением ультразвука и лечение всех выявленных очагов кариеса зубов. Иногда этого вполне достаточно, чтобы воспалительный процесс в деснах прекратился.
- В более тяжелых случаях врач начинает сначала с консервативных методов лечения и только при отсутствии эффекта переходит к хирургическим. При этом лечение будет многоэтапным и комплексным.
Запишитесь на профилактический осмотр к нашему пародонтологу, чтобы выяснить реальное состояние ваших десен и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
От потери зубов не застрахован ни один человек, причем в любом возрасте. Но современные стоматологические технологии дают возможность каждому восстановить эстетичный вид и функционирование зубных рядов. Одним из методов такого восстановления является съемное протезирование.
Что такое съемный зубной протез?
Это специальная съемная ортопедическая конструкция, которая замещает собой отсутствующие зубы. Съемный зубной протез состоит из искусственных зубных коронок, закрепленных на специальной основе – базисе. Фиксироваться съемный зубной протез в полости рта может по-разному.
Когда пациенту необходимо съемное протезирование?
В основном к съемному протезированию прибегают тогда, когда есть значительные дефекты в зубном ряду:
- Нет нескольких зубов подряд в середине зубного ряда, но пациенту противопоказано несъемное протезирование при помощи «моста» или имплантации.
- Отсутствуют несколько зубов в конце зубного ряда – так называемый концевой дефект. В этом случае мостовидное несъемное протезирование невозможно, т.к. с одной стороны нет опорного зуба.
- У пациента нет множества зубов на одной или на обеих челюстях, и он не хочет или не может ставить большое кол-во имплантатов.
- У пациента полная адентия – т.е. полное отсутствие зубов.
Следует сказать, что к обычному съемному протезированию практически нет противопоказаний.
Чем отличаются съемные и условно-съемные протезирующие конструкции?
Съемные зубные протезы отличаются тем, что пациент может легко самостоятельно снять и удалить из полости рта такую протезирующую конструкцию.
В этом заключается и главный недостаток съемных протезов, т.к. недостаточно жесткая фиксация может создавать неудобства пациенту при разговоре и приеме пищи.
Этого недостатка лишены условно-съемные протезы. Это полные протезирующие конструкции, которые закрепляются на специальные опоры, установленные на имплантатах. Самые известные условно-съемные протезы выполняются по протоколу all-on-4 на 4-х имплантатах. Такой протез отлично закреплен, пациент сам дома его снять не сможет, но это легко сделает стоматолог.
Виды съемного протезирования, и чем они отличаются?
Видов съемного протезирования с разным принципом фиксации протеза много - неискушенному пациенту очень легко запутаться в этом разнообразии. Поэтому здесь мы расскажем подробно о видах, а также плюсах и минусах наиболее удобных и распространенных съемных протезах.
Съемные протезы делятся на 2 большие группы:
- Частичные съемные зубные протезы для замещения дефекта части зубного ряда, при отсутствии нескольких зубов подряд.
- Полные съемные зубные протезы, когда протезировать приходится всю челюсть целиком при полном отсутствии зубов – адентии.
В зависимости от материала и конструкции съемные зубные протезы делятся на:
- Имедиат протез (Протез-бабочка).
Это временный зубной протез, который может замещать собой от 1 до 3-х отсутствующих зубов. Зубная коронка крепится к нейлоновому или акриловому базису. Протез фиксируется к основаниям соседних зубов при помощи «крылышек» - фиксаторов. Конструкция отличается легкостью, быстротой изготовления, гипоаллергенностью, не вредит соседним зубам. Она хорошо маскирует дефект и избавляет пациента от психологического дискомфорта, связанного с потерей зуба. Кроме того, такой протез можно использовать даже при пародонтозе. Так что протез «бабочка» - недорогое и эффективное, но все же ВРЕМЕННОЕ решение.
- Бюгельные протезы.
Это частичные съемные протезы, которые хорошо подходят для замещения нескольких отсутствующих зубов, в том числе и для «концевого» дефекта, при котором зубов нет в конце зубного ряда. Особенно рекомендуют установку именно бюгельного протеза, если такой дефект у пациента симметричен – зубов нет с двух сторон челюсти. В переводе с немецкого – «бюгель» - означает «дуга». В основе конструкции находится литая металлическая балка, на которой закрепляются искусственные зубные коронки и акриловый базис, имитирующий десну.
Фиксироваться бюгельный протез может при помощи кламмеров, специальных замков-аттачментов или телескопических коронок – какой способ крепления для пациента удачнее подскажет врач.
Главное преимущество протезирования бюгельным протезом заключается в том, что его жесткая металлическая основа частично перераспределяет жевательную нагрузку на кость челюсть, и тем самым замедляет ее атрофию, т.е. убыль. Кроме того, бюгельные протезы отлично фиксируются в полости рта, независимо от выбранного способа крепления, их удобно ремонтировать и обновлять.
- Пластинчатые (пластиночные) съемные протезы.
Это привычный многим и достаточно старый метод протезирования. Применяют его при частичном и при полном отсутствии зубов. Этот вид протезов состоит из акрилового базиса, на который фиксируют пластиковые зубные коронки. В зависимости от характеристик используемого пластика, пластинчатые протезы могут быть твердыми и мягкими. Твердые пластинчатые протезы очень доступные по цене, но не очень хорошо фиксируются. Они сложные в ношении и привыкании, могут натирать, создавать неудобства при еде и разговоре. Такие протезы неплохо распределяют жевательную нагрузку, но могут провоцировать атрофию кости и заболевания десен.
- Мягкие съемные зубные протезы.
Это разновидность пластинчатых протезов, выполненных из мягких и пластичных материалов: нейлона, акрила, полиуретана, медицинского силикона. Могут применяться для частичного и полного протезирования, в том числе используются для замещения удаленных зубов у детей и подростков. За счет гибкости материалов такие протезы не травмируют десна, хорошо прилегают к челюсти. Их рекомендуют, если есть противопоказания для обработки опорных зубов при других видах протезирования. Имеют более короткий срок службы – гарантия на них не более 3 лет, могут впитывать запахи, царапаться. Из-за мягкости материалов, из которых изготовлен протез, ими сложно пережевывать пищу. Также по причине изнашивания и накопления зубного налета требуют частой чистки, полировки и коррекции/подгонки у стоматолога.
- Протез Acry-Free («Акри-Фри»)
Достоин отдельной строки в обзоре из-за своей адекватной цены в соотношении «цена-качество», легкости, удобства и простоты. Это разновидность пластинчатого протеза. Его базис делают из особого материала, который прочнее акрила в несколько раз. На него устанавливают зубные коронки из пластмассы или керамики. Протез не содержит металлических элементов. Конструкция бывает с кламмерами-замками при частичном протезировании, или полностью опирается на десну при полном. Протезы Акри-Фри подходят пациентам с бруксизмом, проблемами десен и аллергикам.
- Протез Квадротти
Разновидность мягкого пластинчатого протеза, предложенная пациентам с отсутствием одного и более зубов итальянской компанией QuattroTi. Протезы Квадротти - главный конкурент мягких нейлоновых протезов, но выглядят естественнее за счет полупрозрачного базиса – основания. На протез могут фиксироваться керамические или пластиковые зубные коронки. Хорошо зарекомендовали себя у пациентов со слабыми проблемными деснами. Часто используется, как вариант временного протезирования.
Как правильно выбрать съемный протез?
Чтобы правильно выбрать съемный протез необходимо сначала пройти диагностику. И установить какие ПОКАЗАНИЯ и ПРОТИВОПОКАЗАНИЯ у вас есть, к тому или другому виду протезирования. Далее необходимо определиться с функциональными и эстетическими требованиями к будущему протезу. Обязательно прислушайтесь к совету вашего стоматолога-ортопеда – он объяснит вам все плюсы и минусы в вашей ситуации. После этого ориентируйтесь по цене и тому, какого «техобслуживания» потребует протез в процессе носки.
Сложно ли привыкнуть к съемному протезу?
Чем лучше зафиксирован протез, чем он «нежнее» и плотнее прилегает к деснам, тем более комфортным он будет в ношении, и тем быстрее пациент к нему привыкнет.
Привыкание к мягким и бюгельным протезам занимает от 2 недель до месяца. В более сложных случаях на адаптацию может уйти и 3 месяца, поскольку все очень индивидуально и зависит от психологических особенностей конкретного человека.
Как проводится установка съемных протезов в клинике «ГАЛА ДЕНТ»
Любое лечение у нас в клинике «ГАЛА ДЕНТ» на Просвете начинается с консультации профильного специалиста – в данном случае – стоматолога-ортопеда, и диагностики. Для проведения протезирования съемным протезом пациенту нужно сделать ортопантомограмму (ОПТГ) – панорамный снимок.
При проблемах с деснами назначается консультация у пародонтолога для определения пародонтологического статуса и возможных противопоказаний к протезированию.
После этого пациенту проводится санация полости рта – т.е. необходимое лечение всех зубов и при необходимости десен, а также профессиональная гигиена.
В состоянии относительного здоровья полости рта снимаются слепки челюстей пациента.
Дальнейшая работа осуществляется техниками зуботехнической лаборатории, которые должны изготовить индивидуальный съемный протез выбранной конструкции.
После того, как протез готов, пациенту остается его только примерить в кабинете стоматолога. По необходимости проводится коррекция протеза.
Если пациенту проводят условно-съемное протезирование с фиксацией на имплантаты, то ко всему перечисленному добавляется этап имплантации.
Запишитесь на консультацию к нашему стоматологу-ортопеду, чтобы узнать больше о подходящем именно вам способе протезирования
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Высокий уровень современной стоматологии не спасает наших сограждан от преждевременной потери зубов. Это происходит в любом, в том числе и молодом возрасте. Поэтому поиск вариантов эффективного и удобного для пациента замещения одного или нескольких отсутствующих зубов так актуален. Одним из таких способов является несъемное протезирование. Оно включает в себя различные методики, каждая из которых будет оптимальна в том или другом случае. Мы поможем сейчас нашему читателю разобраться в этом многообразии.
Что такое несъемное протезирование?
Несъемное протезирование подразумевает под собой восстановление утраченных зубов при помощи несъемной ортопедической конструкции, зафиксированной в полости рта. Когда мф говорим о несъемном протезировании, то это означает, что пациент без помощи врача-стоматолога не может самостоятельно удалить такой протез из полости рта.
Несъемное протезирование по многим критериям является одним из самых оптимальных и эффективных способов восстановления целостности зубных рядов, и им пользуется большинство пациентов.
Когда пациенту необходимо несъемное протезирование?
Нет двух одинаковых пациентов с двумя идентичными клиническими ситуациями. Главное показание к тому, чтобы пациент задумался о протезировании – это отсутствие зубов/зуба или его сильное разрушение. К другим причинам протезирования относят: недостаточную эстетику, неправильную форму зубных коронок, желание изменить цвет зубов или их положение.
При выборе оптимального способа несъемного протезирование нужно обращать внимание на:
- общее состояние здоровья пациента,
- состояние его зубов и десен, особенности имеющихся патологий,
- наличие показаний и противопоказаний к тому или другому виду протезирования,
- пожелания пациента,
- его финансовые возможности.
Какие виды несъемного протезирования бывают?
- Протезирование зубными коронками
- Микропротезирование – т.е. восстановление зуба при помощи установки виниров или зубных вкладок
- Мостовидные протезы (зубные «мосты»).
- Протезирование на имплантатах
- Одиночное или при помощи ортопедической конструкции.
О некоторых из них мы рассказываем в отдельных тематических статьях – переходите по ссылкам и узнавайте подробности.
Здесь же мы расскажем подробнее о несъемном протезировании мостовидными конструкциями, или как мы привыкли говорить – зубными мостами.
Что такое несъемные мостовидные протезы?
Несъемный мостовидный протез (в обиходе – «зубной мост») – это стоматологическая ортопедическая конструкция, которая предназначена для замещения собой одного, или нескольких – обычно, не более 2-3-х, зубов. Состоит «мост» из соединенных между собой искусственных зубных коронок. Крайние коронки такой конструкции зафиксированы на опорных зубах пациента. Опорные зубы для установки «моста» нужно предварительно подготовить к установке коронок: их специально обрабатывают, удаляя часть тканей и депульпируют.
Если пациент не хочет обтачивать свои зубы для установки моста, или эти зубы сами в плохом состоянии, то хорошей альтернативой классическому мосту будет восстановление зубов протезированием на имплантатах. Если у пациента отсутствует несколько зубов подряд – 3-4, то в целях уменьшения количества устанавливаемых имплантатов, протезировать можно мостовидной конструкцией на имплантатах. Такое решение сохранит здоровье других зубов пациента.
Временные мостовидные протезы могут закрепляться на опорных зубах без фиксации коронки, а на особых креплениях, которые фиксируются при помощи специального клея – адгезива, поэтому и получили название - адгезивные.
Преимущества несъемного протезирования мостовидными протезами?
- Эстетичность конструкции – несъемный мостовидный протез практически незаметен.
- Удобство в эксплуатации – мостовидный протез позволяет человеку свободно есть и разговаривать.
- Крепость конструкции – «мост» способен выдержать достаточно большую жевательную нагрузку.
- Простота в уходе.
- Не вызывает изменения ощущений в полости рта – вкуса, восприятия тепла и холода.
- К ним легко привыкают пациенты.
Недостатки несъемного мостовидного протезирования.
- Мостовидные протезы опираются на опорные зубы и на них приходится вся жевательная нагрузка. Она не распределяется равномерно по всему зубному ряду, как это происходит с настоящими зубами человека. Поэтому рано или поздно это приведет к разрушению опорных зубов. Разумеется, этого недостатка лишены мосты на имплантатах.
- Мостовидный протез не может создать равномерную нагрузку на кости челюсти, поэтому там, где жевательной нагрузки нет, со временем будет наблюдаться убыль костной ткани. Десна понемногу начнет «проседать» и этот процесс постепенно будет усугубляться. Вернуть объем кости в этом случае поможет только костная пластика (ссылка на Наращивание костной ткани). Единственный вид несъемного протезирования, который решает проблему убыли десны – это установка зубной коронки на имплантате.
- Повышенный риск развития воспаления тканей пародонта, из-за раздражения протезом и неудовлетворительной гигиены.
Несъемное протезирование в клинике «ГАЛА ДЕНТ»
Протезированием пациентов несъемными ортопедическими конструкциями занимается врач стоматолог-ортопед. Если пациентам необходимо комплексное лечение, тогда в его реализации принимают участие специалисты других направлений:
- Стоматолог- терапевт, если прежде, чем установить протез пациенту требуется лечение зубов.
- Врач пародонтолог – при наличии у пациента заболеваний десен.
- Стоматолог-хирург, если есть необходимость в удалении зубов и других хирургических манипуляциях.
- Имплантолог – если протезирование проводится на имплантатах.
- Ортодонт, если у пациента зубы смещены и прежде, чем начинать протезирование, ему необходимо пройти ортодонтическое лечение, чаще брекетами. В результате чего будет получено необходимое для установки ортопедической конструкции место.
В распоряжении наших пациентов высококлассная команда специалистов, которые спланируют и реализуют лечение самых сложных случаев. Только с таким подходом к протезированию мы гарантируем нашим пациентам восстановление эстетики и полноценного функционирования их зубочелюстной системы на долгие года.
Чтобы узнать больше о возможностях современного качественного несъемного протезирования запишитесь на консультацию к нашим специалистам
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Если зуб разрушен, его нужно восстанавливать. Для этого используют пломбы, зубные коронки, накладки – виниры и зубные вкладки.
Что такое зубная вкладка?
Зубная вкладка – это своего рода очень хорошая «заплатка», которую специально для пациента создают в зуботехнической лаборатории, а затем фиксируют на зубе. Она полностью замещает собой разрушенную часть зуба, и восстанавливает его функциональность. Нужна зубная вкладка тогда, когда у зуба здоровый и крепкий корень, а коронка разрушена. Такой вид протезирования относится к частичному или микропротезированию зубов.
Виды зубных вкладок
Зубные вкладки классифицируют в зависимости от назначения и материала, из которого их изготавливают.
Восстанавливающие зубные вкладки
Это вкладки, которые используют для восстановления жевательной поверхности зубов и их полноценной функции. Восстанавливающие вкладки могут быть из различных материалов.
- Композитные зубные вкладки делают из пломбирующих материалов. Такую вкладку изготавливают по слепкам в зуботехнической лаборатории точно по размерам дефекта. Затем готовую вкладку фиксируют в полости зуба. Композитные вкладки самые непрочные, они могут окрашиваться. Но в отличие от обычной пломбы, композитная вкладка не будет давать усадку, с ней зуб будет намного крепче. Кроме того, вкладки гарантируют, что реставрация будет абсолютно точной и не нарушит прикус.
- Металлические вкладки делают из металлов, в том числе драгоценных. Минус такой вкладки – она заметна и может вызывать аллергию и гальванизм. Кроме того, металл обладает чрезмерной прочностью, поэтому при повышенной нагрузке со временем металлическая вкладка будет разрушать сам зуб и зубы напротив.
- Керамические вкладки – надежные и эстетичные. Такие вкладки обладают практически идентичными с зубными тканями физическими параметрами стираемости. Это обеспечивает их длительную службу и прекрасную эстетику. Самыми надежными керамическими вкладками являются стеклокерамические вкладки e-max. Они позволяют добиться идеального прилегания к тканям зуба и риск развития вторичного кариеса в этом случае минимален.
- Циркониевые зубные вкладки производятся по цифровой технологии CAD/CAM из диоксида циркония. Это наилучший материал для больших восстанавливающих вкладок и культевых вкладок.
Вкладки Overlay.
Вкладки Overlay - разновидность восстанавливающих вкладок. Это большие вкладки-накладки, которые замещают более 50% жевательной поверхности зуба. Лучшие Overlay вкладки – циркониевые.
Культевые зубные вкладки.
Культевые вкладки – это специальные вкладки на штифте. Их используют при необходимости установить на сильно разрушенный зуб зубную коронку. Культевая вкладка поможет сохранить корень и избежать удаления даже в том случае, если от зуба остался только один корень. Культевые вкладки устанавливают на депульпированный зуб. Штифт, прочно фиксирует культевую вкладку в корневых каналах, а верхняя часть вкладки замещает собой культю зуба, на которую затем при помощи цемента крепят зубную коронку. Это самый надежный метод восстановления разрушенных зубов без удаления и имплантации.
Когда пациенту нужно протезирование зубной вкладкой?
Пациенту нужно восстанавливать зуб вкладкой если:
- Зуб разрушен на 1/3 и более по причине кариеса или травмы. Особенно, если повреждение задевает поддесневую область.
- Необходимо восстановить опорные зубы для установки мостовидного протеза.
- Наличие гипоплазии или дисплазии зубной эмали.
Противопоказания к протезированию вкладками.
- Бруксизм.
- Генерализованный кариес.
- Маленький размер кариозной полости в зубе.
- Повреждение апроксимальных (боковых) стенок зуба.
Преимущества протезирования зубной вкладкой.
- Вкладки не дают усадку, как обычные пломбы, поэтому под вкладками реже появляется вторичный кариес
- Отлично реставрируют большие повреждения зуба свыше 30-50%, при этом на зуб не нужно устанавливать коронку.
- Технология изготовления зубных вкладок позволяет точно реставрировать физиологичную жевательную поверхность. За счет этого реставрация вкладкой идеально вписывается в прикус, не вызывая его нарушений.
Недостатки протезирования зубной вкладкой.
- Протезирование вкладкой дороже обычной композитной реставрации.
- Зубную вкладку нельзя сделать сразу за одно посещение стоматолога. Вам понадобится 2 визита в стоматологическую клинику.
Протезирование зубной вкладкой в клинике «ГАЛА ДЕНТ»
Наши специалисты на практике широко применяют протезирование вкладками. Мы рекомендуем использоваться керамические и циркониевые зубные вкладки, как самые надежные и эстетичные.
Для того, чтобы протезировать зуб зубной вкладкой пациенту понадобится 2 посещения клиники и весь процесс займет примерно две недели.
- В начале первого визита мы проводим нашим пациентам диагностику, для определения состояния зуба.
- Если зуб может быть протезирован зубной вкладкой проводится очищение полости от поврежденных тканей. Зуб обрабатывается таким образом, чтобы зубную вкладку можно было качественно зафиксировать.
- Когда зуб подготовлен, необходимо снять слепок зуба, а также слепки челюстей пациента, чтобы можно было по ним точно изготовить вкладку. Также определяется необходимый цвет реставрации.
- На зуб ставится временная пломба, чтобы защитить его на время ожидания вкладки.
- Зуботехническая лаборатория делает по слепкам пациента модель его челюстей и изготавливает вкладку, точно подходящую к зубу.
- На втором приеме, врач при помощи специального адгезива (клея) устанавливает готовую вкладку пациенту. Все стыки тщательно отполировываются так, что зуб выглядит целым. Правильно установленная вкладка не ощущается пациентом и практически незаметна.
Запишитесь на консультацию к нашим специалистам для качественного восстановления зубов и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Установка виниров – одна из процедур, которые прочно ассоциируются с достижением идеальной «голливудской» улыбки. Но устанавливают виниры пациентам не только по эстетическим, но и по терапевтическим показаниям. Виниринг – процедура фиксации виниров на зубах - относится к разряду микропротезирования в стоматологии. Если вы размышляете о восстановлении зубов в зоне улыбки, то спросите своего врача о винирах.
Что такое виниры на зубы?
Винирами называют тонкие накладки на зубы, которые устанавливают на вестибулярную, т.е. наружную, поверхность, закрывая при этом и режущий край. Это своего рода тонкая «облицовка» зуба, которая покрывает его и помогает спрятать все дефекты.
Какие виниры бывают?
Сегодня стоматологии наперебой предлагают установку различных типов виниров: обычных, ультратонких, с обточкой зубов и без нее, даже виниров, которые, якобы можно снять при желании. Давайте разберемся, что в этих обещаниях - реальность, а что – просто реклама и откровенный популизм, который может обернуться неприятностями с зубами.
Виниры делят на виды в зависимости от материала и способа изготовления:
Композитные виниры делают из обычного качественного фотокомпозита. Фактически, это - пломба, которую врач устанавливает на внешнюю поверхность зуба.
Если композитный винир врач создает сразу в полости рта пациента, то такой винир называется прямым. Композитный винир может быть изготовлен и в зуботехнической лаборатории непрямым способом в виде накладки, которая уже потом фиксируется на зуб.
Плюсами композитных виниров являются простота и скорость исполнения, доступность по цене и приемлемая эстетичность, т.к. современные композиты хорошо воспроизводят натуральную эмаль зубов.
Из недостатков – возможность окрашивания, хрупкость, короткий гарантийный срок службы: 3-5 лет.
Керамические (фарфоровые) виниры – самые распространенные в России виниры изготовленные из высококачественной керамики в лаборатории. Их фиксируют на внешнюю поверхность зуба при помощи специального цемента. Такие виниры очень эстетичны, полностью повторяют даже светоотражение эмали зубов. Толщина фарфоровых виниров - 0,4-0, 8 мм.
Плюсы - очень высокая эстетичность, керамические виниры не изменяют цвет в процессе ношения, достаточный срок службы – от 10 лет и более.
Из недостатков – возможность повреждения. Керамические виниры, конечно, намного прочнее композитных, но все же требуют аккуратного к себе отношения.
Керамические виниры e-max изготавливают из особого вида стеклокерамики – дисиликата лития. Они в 3 раза прочнее обычных керамических и могут быть значительно тоньше.
Плюсы – потрясающая эстетика, прочность, срок гарантийной службы – 15-20 лет.
Кроме высокой цены мы недостатков у виниров e-max не обнаружили.
Прочие -НИРЫ мы однозначно НЕ рекомендуем своим пациентам, потому что они значительно уступают по характеристикам классическим керамическим винирам.
Так, например, циркониевые виниры из диоксида циркония имеют проблемы в фиксацией и хуже держатся на зубах, чем керамические. По сравнению с цирконием керамика может быть намного тоньше, так что и внешний вид циркониевых виниров проигрывает.
Хотим обратить внимание читателя на то, что некоторые недобросовестные стоматологические клиники, вообще, придумывают винирам свое «уникальное» название: супраниры, мильтивиниры и т.п. Это делается в угоду ожиданий пациентов, многих из которых пугает, так называемая «обточка зубов» под виниры.
Так что, если вы встречаете весьма экзотическое название накладок на зубы - этому есть 2 причины: или клиника изменила на свой страх и риск протокол работы с винирами, и придумала для него свое название, или пациента ловят на новое «красное» словцо. Винир будет все тем же виниром, но под новым названием. Но сам подход к рекламе услуг такого заведения уже не вдохновляет.
Когда пациенту нужна установка виниров?
- Врожденное или приобретенное изменение цвета эмали зубов, которое не решается процедурой отбеливания, в том числе, флюороз, тетрациклиновые зубы, гипоплазия эмали.
- Недостатки формы зуба – сколы и неровности поверхности, неправильная форма, или несоответствие зубов друг другу в зубном ряду.
- Щели между зубами
- Стертый с возрастом край зубов.
- Старые потемневшие пломбы.
- Так же виниры могут помочь скорректировать незначительную кривизну и скученность зубов, если у пациента нет проблем с неправильным прикусом. В противном случае проблему некрасивого расположения зубов нужно решать при помощи ортодонтического лечения
Противопоказания для установки виниров.
- Болезни зубов и десен – кариес, пульпит, все заболевания пародонта. Виниры могут быть установлены только после полного излечения заболеваний.
- Большие пломбы на зубах в зоне улыбки являются противопоказанием к установке виниров. В этом случае на зуб лучше протезировать коронкой.
- Бруксизм.
- Неправильный прикус.
Сколько нужно ставить виниров?
На самом деле нет никаких правил в этом вопросе. Можно поставить один винир на проблемный зуб и так вписать его в вашу улыбку, что никто о нем никогда не догадается. Очень часто винирами реставрируют 4 верхних передних резца – это позволяет преобразить улыбку, решить все эстетические проблемы пациента и даже сделать лицо моложе.
Если вы хотите получить голливудский эффект, то придется установить виниры на все видимые при широкой улыбке зубы – обычно это восемь зубов сверху и снизу.
Не уверены, как будет лучше? Тогда обратитесь к нашим стоматологам-ортопедам, и они помогут вам смоделировать вашу будущую безупречную улыбку.
Как подобрать цвет винира?
Цвет любых виниров можно подобрать точно в цвет эмали пациента – особенно это важно, когда винирами реставрируют только часть зубов в зоне улыбки.
Виниры и отбеливание зубов
Если вы хотите, чтобы зубы были белее, то сначала нужно провести кабинетное отбеливание эмали, а уже затем устанавливать виниры, подходящие под новый цвет ваших зубов.
ВАЖНО сделать отбеливание не перед самой фиксацией, а, как минимум, за 2 недели до. За это время цвет вашей эмали окончательно «проявится» после отбеливания: он может стать как темнее, так и светлее. Когда цвет зубов стабилизируется, можно будет правильно определить цвет виниров, и они точно «попадут» в оттенок ваших зубов.
Нужна ли при установке виниров обточка зуба?
Очень важный и драматичный вопрос об обточке зубов перед установкой виниров волнует пациентов больше всего.
Перед установкой виниров нужно немного обработать зубы бором, НО обтачивать их так, как перед протезированием коронками никто не будет.
Толщина винира меньше миллиметра. Именно столько зубной ткани нужно снять при формировании «ложа» под винир для того, чтобы он идеально лег на свое место и после фиксации стал одним целым с зубов.
Чем толще винир, тем больше ткани нужно снять с зуба, поэтому композитные виниры требуют большей обработки, чем керамические.
Установить качественно винир БЕЗ какой-либо обработки зуба НЕВОЗМОЖНО. Все подобные предложения – чистый МИФ, который опасен для вашего здоровья.
Винир устанавливается не «НА» эмаль, а погружается в ее толщу. Все работы ведутся именно в слое эмали, не выходя в дентин – только так винир будет прочно держаться на зубе.
Все стыки между эмалью и виниром тщательно отполировываются, и если работа выполнена качественно, то их невозможно обнаружить.
Как долго прослужат виниры?
Срок службы виниров во многом зависит от того, насколько качественно выполнил свою работу врач-стоматолог, как сам пациент относится к своим винирам и правильного ухода.
Если вы носите виниры, то постарайтесь не грызть ручки и карандаши, не колоть зубами орехи и не откусывать сухари. При зубной гигиене обязательно пользуйтесь зубной нитью, и приходите на «техобслуживание» как минимум раз в год. Врач осмотрит конструкции у вас во рту и при необходимости заново заполирует все стыки.
При правильном обращении керамические виниры прослужат до 20 лет.
Установка виниров в клинике «ГАЛА ДЕНТ»
Нужно понимать, что установка винира – это тонкая и регламентированная точным протоколом работа. Многие пациенты представляют процесс, как приклеивание кусочка керамики на зуб – шлепнул цемент, придавил виниром.))) Но винир действительно «устанавливается», а до этого еще нужно провести правильно подготовительную работу.
- Консультация. На ней состоится ваше первое знакомство с врачом-ортопедом, который проведет осмотр. Врач выявит, есть ли у вас противопоказания к установке виниров. Если они есть, но условные, тогда вам придется сначала избавиться от вашей проблемы – например, вылечить кариес или десна. Так же на консультации вы определитесь с видом и количеством виниров.
- Примерка. Когда зубы пациента готовы к началу процесса установки виниров, делается слепок челюсти. По нему стоматолог-ортопед проектирует будущие виниры. А технология mock-up позволяет пациенту примерить будущую улыбку прямо на зубы.
- Подготовка зубов. Когда прообраз будущих виниров утвержден, врачу необходимо подготовить ложе для их фиксации (см. выше): вся работа ведется в слое эмали.
- Слепки. Когда место для виниров готово, врач снимает слепок. На зубы пациента для защиты от агрессивной среды в полости рта надевают временные конструкции.
- Фиксация. Виниры изготавливают индивидуально в лаборатории. Это может занять 1-3 недели. Когда виниры готовы, врач еще раз примеряет их пациенту, и, если все подходит – фиксирует окончательно.
У вас остались вопросы о винирах?
Запишитесь на консультацию к нашему стоматологу-ортопеду, и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Мы хорошо знакомы металлическими зубными коронками еще с советских времен, когда они повсеместно «украшали» улыбки. А «золотые зубы» были символом благополучия и состоятельности своих владельцев.
Современные технологии позволили уйти от моды на драгметаллы в изделиях зубных техников. Сегодня хорошим тоном считает совершенно незаметное вмешательство стоматологов в улыбку, которое обеспечивает эстетичность, незаметность, функциональность и долговечность. Пациентам есть из чего выбирать. В этой статье мы поможем вам сделать хороший выбор и не ошибиться.
Когда пациенту необходима установка зубной коронки?
Зубная коронка – это несъемный протез, покрывающий или замещающий собой коронковую часть зуба. Он необходим для укрепления / реставрации своего собственного поврежденного зуба или же в качестве искусственной коронки для восстановления утраченного. Зубные коронки используются в самых разных клинических ситуациях.
Пациентам рекомендуется устанавливать зубную коронку, если:
- нужно восстановить разрушенный кариесом зуб. Установка коронки рекомендуется, если разрушено более 50% коронковой части зуба.
- имеются эстетические дефекты зуба – изменение цвета, сколы, необходимость корректировки формы зуба, патологическое стирание эмали. Возможная альтернатива – винир.
- произошел перелом зуба – частичный или полный.
- устанавливается мостовидный или бюгельный протез.
- проводится восстановление отсутствующего зуба на имплантате.
Какие зубные коронки бывают, и чем они отличаются?
На самом деле до сих пор существуют металлические и золотые зубные коронки, но если вы не Джек Воробей, то вряд ли остановите на них свой выбор. Здесь мы расскажем о наиболее эстетичных вариантах зубных коронок, которые рекомендуем нашим пациентам. Если вы выберете один из них, никто никогда не узнает о том, что у вас есть «не родные» зубы.
Металлокерамические коронки – это уже классика. Такие коронки состоят из двух слоев: внутреннего металлического и внешнего – керамического. Они очень прочные, достаточно эстетичные, приемлемые по цене.
Из недостатков:
- не обладают полупрозрачностью зубной эмали на просвет, чем выдают себя в зубном ряду,
- могут со временем окрашивать в темный цвет прилегающую десну.
Использование драгметаллов для металлического каркаса исключает последний недостаток. В этом случае, металлокерамическая коронка будет дороже, но зато станет гипоаллергенной.
Керамические коронки, которые иногда называют фарфоровыми. Такие коронки более хрупкие, но выглядят в точности, как натуральные зубы человека, поскольку керамика пропускает свет так же, как и зубная эмаль. Такие коронки инертны и не вызывают аллергию.
Отдельным подвидом цельнокерамических коронок являются коронки e-max, которые производятся по компьютерной технологии CAD/CAM из стеклокерамики. Такие коронки не только обладают всеми плюсами керамических коронок, но и намного их прочнее.
Циркониевые коронки производят из оксида или диоксида циркония. Это белый металл, который обладает прозрачностью зубной эмали, воспринимается организмом человека лучше, чем золото, при этом имеет прочность металла. Циркониевые коронки - идеальные коронки для любого вида протезирования. Их единственный недостаток – высокая стоимость.
Как выбрать зубную коронку?
Чтобы правильно подобрать вид зубной коронки, нужно учитывать какое протезирование вам необходимо, какие зубы и в каком состоянии будут протезироваться, ваши эстетические требования к результату и финансовые возможности. Разумеется, окончательное решение вы будете принимать вместе со своим лечащим врачом, но надеемся, что данная сводная таблица поможет вам сориентироваться.
Вид зубной коронки Гарантийный срок службы Для каких зубов рекомендуется Нужно ли удалять нерв перед установкой Можно ли использовать на имплантах Стоимость Металлокерамическая
8-10 лет
Для жевательных
Желательно
Да
15600 руб
Керамическая
10-15 лет
Для передних резцов
Желательно
Нет
24000 руб
Керамическая e-max
15-20 лет
Для всех зубов
Если зуб здоров, можно не удалять
Да
24000 руб.
Диоксид циркониевая
18-20 лет
Для всех зубов
Если зуб здоров, можно не удалять
Да
22300 руб.
Что выбрать: протезирование зуба коронкой или реставрацию пломбой?
Стоматологи успешно используют зубные коронки для эффективного укрепления и восстановления отдельных разрушенных зубов. При должном исполнении и выборе качественных материалов этот вид протезирования продлит жизнь зуба с плохим прогнозом на не один десяток лет.
Если зуб разрушен на 50% и более, его нужно покрывать зубной коронкой – только так он сможет служить дальше. О реставрации такого зуба композитной пломбой не может быть даже речи – она просто расколет зуб, а не сохранит.
Так же коронкой можно восстановить полностью разрушенный зуб, при условии, что его корни здоровы. Для восстановления верхней части и подготовки зуба к установке коронки используют штифты и культевые вкладки.
Нужно ли депульпировать зуб перед установкой зубной коронки?
Если зуб здоров, пульповая камера не вскрыта и нет признаков воспаления пульпы, то удалять пульпу нет необходимости. Тем не менее при установке металлокерамических и обычных фарфоровых коронок в целях предотвращения возможных осложнений все-таки рекомендуют пульпу удалить. В любом случае, окончательное решение принимает лечащий врач, исходя из клинической ситуации пациента.
Что такое временная коронка?
В некоторых случаях стоматологическое лечение – это длительный многоэтапный процесс. Чтобы в процессе лечения улыбка пациента выглядела эстетично, на промежуточных этапах используют временные зубные коронки. Обычно это пластмассовые или металлопластмассовые коронки. Срок их службы примерно год и стоят они намного дешевле. Используются временные коронки в период приживления имплантатов, при съемном и несъемном протезировании в ожидании изготовления постоянных конструкций. На последнем этапе лечения их заменяют на постоянные.
Протезирование зубной коронкой в клинике «ГАЛА ДЕНТ»
Стоматологи-ортопеды клиники «ГАЛА ДЕНТ» на Просвете выполняют оба вида протезирования зубными коронками: установку коронки на зуб пациента и на имплантат. Подробнее о протезировании на имплантатах читайте здесь.
Весь процесс протезирования зуба коронкой можно разделить на 3 этапа:
- Подготовительный
Этот этап мы начинаем с диагностики состояния зуба, который будет протезироваться зубной коронкой. Для этого пациенту нужно сделать рентгендиагностику: ортопантомограмму (ОПТГ).
Коронка надевается только на здоровый зуб, поэтому все поврежденные ткани зуба необходимо удалить. Если есть необходимость в депульпировании и лечении зубных каналов, его проводят, а каналы тщательно пломбируют.
Чтобы подготовить зуб для установки коронки часть его тканей придется удалить. Врач проводит обточку зуба. Если зуб сильно разрушен, то зуб укрепляют штифтом и культевой вкладкой – таком образом формируя недостающую культю – «подложку» под коронку.
- Изготовление коронки или протезирующей конструкции
Когда зуб подготовлен, врач снимает слепки челюстей пациента, определяет нужный цвет и отправляет заказ в зуботехническую лабораторию для изготовления коронки. На время ожидание пациенту устанавливается временная коронка. Изготовление коронки может занять пару недель.
- Установка коронки в полости рта пациента.
Когда протезирующая конструкция готова, стоматолог примеряет ее пациенту. Если все в порядке, то коронка фиксируется в полости рта на специальный цемент, который обеспечивает герметичность конструкции.
ВНИМАНИЕ! Зубная коронка должна быть удобной для пациента и не должна вызывать дискомфорт. Если это не так, обязательно скажите об этом своему стоматологу.
Нуждаетесь в протезировании?
Запишитесь на консультацию нашему стоматологу-ортопеду
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Что о такое периодонтит?
Периодонтит – это воспаление оболочки корней зуба и прилегающих к ним тканей, часто с нагноением, вызванное проникновением инфекции. Периодонтитом можно заболеть в любом возрасте. Нередко случаются случаи периодонтита у детей, причем, как постоянных, так и молочных зубов.
Причины возникновения периодонтита.
Различают 3 основные причины возникновения периодонтита:
- Проникновение инфекции из очага в полости рта. В этом случае периодонтит является осложнением имеющегося стоматологического заболевания. Чаще всего это - кариес или пульпит. Инфекция без надлежащего лечения проникает по зубным каналам к верхушке корня, вызывая воспаление и нагноение. Так же инфекция может проникнуть из зубодесневого кармана при заболеваниях десен через верхушку корня зуба.
- Травма зуба – сильная одномоментная или постоянное незначительное травмирование тканей полости рта – например, плохо установленной пломбой.
- Врачебная ошибка при лечении: ожог медикаментозными препаратами, аллергическая реакция на используемые материалы, плохо проведенное эндодонтическое лечение каналов зуба.
У курящих людей вероятность развития периодонтита при неблагоприятных факторах выше.
Симптомы периодонтита
Различают 2 основные формы периодонтита – острый и хронический. Последний развивается, если острую форму не лечат. Причем хроническая форма – более сложная и хуже поддается лечению.
Симптомы острого периодонтита
Боль – главный симптом при остром периодонтите.
В острой форме боль ноющая, при нагноении – пульсирующая. Она практически не уменьшается при приеме обезболивающих препаратов.
Боль усиливается при:
- механическом воздействии: еде, постукивании или надавливании на больной зуб,
- употреблении теплого или горячего,
- в положении лежа.
Больному может казаться, что проблемный зуб стал больше – это так называемый «симптом большого зуба». Если в первые часы человек не получает стоматологической помощи, то боль становится постоянной и непереносимой, постепенно присоединяются другие симптомы.
Опухоль десны возле больного зуба. Возле пораженного зуба десна выглядит красной, на ней развивается отек тканей и образуется опухоль.
Общие симптомы. При прогрессировании воспаления состояние больного будет ухудшаться. Появляются симптомы общей интоксикации: головная боль, слабость, повышение температуры, ухудшение сна. Нередко такой пациент отказывается от пищи, так как есть ему очень больно.
Острое состояние требует срочного стоматологического лечения.
Симптомы хронического периодонтита
Если пациент по тем или иным причинам не лечил острый периодонтит, то он рано или поздно переходит в хроническую форму. Это состояние характеризуется чередованием относительно светлых промежутков и обострений, которые могут наступать стремительно. Спровоцировать очередное обострение может любой неблагоприятный фактор – стресс, простуда, переохлаждение.
Обострение имеет все признаки острого периодонтита.
Между приступами боли практически нет, может отмечаться легкая болезненность при накусывании на зуб.
В этот период проявляются другие симптомы:
- покраснение и отек десны,
- сильная кровоточивость,
- неприятный запах изо рта.
- зубной ряд изменяется визуально – коронка больного зуба темнеет,
- зубы в районе воспаления становятся подвижными, между ними появляются щели.
Из общих признаков может присутствовать увеличение региональных (подчелюстных, шейных) лимфатических узлов.
Осложнения периодонтита
- Образование гранулемы или кисты корня зуба.
- Развитие региональных гнойных абсцессов и флегмон.
- Остеомиелит – воспаление костной ткани челюсти.
- Сепсис – заражение крови.
Профилактика периодонтита
Профилактика большинства стоматологических заболеваний сводится к:
- тщательной гигиене полости рта,
- регулярному удалению скапливающегося зубного налета и зубных камней при помощи процедуры профгигиены раз в полгода
- своевременному лечению кариеса и других стоматологических болезней.
- выбору качественной стоматологической помощи только у проверенных врачей-стоматологов.
Лечение периодонтита в клинике «ГАЛА ДЕНТ»
Периодонтит – это серьезное заболевание. Для его эффективного лечения наши специалисты-стоматологи вначале проводят диагностику состояния зубочелюстной системы, чтобы определить степень поражения тканей. Для этого пациенту назначается обязательное рентгенологическое исследование – панорамный снимок (ОПТГ).
Лечение периодонтита направлено на удаление гноя, очистку каналов зуба, купирование воспаления при помощи антисептической терапии, пломбировку каналов и восстановление коронки зуба.
Исходя из ситуации, наш стоматолог выберет один из двух возможных путей лечения.
Консервативное лечения оказывается эффективной стратегией лечения примерно в 85% случаев периодонтита. По этой методике доступ к очагу воспаления осуществляется через коронку зуба. Такое лечение будет проводится врачом в несколько этапов.
В начале под анестезией стоматологу необходимо открыть доступ к каналам зуба. При первичном лечении проводится депульпирование по стандартной методике эндодонтического лечения, которая применяется при лечении пульпитов.
При повторном лечении необходимо удалить из зубных каналов старые пломбировочные материалы. После чего каналы очищаются, проводится их антисептическая обработка, а под временную пломбу закладывают антисептик.
На этом первый прием окончен. Стоматолог дает пациенту рекомендации по уходу за полостью рта в этот период, при необходимости назначает антисептические препараты, антибиотики, физиотерапию.
После данного этапа лечения при положительной динамике болевые ощущения стихают примерно через несколько часов.
Следующий прием пациенту назначают через 2-3 дня. На этом приеме врач закладывает в больной зуб специальные пасты для регенерации тканей. Опять устанавливается временная пломба. На полное восстановление оболочек корня может понадобиться до 2-х месяцев.
По истечении срока проводят повторный рентгенологический контроль состояния корней зуба. Если все в порядке, зуб тщательно пломбируют, и, при необходимости протезируют коронкой.
Такое лечение максимально сохраняет зубные ткани и продлевает жизнь зуба.
Хирургический метод лечения периодонтита зуба – это удаление гноя и пораженной части корня зуба методом резекция (удаления) верхушки корня зуба.
Хирургическое лечение показано, если:
- к каналам зуба нет доступа через коронку,
- материал из каналов удалить невозможно,
- в зубе прочно установлен штифт
- возле корня зуба находится скопление гноя.
- образовалась гранулема или киста зуба.
В случае, когда резекция не дает положительного результата, мы рекомендуем удаление зуба с последующим протезированием.
Болит зуб? Запишитесь на прием к нашему стоматологу-терапевту, чтобы установить причину боли и воспользуйтесь всеми преимуществами лечения в клинике
«ГАЛА ДЕНТ».
Почему тщательная диагностика – залог успешного лечения?
Лечение любого заболевания начинается с его диагностики. Успех лечения зависит от раннего выявления заболевания и постановки правильного диагноза.
Современные технологии в стоматологии внедряют в практику врачей инновационные методы диагностирования и лечения заболеваний.
Разумеется, постановка диагноза в кабинете стоматолога начинается с тщательного опроса пациента, осмотра ротовой полости и зубов, при необходимости пальпации (прощупывания) и исследования с использованием специальных инструментов. Но диагностика "на глаз", без применения специальных исследований в современной стоматологии "не имеет место быть", как бы не били себя в грудь, ссылаясь на «опыт», некоторые «коллеги»!
Из этой статьи Вы узнаете, какую диагностику используют наши специалисты в ежедневной практике и для чего нужен каждый ее вид.
1. Фотометрия в стоматологии
Впервые фотографию лица, как способ диагностики аномалий развития зубочелюстной системы, использовал Edward H. Angle (1855 - 1930 гг.) и его последователи.
Делают фотографии лица и зубных рядов пациента ДО начала лечения, в процессе и обязательно ПОСЛЕ. Фотографии нужны для наблюдения за динамикой лечения и сравнительного анализа. Съемка должна проводиться профессиональным фотоаппаратом при равномерном освещении и при одном и том же положении головы.
2. Диагностика кариеса
Диагностировать кариес можно при осмотре - почти всегда есть изменения цвета эмали и структуры поверхности зуба. При визуальном осмотре выявляется большинство случаев кариеса, но болезнь может "прятаться" на контактных поверхностях, на корне зуба, под пломбами/коронками и даже под слоем эмали.
В таких случаях мы используем компьютерный визиограф - современный диагностический аппарат, который помогает проводить обследование пациента непосредственно на приеме у стоматолога. Визиограф преобразует рентгеновское излучение в цифровые снимки и выводит их на монитор компьютера.
При диагностике с помощью визиографа доза облучения пациента и врача в 10 раз меньше, чем при использовании обычного рентген-аппарата. Этот метод помогает стоматологу с высокой точностью обнаружить мельчайшие патологии и определить степень кариозного поражения.
Также в стоматологии при диагностике кариеса используют:
- рентгенодиагностику;
- кариес-маркеры (кариес-индикаторы);
- термодиагностику (воздействие на зуб разными температурами);
- люминесцентную диагностику и транслюминесценцию (в обоих методах полость рта подсвечивается лучами определенного спектра);
- электроодонтометрию (ЭОМ);
- фиссуротомию.
Рентгенологическая диагностика в стоматологии
Рентгенодиагностика применяется в терапии, ортопедии, ортодонтии, хирургии.
Если раньше такие исследования регламентировались дозой облучения, полученной за период времени, то сейчас рентгенологические методы стали более совершенными и безопасными.
1. Прицельный рентгеновский снимок зуба – распространенный вариант рентгенологической диагностики большинства проблем в ротовой полости. Учитывая локальное направление, можно сделать рентген 1-4 зубов.
Показания:
- кариес, подозрения на кариес под пломбой/протезом;
- пульпит, периодонтит, перед эндодонтическим лечением;
- гранулема зуба, киста;
- перикоронит;
- неправильное положение растущего зуба.
Не рекомендуется в период беременности. Но в целом современное оборудование безопасно для организма. И, если точная диагностика нужна, сделать рентген зубов в период ожидания ребенка разрешается.
2. Ортопантомограмма (ОПТГ).
Ортопантомограмма (панорамный снимок зубов и челюсти, ОПТГ) – это изображение всех зубов, костной ткани верхней и нижней челюстей, структуры гайморовой пазухи, строения височно-нижнечелюстного сустава.
ОПТГ необходима для диагностики всем специалистам-стоматологам. На компьютере врач может детально рассмотреть каждый зуб, костную структуру челюстей, патологию височно-нижнечелюстного сустава, опухоли, переломы, кисты и др.
Панорамный снимок можно сохранить, распечатать, сравнить с последующими снимками.
Доза облучения благодаря цифровой рентгенографии снижена на 90% по сравнению с традиционным рентгеном.
3. Телерентгенограмма (ТРГ)Телерентгенография (ТРГ, TRG) - рентгенография черепа в прямой и боковой проекциях.
ТРГ– важнейшая часть диагностики. Она позволяет составить самый точный план лечения.
С ее помощью анализируется:
- правильность расположения челюстей,
- наклоны зубов относительно основания черепа,
- проводится оценка мягких тканей лица,
- данные ТРГ особенно необходимы для постановки ортодонтического диагноза и расчета траекторий перемещения зубов при планировании лечения.
- В хирургии ТРГ используется для диагностики трещин и переломов.
Преимущества снимка ТРГ:
- снимок имеет размеры, приближенные к настоящим, дает наиболее полную картину о патологии;
- доступность, быстрота проведения - снимок готов уже через 10 минут;
- минимальная доза облучения, что безопасно для пациента.
4. 3D КТ – компьютерная томография
Это методика лучевой диагностики для исследования челюстно-лицевой области в 3-х мерном измерении. Она необходима стоматологам, оториноларингологам, челюстно-лицевым хирургам.
3D КТ дает послойное изображение объекта. Полученные изображения обрабатываются компьютерной программой, в итоге получается цифровая модель зубочелюстной системы человека в 3D-формате.
Компьютерную томографию (3D КТ) делают:
- перед имплантацией зубов;
- при планировании хирургических операций на челюсти;
- перед установкой брекетов, особенно в сложных случаях, когда нужно оценить взаимное расположение зубов и расстояния между ними;
- при подборе зубных протезов в сложных случаях;
- при внутриканальном лечении зуба, для оценки состояния корней зуба, пломбирования зубного канала;
- при неправильном развитии и положении зубов, аномальном росте зубов мудрости;
- при травмах зубов/челюсти;
- при опухолях полости рта.
- Преимущества компьютерной томографии:
- минимальная лучевая нагрузка, безопасность;
- быстрота проведения;
- точность, четкость, более детальное изображение в HD-качестве;
- возможность комплексного обследования всей зубочелюстной системы;
- КТ можно сохранить на "флешке"
Слепки челюсти
Без создания слепков зубов, то есть точного образца зубочелюстной системы пациента, невозможна установка красивых и удобных коронок и протезов, ортодонтическое лечение.
Снимать слепки зубов/челюсти необходимо:
- при изготовлении ортопедических и ортодонтических конструкций, установке брекет-систем, пластин, кап, ретенционных аппаратов;
- при имплантации, протезировании зубов, для всех типов коронок;
- при отбеливании зубов - по слепкам зубов изготавливаются силиконовые капы;
- для определения заболеваний височно-нижнечелюстного сустава (ВНЧС);
- изготавливают диагностическую модель зубочелюстной системы.
Материалы, которые используются для изготовления слепков, гипоаллергенны - используют гипс или специальные слепочные массы.
Общеклиническая диагностика
При некоторых заболеваниях помимо стоматологической требуется общеклиническая диагностика.
- Различные виды анализов крови: общий, на сахар в крови, определение степени свертываемости крови.
- Анализ мочи.
- Аллергические пробы.
Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
В любом возрасте человек может столкнуться с необходимостью удалить зуб. Это несложная, но все же хирургическая операция, решиться на которую бывает непросто. Внимательно прочитайте эту статью, чтобы понять все нюансы удаления зубов. Это значительно облегчит прохождение процедуры удаления и поможет избежать многих ошибок и осложнений.
Как удаляют зубы?
Процедуру удаления зуба стоматологи называют экстракцией.
Она бывает 2-х типов:
- Простое удаление – когда стоматолог-хирург удаляет видимый зуб с полноценной коронкой. Для этого достаточно расшатать зуб и удалить его, захватив щипцами за коронку. Такое удаление занимает не более 10 минут.
- Хирургическое удаление (сложное) –когда необходимо удалить зуб, коронка которого разрушена до уровня десны. Удаление ретинированных зубов, т.е. зубов, которые частично или полностью спрятаны под десной, а иногда и в толще кости, тоже проводится хирургическим способом. В этом случае хирургу приходится сначала создавать доступ к зубу хирургическим способом, поэтому такой тип удаления сложнее и может занимать до часа времени.
Почему удаляют зубы?
Назначить удаление зуба врач-стоматолог может по разным причинам, но нужно понимать, что удаление – абсолютно крайняя мера. Если стоматолог решил, что ваш зуб нужно удалить, значит у него не было другого выхода и откладывать эту процедуру не нужно.
По каким причинам может потребоваться удаление зуба:
Терапевтическим.
- Зуб очень сильно разрушен и не подлежит восстановлению путем реставрации или протезирования. Особенно часто это случается, если разрушения находятся ниже уровня десны.
- Зуб инфицирован и не может быть вылечен эндодонтическим методом.
- На корне зуба образовалась большая киста.
Пародонтологическим.
- При тяжелых формах пародонтита и пародонтоза подвижность зубов бывает настолько большой, что дальнейшее функционирование зубов с зоне поражения уже невозможно. В этом случае зубы удаляют и прибегают к протезированию.
- Ортопедическим
- Когда зубы своим наклоном или расположением мешают эффективному протезированию.
Хирургическим
- В случае перелома корня зуба.
- При опухолях и переломе челюсти.
- Зуб постоянно травмирует мягкие ткани полости рта.
- Сверхкомплектные, т.е. лишние зубы обычно удаляют.
Ортодонтическим
- При недостатке места для эффективного ортодонтического лечения.
- Находящиеся не на своем месте дистопированные зубы могут подлежать удалению
- Удаляют непрорезавшиеся (ретинированные) зубы, если они мешают ортодонтическому лечению или ухудшают его стабильность.
Онкологическим
- Иногда при проведении лучевой терапии в зоне челюстей нужно удалить зубы в области облучения.
В каких случаях удалять зубы нельзя?
Зубы нужно удалять с большой осторожность, а в некоторых случаях следует отложить до нормализации состояния, если у пациента:
- серьезные сердечно-сосудистые заболевания и/или он менее года назад перенес инфаркт,
- сахарный диабет,
- грипп или острая вирусная инфекция
- герпес на губах, стоматит или любая другая инфекция в полости рта,
- психические расстройства.
- Для женщин состояниями, при которых удаление зубов нежелательно являются:
- беременность,
- менструация.
Удаление зуба мудрости
Часто можно столкнуться с тем, что стоматологи, особенно западной школы, рекомендуют удалять третьи моляры – «зубы мудрости» еще до их прорезывания или сразу после. Аргументируют это тем, что последние зубы для полноценного функционирования зубочелюстной системы человека не нужны, а расположены далеко и создают больше проблем, чем приносят пользы.
Мы не рекомендуем это делать, без серьезных оснований.
Удалять «зуб мудрости» нужно, если:
- Он сложно прорезывается, имеет воспаленный «капюшон», травмирует щеку.
- Есть трудности с лечением зуба мудрости, пораженного кариесом или пульпитом.
- Для прорезывания зуба мудрости нет места в челюсти, и своим появлением он провоцирует смещение зубов вперед и появление скученности
- Зуб мудрости давит на соседние зубы, тем самым провоцируя кариес.
Удаление корня зуба
При полном разрушении коронки зуба его корень можно использовать для восстановления зубной коронкой с культевой вкладкой, если корень зуба полностью здоров или поддается эндодонтическому лечению.
В противном случае корень необходимо удалить, чтобы избежать развития множества осложнений – от кисты и периостита, до необратимого разрушения кости челюсти.
Как правильно подготовиться к удалению зуба?
Чтобы операция по удалению зуба прошла легко и без осложнений мы рекомендуем нашим пациентам придерживаться таких правил.
- Назначать удаление лучше на первую половину дня – так и вам морально легче.
- После удаления зуба кушать будет нельзя минимум часа 3, так что лучше поешьте до, но желательно что-то легкое.
- После еды тщательно почистите зубы, используйте антисептический ополаскиватель типа «Listerin», чтобы максимально уменьшить количество бактерий у вас во рту.
- Возьмите с собой те лекарства, которые вы постоянно принимаете. Но ваш стоматолог-хирург должен обязательно заранее знать об этих препаратах.
- Употребление алкоголя и курение перед удалением зуба находятся под запретом. Они могут ослабить действие анестезии.
- Возьмите с собой паспорт.
Что можно, а что нельзя делать после удаления зуба?
После удаления зуба пациент будет испытывать некоторый дискомфорт, и для нормализации состояния потребуется какое-то время. Для облегчения боли врач может назначить обезболивающие, а для профилактики осложнений – антибиотики или антисептические препараты. От качества гигиены и правильного поведения пациента в послеоперационный период зависит процесс заживления. Чтобы реабилитация прошла быстрее, выполняйте следующие несложные правила.
- После удаления зуба не держите тампон на ране дольше 20-30 минут.
- Нельзя активно полоскать рот водой или другими растворами. Врач может назначить ванночки для ускорения заживления, но в этом случае раствор нужно ДЕРЖАТЬ во рту, а не интенсивно перекатывать.
- Нельзя трогать место удаления языком и любыми предметами. В лунке после удаления образуется кровяной сгусток. Он должен там оставаться, чтобы избежать осложнения.
- Не есть и не пить горячее в течении 48 часов, не курить и не употреблять спиртное.
- Не есть кисломолочные продукты, твердую пищу. Еда должна быть полужидкой, легкой, питательной и только теплой.
- В течение 3-х дней противопоказаны физические нагрузки, горячая ванна/баня/сауна, бассейн, авиаперелеты.
- Соблюдайте гигиену ротовой полости! Зубы чистить нужно, но осторожно, мягкой щеткой, не касаясь травмированной зоны. Аккуратно ополаскивайте рот после еды чистой водой.
- Принимайте прописанные лекарства в дозе и строго по графику, назначенному врачом.
В первые сутки может появиться небольшой отек десны или даже лица, образоваться гематома, особенно, если удаление было сложным. Незначительное повышение температуры в это время считается тоже вполне нормальным.
Возможные осложнения после удаления зубов.
Гарантия того, что удаление пройдет легко и без последствий складывается из квалификации и опыта стоматолога-хирурга, тщательной предварительной диагностики и дисциплинированности пациента. Относитесь к своему здоровью ответственно и доверяйте его только профессионалам.
Риск того, что после удаления зуба может что-то пойти по незапланированному сценарию есть всегда. Все приведенные выше рекомендации для пациента не желательны, а ОБЯЗАТЕЛЬНЫ к исполнению. Тщательно нужно подходить к выбору врача, чтобы свести к минимуму риск банальной ошибки и клиники, которая должна быть оборудована операционной и сертифицирована для проведения хирургических операций.
Если в течении нескольких дней после удаления состояние пациента не улучшается, а наоборот ухудшается, наблюдается сильный отек лица, особенно с переходом на шею, боль, кровотечение, повышение температуры выше 38,5 С необходимо срочно обращаться к врачу!
Наиболее распространенными осложнениями после удаления зуба являются:
- Нагноение лунки.
- Отек десны и мягких тканей лица и шеи.
- Сильные боли в челюсти, вследствие повреждения костной ткани с развитием остеомиелита.
- Вывих соседнего зуба из-за механической травмы.
- «Сухая лунка» или альвеолит. Возникает тогда, когда кровяной сгусток, который защищает рану не образовался или выпал. Время возникновения осложнения – первые 3 дня после удаления. Основные симптомы: острая боль в месте удаления, повышение температуры, неприятных запах изо рта, выделения гноя из лунки.
Удаление зубов в клинике «ГАЛА ДЕНТ»
- В клинике «ГАДА ДЕНТ» на Просвете плановое и экстренное удаление зубов проводится только после тщательной рентгендиагностики для точного определения расположения зуба, его корней и соседних зубов. Это гарантирует безопасное проведение процедуры удаления.
- При подготовке к сложному хирургическому удалению в большинстве случаев потребуется 3-х мерный снимок 3D – компьютерная томография.
- Чтобы восстановление пациента прошло легче до процедуры проводят гигиеническую чистку зубов, а перед плановым удалением – полную санацию полости рта, т.к. наличие кариеса повышает риск инфицирования раны.
- Любое удаление зубов проводится у нас в клиника в оборудованной операционной под местной проводниковой анестезией. Этого достаточно, чтобы исключить все болевые ощущения для пациента на время проведения операции.
- Операция удаления зуба занимает от 10 минут до часа, в зависимости от сложности, доза анестезии при этом подбирается соответственно.
- После удаления при необходимости хирург наложит швы на лунку, для скорейшей реабилитации пациента.
- Через несколько дней после удаления пациенту будет назначен контрольный бесплатный повторный прием, для наблюдения за его состоянием.
Чтобы удалить зуб, запишитесь консультацию к нашему стоматологу-хирургу
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Что такое пульпит?
Пульпитом в стоматологии называют воспаление пульпы зуба, т.е. нервно-сосудистого пучка. В народе пульпу называют «нервом» зуба – именно благодаря ей зуб питается от кровотока и принимает нервные импульсы. Пульпа расположены в глубине зуба и защищена пульповой камерой, часть ее находится в коронковой части зуба, а часть - в корневых каналах. Если инфекция или раздражающее вещество проникает к пульпе, она воспаляется и начинается пульпит.
Причины воспаления зубного нерва
Попадание инфекции в пульпу.
Чаще всего это случается в результате осложнения нелеченого кариеса. Кариозная полость расширяется, бактерии проникают в пульпу и ее инфицируют. Так же инфекция может попасть в пульпу через верхушку корня зуба из глубоких зубодесневых карманов при заболеваниях десен или через кровь из других очагов ифекции.
Травма зуба с повреждением пульповой камеры, бруксизм.
Даже небольшая трещина в эмали зуба может привести к тому, что через нее бактерии из полости рта проникнут в пульпу и вызовут воспаление. Поэтому любая, даже незначительная, травма зуба требует консультации стоматолога и последующего наблюдения, если есть подозрение на вскрытие пульповой камеры. В случае, если наблюдается открытая пульпа – зубу необходимо срочное эндодонтическое лечение.
Ошибки врача.
Повредить пульпу и спровоцировать ее воспаление могут и неправильные действия врача -стоматолога. Это может произойти, если:
- зуб во время лечения был обработан слишком агрессивными спиртовыми или щелочными растворами,
- пульпы была перегрета при препарировании тканей зуба без достаточного охлаждения,
- пульповая камера была повреждена по неосторожности при лечении кариеса,
- был использован пломбировочный материал, который вызвал аллергическую реакцию у пациента.
Формы и симптомы пульпита
Обычно пациенты думают, что главный признак пульпита – боль и большая кариозная полость в зубе, но это не совсем так.
Различают острую и хроническую форму пульпита, в зависимости от силы воспалительного процесса, затронувшего пульпу. Сильная боль, которую часто не снимают обезболивающие препараты характерна для острой формы заболевания. Но, если дело дошло до хронической – боль утихает и уже практически не беспокоит.
Что касается больших «дыр» в больном зубе, то больной может их не видеть. Пульпит бывает и в следствие скрытого под тонким слоем эмали кариеса и под установленной ранее пломбой. Пульпа может воспалиться и в зубе без кариеса, хоть и случается это гораздо реже, из-за занесенной в зуб с кровью инфекции.
Острый пульпит
Острый пульпит, как мы уже сказали, характеризуется сильными зубными болями, которые возникают БЕЗ причины, и усиливаются ночью. Главное симптоматическое отличие острого пульпита от кариеса в том, что боли при глубоком кариесе всегда связаны с раздражителем, и прекращаются, когда действие раздражителя прервано. Боли при пульпите пульсирующие, не связаны с воздействием на зуб, плохо снимаются таблетками, отдают в ухо, челюсть, висок. Больному сложно определить, какой именно зуб болит, обычно он жалуется на то, что болит половина челюсти.
Различают несколько форм острого пульпита, в зависимости от локализации и проявлений воспалительного процесса:
Формы острого пульпита Чем отличается? Характер боли Очаговый
Воспаление коронковой части пульпы
Приступообразная сильная боль, которая отдает в челюсть.
Диффузный
Воспаление всей пульпы
Боль длится 10-15 минут с перерывом в несколько часов. Симптомы усиливаются в положении лежа.
Серозный
Очень сильное воспаление в запущенной стадии
Беспрерывная пульсирующая боль.
Гнойный
В зубный каналах образуется гной
Под воздействием теплой еды или питья боли усиливаются, а холодное их снимает.
Хронический пульпит
Хронический пульпит возникает, если острый пульпит не лечат. На каком-то этапе острые боли стихают, но деструктивные процессы в пульпе продолжаются. Инфекция дремлет и дает о себе знать периодическими «прострелами» на горячее, холодное, кислое, сладкое. Боль возникает при надавливании на зуб. В любой момент может снова начаться острое воспаление или болезнь усугубится новым осложнением.
Хронический пульпит тоже имеет несколько форм:
Формы хронического пульпита
Главная характеристика
Характер боли
Фиброзный
Пульпа кровоточит при надавливании
Кратковременная боль, как реакция на холодное и горячее.
Гипертрофический
Разрастание пульпы, которая может выходить за пределы открытой кариозной полости, кровоточивость при еде.
Боли нет, не болит при простукивании, нет реакции на раздражители.
Гангренозный
Некроз пульпы, потемнение зуба, запах гнили.
Кратковременная боль, как реакция на горячее.
Пульпит «зуба мудрости»
Пульпит может поражать все зубы без исключения. Но восьмые зубы «мудрости» имеют повышенный риск пульпита. Расположены они далеко, чистить и лечить их сложно, поэтому воспаление пульпы у третьих моляров бывает чаще. Лечение пульпита восьмерок тоже осложняется их неудобным расположением и многочисленными корнями. Повышается риск осложнений при эндодонтическом лечении и ухудшается долгосрочный прогноз для этих зубов. Так что в случае острого пульпита зуба мудрости имеет смысл такой зуб не лечить, а сразу удалить.
Осложнения пульпита
Несвоевременное лечение острого пульпита приводит к хроническому процессу. В организме формируется скрытый инфекционный очаг, который может провоцировать появление, как новых стоматологических заболеваний, так и общих недугов, таких как:
- флюс – периостит, гнойное воспаление надкостницы,
- остеомиелит – воспаление костных тканей челюсти,
- гнойные воспалительные процессы внутриротовых тканей и мягких тканей лица,
- киста зуба – доброкачественное новообразование возле верхушек корней,
- сепсис – заражение крови,
- Занос инфекции в другие органы с током крови, при этом чаще поражаются сердце и почки.
Эти заболевания потребуют хирургического или общего системного лечения – не в коем случае не нужно допускать их появления.
Профилактика пульпита
Намного снизить риск заболевания пульпитом помогут следующие правила, но выполнять их нужно тщательно:
- Своевременно лечите все заболевания полости рта, особенно кариес и болезни десен.
- Внимательно относитесь к своему общему здоровью и лечите все очаги инфекции сразу по мере их выявления.
- Хорошо чистите зубы каждый день, делайте профессиональное снятие зубных отложений у стоматолога по мере необходимости.
- Посещайте профилактические плановые осмотров у стоматолога раз в полгода. Кстати, такие осмотры раз в 6 месяцев у нас бесплатные.
- Лечите свои зубы в надежном проверенном месте, чтобы максимально врачебные ошибки и осложнения после лечения.
Лечение пульпита в клинике «ГАЛА ДЕНТ»
Когда мы говорим о лечении пульпита, мы подразумеваем лечение каналов зуба, или как еще говорят – эндодонтическое лечение. Его задача – сначала удалить инфицированную воспаленную пульпу, а потом очистить и продезинфицировать каналы зуба.
Сделать это можно двумя способами:
Консервативным методом, с сохранением «нерва» зуба.
Этот метод лечения используется гораздо реже, т.к. дает неустойчивый прогноз. Сохранить пульпу можно только в том случае, если ее воспаление было незначительным и частичным, или вскрытие пульповой камеры произошло спонтанно и пульпа вообще не воспалена. В этом случае на открытые участки пульпы врач накладывает специальный лечащий состав, который «консервирует» нерв, создавая защитный слой. После чего на специальную прокладку ставится пломба.
Хирургическим методом, с удалением «нерва» зуба – депульпированием.
В этом случае полное удаление пульпы может проводиться:
- «по-живому» - витальный способ лечения пульпита,
- после предварительного мумифицирования пульпы специальным препаратом – девитальный способ лечения пульпита.
- Наши врачи предпочитают лечить пульпит нашим пациентам за 2 посещения методом девитальной экстирпации с удалением мумифицированного «нерва».
Такой способ не требует чрезмерно сильной анестезии и дает стабильный долгосрочный прогноз.
В первое посещение обязательно под АНЕСТЕЗИЕЙ врач очищает полость зуба от разрушенных тканей, вскрывает пульповую камеру и накладывает на пульпу специальную безмышьяковистую пасту для мумификации пульпы примерно на 7 дней. Сверху ставится временная пломба.
По истечению 7-10 дней на повторном приеме уже отмершая пульпа удаляется – проводится депульпирование, после чего каналы зуба очищаются и дезинфицируются.
Дальше каналы зуба пломбируют гуттаперчей и устанавливают постоянную пломбу с реставрацией жевательной поверхности.
Качество пломбирования каналов контролируется рентгеновским снимком.
Если коронка зуба сильно разрушена, то потребуется ее восстановление при помощи вкладки или коронки. Этап протезирования очень важен для того, чтобы укрепить зуб, и не допустить его разрушения.
Повторное эндодонтическое лечение.
По статистике 70% ранее леченых зубных каналов требуют повторного перелечивания из-за вновь появившегося воспаления, или в целях его предупреждения.
Причиной может быть:
- Некачественное изначальное лечение самих каналов зуба: недостаточная очистка, ошибки при пломбировке – пустоты, выход пломбировочного материала за пределы верхушек корней зуба, недопломбированный канал.
- Отлом стоматологического инструмента в канале.
- Разгерметизация коронки на зубе с запломбированными каналами.
- Воспаление околозубных тканей.
Ревизия старых пломб перед протезированием, если есть подозрение, что с зубом могут возникнуть проблемы.
Перелечивать каналы зуба сложнее, чем лечить первоначально. Нужно сначала удалить старую пломбу и пломбировочный материал из зубных каналов, потом повторно их очистить, затем устранить очаг инфекции. После чего опять запломбировать каналы и зуб, или подготовить его к протезированию.
Поэтому повторное эндодонтическое лечение стоит дороже, чем первоначальное.
Беспокоит зуб? Запишитесь на профилактический осмотр к нашему стоматологу-терапевту и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Мы – стоматологии, в особенности ДЕТСКИЕ, несем ответственность за здоровье ребенка здесь и сейчас, и обязаны думать о его будущем здоровье. От нас зависит, какое отношение сформируется у человека к стоматологу, да и ко всем медикам в целом. Ответственность родителей в том, чтобы помочь ребенку научиться правильно относиться к своему здоровью и своевременно обращаться за помощью.
Боль – тот фактор, который формирует страх. Если ребенка обманули хоть один раз: сказали, что лечить зубки не больно, но на приеме он испытал боль, доверие к стоматологу и родителям в этом вопросе закончится навсегда. Поэтому лечить зубы детям БЕЗ обезболивания НЕЛЬЗЯ. Если взрослый человек еще более-менее нормально отреагирует на дискомфорт при лечении, то для ребенка такая ситуация страшна и непонятна.
Болят ли зубы у ребенка?
Это реальный вопрос, который часто задают родители. Да, зубы у детей болят, и временами сильнее, чем у взрослого. А еще, ребенку намного страшнее. Поэтому любое лечение с минимальным препарированием, и даже чистка зубов в кабинете стоматолога должны проводиться с применением анестетиков.
Современные методики анестезии и виды препаратов помогают детскому стоматологу эффективно лечить детей без боли и стресса, и при этом – совершенно безопасно. Как это сделать? Об этом эта статья.В чем отличие детской анестезии от взрослой?
Особенности детской анестезии определяются особенностями детского организма.
Например, детскому организму нужно в 2 раза больше кислорода, чем взрослому. Также детский организм отличается быстрой сменой физиологических состояний и повышенной способностью к адаптации. При этом дети более чувствительны к изменениям температуры окружающей среды, имеют повышенную эмоциональность, им сложно находиться в одном положении продолжительное время. Высока вероятность у детей и аллергических реакций, причем, чем меньше ребенок, тем с большей осторожностью нужно выбирать препарат.
Поэтому, при проведении детской анестезии необходимо соблюдать следующие правила:
Точно подбирать анестезирующий препарат и его дозы. Существует некоторая сложность при обезболивании детей младше 4 лет, т.к. большинство местных анестетиков применяются с 4-летнего возраста.Для ребенка, склонного к аллергии лучше провести специальные аллергопробы, чтобы точно знать, какой препарат для него безопасен.
Вводить анестетик ребенку нужно максимально щадящим образом. Дети часто боятся инструментов, а тем более шприцов. Перед уколом место введения иглы следует обрабатывать вкусным анестезирующим гелем, который «замораживает» десну. Сегодня доступен большой выбор таких препаратов.
Из-за повышенной восприимчивости к температуре окружающего воздуха ребенку может быть холодно во время лечения в прохладном кабинете или наоборот – жарко, если кабинет плохо проветривается и слишком мал. Этот фактор нужно обязательно учитывать.
Не стоит пренебрегать методом премедикации перед посещением стоматолога. Прием успокаивающего препарата поможет ребенку расслабиться и меньше бояться.
Очень важная составляющая – личность врача. Хороший детский стоматолог находит подход к родителям, и к ребенку и превращает страх в интерес. Совет родителям: помогите ему в этом по мере ваших сил.
Какие виды обезболивания используются в детской стоматологии?
Аппликационная анестезия в виде геля с анестетиком.
Это самый «нестрашный» для ребенка метод обезболивания, но и самый слабый. Ее достаточно, чтобы выполнить профгигиену, удалить шатающийся зуб или «заморозить» место укола. Но недооценивать ее применение не стоит.
Классическая инъекционная местная анестезия.
В основном применяется примерно с 4-х лет, но при этом имеет мало противопоказаний. Главное выяснить нет ли у ребенка аллергии на предлагаемый препарат.Стоматолог выбирает вид анестезирующего вещества, исходя из возраста ребенка, его состояния, и даже настроения. Широко применяются при обезболивании лечения зубов у детей препараты артикаина – его действие в 5 раз сильнее знакомого нам новокаина, он не токсичен и не провоцирует аллергические реакции.
Общая анестезия - это лечение под наркозом.
Часто можно встретить желание родителей лечить ребенку зубы под наркозом. Родителям и врачу так-проще, а вот ребенку?
Два строгих правила применения наркоза при лечении зубов у детей:
- Наркоз НЕ ПРИМЕНЯЮТ без очень основательных причин.
- Лечение под наркозом возможно ТОЛЬКО в специально оборудованных для этого кабинетах, где имеется полный комплект оборудования для реанимации, и есть в штате свой анестезиолог и реаниматолог. Или такое оборудование может быть развернуто выездной анестезиологической бригадой.
Показания к лечению зубов у ребенка под наркозом:
- Возраст до 4-х лет.
- Особенности развития: аутизм, синдромом Дауна, ДЦП или эпилепсия.
- Большой объем стоматологического вмешательства.
- Аллергия на местные анестетики.
Сильнейший непреодолимый страх лечения, в случае, если другие способы были испробованы, и не сработали.
-
Седация
Седация– не является обезболиванием в классическом понимании. Это относительно новый метод, при котором маленький пациент дышит смесью закиси азота - «веселящего» газа, и кислорода. У этого метода хороший расслабляющий эффект, ребенок успокаивается, погружаясь в поверхностный сон, но может отвечать на вопросы и остается в сознании. Седация хорошо сочетается с местной инъекционной анестезией.
Что такое премедикация и когда она нужна?
Премедикация– это прием специальных седативных препаратов заблаговременно перед посещением стоматолога. У детей она тоже эффективна, поэтому обращаем внимание родителей на этот способ снятия приступов страха.
У боли 4 фактора:
- сенсорная чувствительность – это и есть физическая причина боли,
- психоэмоциональный настрой пациента,
- вегетативная составляющая, обусловленная перегрузкой вегетативной нервной системы,
- двигательная составляющая.
Т.е., чем больше ребенок боится, мечется и находится в состоянии стресса (мобилизации вегетативной нервной системы) – тем ему больнее. Если вы видите, что уговоры, рассказы и прочие хитрости на ребенка не действуют, то лучше применить медикаменты, чем нанести психике ребенка непоправимый вред.
Какие седативные препараты подойдут в данной ситуации, лучше решать с вашим педиатром.
Из домашних безопасных средств стоит попробовать отвар из корней валерианы или пустырника. Пить его нужно за 1-3 суток до похода к стоматологу в соответствии с указаниями врача, согласно возраста ребенка.Как делают обезболивание лечения детей в клинике «ГАЛА ДЕНТ»
Маленьким пациентам клиники «ГАЛА ДЕНТ» на Просвете доступна аппликационная и местная инъекционная анестезия. Выбор анестетика детский врач делает по результатам сбора анамнеза в беседе с родителями. При необходимости мы направляем пациента на аллергопробу. Большая просьба к родителям: пожалуйста, очень внимательно заполняйте «Лист здоровья» ребенка перед приемом.
Инъекцию обезболивающего ребенку мы делаем всегда с местным аппликационным обезболиванием, так что он не почувствует даже самого укола.
И еще небольшой совет из нашей практики, чтобы минимизировать стресс ребенка от визита к стоматологу по поводу лечения, придите с ним в первый раз на профилактический прием, на котором лечить зубки ему не будут, для знакомства с клиникой и доктором.
Остались вопросы?
Запишите своего ребенка на консультацию к нашим специалистами воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Кариес зуба – самая распространенная болезнь на планете Земля, он есть у 99% ее жителей. И в большинстве случаев зубные болезни начинаются с небольшого, на первый взгляд, кариеса. Если его правильно и быстро вылечить, никаких последствий не будет. А, если запустить или лечить неправильно – зуба можно лишиться. Поэтому так важно для каждого понимать, что такое кариес, почему он вдруг появляется на зубах, и как правильно от него избавиться, чтобы избежать рецидивов и множества проблем.
Что такое кариес?
Кариес – это очаговое разрушение зубных тканей, вызванное бактериями, которые принято называть кариесогенными.
Почему на зубах появляется кариес?
В полости рта каждого человека находится множество видов бактерий, часть из которых при определенных условиях начинает усиленно размножаться. Продукты жизнедеятельности этих бактерий создают агрессивную кислотную среду, которая способствует вымыванию минералов из структуры зубной эмали. Теряя минералы, эмаль становится пористой, размягчается и зуб начинает разрушаться. Постепенно образуется углубление – кариозная полость. В ней поселяются бактерии, и кариозный процесс усугубляется, разрушая зуб все глубже.
Есть несколько факторов, которые являются причинами появления кариеса на зубах:
- Наличие кариесогенных бактерий в полости рта. Запомните, что такими бактериями можно заразиться! Именно поэтому педиатры не советуют родителям с кариесом целовать маленьких детей.
- Неправильное питание. Повышенное количество углеводов в пище создает во рту питательную среду, которая способствует размножению кариесогенных бактерий..
- Плохая гигиена полости рта, наличие бактериального зубного налета на зубах.
- Пониженные защитные свойства организма.
- Недостаточное слюноотделение.
- Нарушение поступления в организм минералов и витаминов.
- Наследственная предрасположенность и слабая зубная эмаль.
Чем больше факторов начинают действовать вместе, тем больше у человека шанс получить кариес.
Как определить кариес?
Многие зубные болезни начинаются бессимптомно и так же бессимптомно развиваются до серьезных стадий. Боль возникает тогда, когда зуб уже основательно разрушен. Чем раньше обнаружен кариес, тем проще и дешевле его лечить, и есть шанс, что вы забудете о нем надолго.
Кариес развивается постепенно, и понемногу проявляются его симптомы. Если вы будете внимательны к своему здоровью, то сможете не пропустить начало заболевания.
- Кариес на стадии пятна.
Это начале кариозного процесса, пока только начинается деминерализация эмали. Она теряет критическое количество минералов и становится пористой. На этой стадии появляются матовые пятна на поверхности зуба. Еще нет углублений – только изменяется цвет эмали: она белее или желтеет. В дальнейшем кариес будет прогрессировать, а цвет пятна темнеть. Изменение цвета участка эмали – это единственный признак начинающейся болезни зуба.
- Начальный кариес.
На этой стадии эмаль уже потеряла первоначальную структуру и начинает разрушаться. Можно заметить углубление, но кариозный процесс еще не вышел за пределы зубной эмали. Время от времени человек замечает повышенную чувствительность зуба на раздражители: холодное или горячее. Если раньше вы за собой такого не замечали – это повод записаться на осмотр к стоматологу.
- Средний кариес.
В зубе образовалась кариозная полость, но она расположена в пределах зубного дентина – ткани зуба, расположенного под эмалью. Зуб реагирует на холодное, горячее, кислое. В полость зуба попадает пища, вызывая неприятные ощущения.
- Глубокий кариес.
Кариозная полость занимает значительную часть зубной коронки. Зуб реагирует на раздражители, попадание пищи в кариозную полость вызывает боль. Причем, вы точно можете определить проблемный зуб. Это - серьезное состояние, т.к. часто на этой стадии могут появиться изменения в пульпе – нервно сосудистом пучке, питающем зуб. Дальнейшее прогрессирование процесса при отсутствии лечения вызовет осложнение в виде пульпита.
Кариесом могут поражаться как передние резцы, так и жевательные зубы. Он может располагаться в любом месте зуба, в том числе и между зубами – на апроксимальной, т.е. боковой поверхности. Нередки случаи придесневого поражения, это так называемый пришеечный кариес. Самый сложный для лечения – кариес корня зуба.
Иногда кариес может быть не заметен при обычном осмотре, если кариозная полость развивается под тонким слоем эмали. В этом случае стоматологи говорят о скрытом кариесе, который требует дополнительной диагностики и выявлять его нужно особенно тщательно.
Осложнения кариеса зубов
Пациенты привыкли относиться к кариесу, как к несерьезному заболеванию, откладывая его лечение. В результате, они вынуждены лечить уже его осложнения.
Что будет, если вовремя не вылечить кариес?
- Пульпит – воспаление пульпы - «нерва», который питает зуб. Это заболевание требует удаления пульпы, после чего зуб лишается питания, и,, фактически становится мертвым. Как долго он прослужит после этого своему хозяину – вопрос открытый, но такие зубы начинают ускоренно разрушаться, даже, если лечение каналов пройдет успешно.
- Периодонтит – воспаление тканей возле корней зуба.
- Флюс – или, как его называют стоматологи – периостит. Это гнойное воспаление тканей надкостницы возле больного зуба, сопровождающееся отеком щеки.
- Киста – доброкачественное новообразование возле корней зуба в виде мешочка, заполненного жидкостью.
- Сепсис – общее заражение крови.
Все эти заболевания лечить намного сложнее, болезненнее и дороже, чем простой кариес, особенно выявленный на ранней стадии. Важно только вовремя попасть к стоматологу.
Профилактика кариеса
Кариес, как и любое другое заболевание проще предупредить, чем лечить. Работает такая профилактика эффективна, даже у взрослых.
Чтобы существенно снизить вероятность появления кариеса нужно:
- Тщательно следить за ежедневной зубной гигиеной: чистить зубы дважды в день, пользоваться зубной нитью и ирригатором.
- Делать профгигиену раз в 6-8 месяцев.
- Соблюдать режим правильного питания: меньше употреблять легких углеводов в сладком и мучном, а есть больше твердой пищи, овощей, фруктов, следить за балансом в организме витаминов и минералов.
- Не пренебрегать процедурой реминерализации эмали, особенно, в периоды, когда организм и зубная эмаль ослаблены.
- Приходить на профилактические плановые осмотры к стоматологам в «ГАЛА ДЕНТ» на Просвете не реже, чем раз в полгода. Кстати, такие осмотры раз в 6 месяцев у нас бесплатные.
Лечение кариеса в клинике «ГАЛА ДЕНТ»
- В ходе каждого осмотра стоматолог тщательно осматривает полость рта на предмет кариеса. При подозрении на скрытый кариес врач проводит дополнительную диагностику. Для этого прямо в клинике пациенту делается прицельный рентгеновский снимок зуба или ортопантомограмма (ОПТГ).
- При обнаружении кариеса, врач выбирает методику его лечения в зависимости от стадии поражения.
Главная задача стоматолога на этом этапе – это подобрать необходимую для данной глубины вмешательства анестезию. А затем вскрыть и тщательно очистить кариозную полость от поврежденных тканей. Если врач что-то «не дочистит», то под пломбой обязательно случится рецидив уже вторичного кариеса. В случае очень глубокого кариеса и опасности вскрытия пульповой камеры, на дно полости перед пломбировкой укладывается прокладка из гидроксида кальция.
- После очистки полости врач пломбирует зуб. Для этого стоматологи клиники «ГАЛА ДЕНТ» на Просвете используют прочные светоотвердевающие пломбировочные материалы. При этом они проводят тщательную реставрацию физиологического рельефа жевательной поверхности зуба.
- После лечения в течении нескольких дней зуб может сохранять послеоперационную чувствительность. Это нормально, и по этому поводу не нужно беспокоиться.
Хотите быть уверенным, что у вас НЕТ кариеса? Запишитесь на профилактический осмотр к нашему стоматологу-терапевту
и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Каждый, кому природой не была дана красивая улыбка и правильный прикус, хочет их обрести и навсегда избавиться от неуверенности, комплексов и проблем со здоровьем. Но принято считать, что ортодонтическое лечение долгое, болезненное и причиняет массу неудобств.
Сегодня это заблуждение. Cовременные ортодонтические технологии и сами брекет-системы значительно отличаются от прежних. При правильной подготовке ортодонтическому лечению и правильном поведении пациента они обеспечивают достаточный комфорт для пациента в процессе. Читайте здесь о том, что для этого нужно.
Как правильно подготовиться к установке брекет-системы?
- Выбрать хорошего врача ортодонта, которому вы доверяете.
- Подобрать вместе с ортодонтом брекет-систему, максимально подходящую вам по эстетике, цене и возможностям.
- На больные зубы и десна брекеты НЕ СТАВЯТ, поэтому ДО лечения вам придется вылечить весь кариес и болезни десен.
- За 2-3 дня до установки брекетов нужно сделать профессиональную гигиену полости рта.
Сильно ли болят зубы в брекетах и что с этим делать?
Фиксация брекетов - безболезненная процедура. Но после того, как в брекеты установлена ортодонтическая дуга, на зубы будет оказываться давление. Поэтому несколько дней после установки и каждой новой замены дуги зубы могут немного побаливать.
Насколько сильно будут болеть зубы, зависит от особенностей вашего организма и его болевого порога. По статистике, у 10% пациентов зубы не болят вообще, более половины отмечают незначительные болевые ощущения, и только 5% брекетоносцев говорят о сильных болях.
В любом случае неприятные ощущения проходят через несколько дней, а ортодонт посоветует, какой обезболивающий препарат лучше принять, если боль будет сильно портить вам жизнь.
Так что ставить брекеты не больно, скорее немного неприятно. Но ведь ради красоты улыбки и собственного здоровья можно немного и потерпеть.
Как привыкнуть к брекет-системе?
Любые брекеты – это инородное тело в полости рта. И в первые пару недель после их установки организму будет с ними некомфортно. Потом наступит привыкание, и брекет-система перестанет доставлять неудобства.
В период привыкания может наблюдаться:
- повышенное слюноотделение,
- нарушение четкости речи,
- брекет-система может натирать слизистую.
Чтобы свести эти негативные явления к минимуму и побыстрее привыкнуть к брекетам рекомендуем:
- Полоскать рот вяжущими растворами – отварами дубовой коры, пастушьей сумки, пить чай с калиной, воду с лимоном – это поможет сократить выработку слюны.
- Тренировать произношение, проговаривая скороговорки или просто читая вслух. Так ваш речевой аппарат быстрее привыкнет к новым условиям работы.
- Пользоваться ортодонтическим воском, закрывая им мешающие замочки. Воск выдаст ваш ортодонт сразу после фиксации. Если брекеты все-таки натерли и на слизистой появилось воспаление – используйте заживляющую мазь. Хорошо в таком случае подойдет «Солкосерил».
- Всегда имейте при себе дорожный набор для гигиены, чтобы после еды сразу же почистить зубы.
Что делать, если во время ношения брекетов начали шататься зубы или между зубами появились промежутки?
Не стоит паниковать! Чтобы переместить зубы, необходимо сначала разорвать связки и коллагеновые волокна, которые держат зуб на месте. Из-за этого зубы могут начать слегка шататься. Перемещение каждого зуба просчитывается отдельно, поэтому во время лечения они могут расходиться, образовывая просветы – это нормально. Но в конце лечения все зубы должны соединиться в непрерывный зубной ряд без промежутков. Если оставлено место для имплантата – он должен быть сразу же установлен, иначе зубной ряд снова деформируется.
Что можно есть с брекетами?
Больших запретов на определенную еду при ортодонтическом лечении нет, но лучше придерживаться таких правил:
- В первые дни после установки и активаций, пока ноют зубы, лучше есть мягкую и жидкую пишу – каши, супы-пюре, смузи, йогурты и творожки. Так будет проще привыкнуть к своему новому состоянию.
- Не нужно употреблять липкие продукты, которые могут забиться в брекет-систему и повредить ее. А если и не повредят, то потом их оттуда сложно вычищать. Поэтому под запретом ириски, карамельки, жвачка, а также печенье, сдоба, и прочая еда, которая становится вязкой при пережевывании.
- Не ешьте жесткие продукты – сухари, орехи, мясо куском и т.п. - ими легко повредить ваши брекеты. По этой же причине сырые овощи и фрукты нарезайте маленькими кусочками.
- Не забывайте, что такие продукты как чай, кофе, окрашенные напитки, свекла, черника и т.п. могут изменить цвет некоторых видов брекет-систем и лигатур на них. Да и сидеть в кафе с брекет-системой забитой, например, красной свеклой не очень эстетично. Так что подумайте.
- Если в вашей брекет-системе стоят термоактивные ортодонтические дуги, то есть мороженое и пить воду со льдом вам нельзя. Дело в том, что при обычной температуре термоактивной дуге можно придать любую форму. Затем под воздействием температуры тела человека она «вспоминает» форму, которую в нее заложили при производстве и начинает работать. А тут вы со своим мороженым…
Как правильно чистить зубы с брекетами?
Для ухода за зубами во время ношения брекет-системы вам понадобится целый набор средств:
- Подходящая зубная паста, ее должен рекомендовать стоматолог.
- Специальная ортодонтическая зубная щетка.
- Монопучковая зубная щетка.
- Межзубные ершики разного диаметра.
- Специальная зубная нить для ухода за брекет-системой – суперфлосс.
- Ополаскиватель для полости рта.
- И, желательно, ирригатор.
Тщательно чистить зубы нужно дважды в день – утром и вечером, последовательно используя все средства из списка выше. Зубными щетками нужно совершать выметающие движения, сначала на боковых участках зубных рядов – с внешней и с внутренней стороны, а затем во фронтальном. Зубными ершиками и флоссом необходимо тщательно очищать межзубные промежутки, участки под дугой и рядом с брекетами. В конце гигиены необходимо прополоскать рот ополаскивателем или использовать ирригатор.
Во время ортодонтического лечения пациентам необходимо носить с собой специальный дорожный набор для зубной гигиены, чтобы всегда иметь возможность привести свои зубы с брекет-системой в порядок. После каждого приема пищи удаляйте из брекет-системы все остатки еды.
Кроме ежедневной домашней гигиены раз в 4-6 месяцев пациентам с брекетами нужно делать процедуру профессиональной гигиены в клинике.
Сразу после фиксации брекет системы ортодонт научит пациента правильному уходу за зубами во время лечения.
Помните, не брекеты портят зубы! Это плохо вычищенный зубной налет вызывает их деминерализацию, а затем кариес
Как носить ортодонтические тяги – эластики?
Ортодонтические тяги - эластики – это специальные латексные «резиночки», которые надевают на крючки брекет-системы, чтобы стянуть челюсти между собой. Они намного повышают эффективность лечения брекетами. Правильно подобранные и надетые эластики не мешают говорить. Главное правило ношения тяг – регулярность.
Время начала ношения эластиков, их вид и схему, по которой тяги надевают на брекет-систему назначает ТОЛЬКО ортодонт. Самостоятельное ношение эластиков может только навредить. Также врач-ортодонт первый раз надевает ортодонтические тяги пациенту на брекет-систему и обучает его делать это самостоятельно. Чтобы не забыть расположение тяг, удобно сфотографировать схему и потом аккуратно повторять – это совсем не сложно.
Что делать, если отклеился брекет или сломалась дуга в брекет-системе?
Каждый брекетоносец хотя бы раз сталкивался с поломкой элементов брекет-системы. К этому нужно относиться спокойно, но следует как можно быстрее вернуть все на место. Сломанная брекет-система не только не исправляет прикус, она может серьезно навредить.
Так что при любом форс-мажоре с вашей брекет-системой звоните своему ортодонту и назначайте прием на ближайшие дни.
Что можно сделать самому в различных случаях поломки брекет-системы:
1. Если отклеился брекет.
Если замочек только немного отошел, а не полностью слетел с зуба, закройте его вместе с дугой кусочком ортодонтического воска.
Если брекет отклеился полностью и «висит» на дуге, попробуйте пинцетом снять лигатуру или открыть крышку брекета, чтобы снять замочек с ортодонтической дуги. Не забудьте принести его потом к ортодонту – возможно, он не будет менять замок, а приклеит старый на свое место.
2. Ортодонтическая дуга выскочила из паза брекета.
Можно попробовать самостоятельно вернуть ее обратно при помощи пинцета для бровей. Закрывать крышку самолигирующего брекета удобно карандашом с резинкой на конце. Если не получилось - ничего страшного, но не откладывайте визит к ортодонту, т.к. в этой ситуации у вас один зуб «выпал» из программы лечения, а это плохо.
3. Когда ортодонтическая дуга выходит из паза последнего брекета, она может поранить слизистую щеки. Попробуйте аккуратно вставить ее назад. Если это не получается, то обрежьте свободный кусок маникюрными кусачками. Осторожно, не проглотите то, что отрезали! Острый конец дуги закройте ортодонтическим воском или ватным шариком. Так вы не поранитесь, пока будете добираться к ортодонту.
Зачем после лечения брекет-системой нужно носить ретейнер?
После того, как пациенту снимают брекеты, наступает ретенционный период. Чтобы зубы не вернулись в прежнее положение, они должны закрепиться на новом месте, обрасти новыми связками. Ретейнер будет удерживать зубы и позволит пациенту сохранить новую улыбку на долгие годы.
Всем пациентам клиники «ГАЛА ДЕНТ» на Просвете перед снятием брекет-системы устанавливается несъемный ретейнер. Он выглядит, как тонкая проволока, приклеенная с внутренней стороны передних шести зубов сверху и снизу.
Мы рекомендуем своим пациентам носить такой ретейнер пожизненно, чтобы исключить рецидив. Если пациент хочет сохранить результат лечения брекетами на всю жизнь, он должен следить за тем, чтобы его ретейнеры были в рабочем состоянии. Если ретейнер отклеился или сломался – его необходимо, как можно быстрее восстановить.
Чтобы узнать больше об ортодонтическом лечение в клинике «ГАЛА ДЕНТ» запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами, доступными нашим пациентам.
Как не странно это прозвучит, но не все пациенты сознательно и целенаправленно ВЫБИРАЮТ врача-ортодонта. Многие «попадают» к врачу случайно, или приходят в первую попавшуюся клинику. Это - большая ошибка. Правильный выбор врача – это гарантия успешного результата лечения и отсутствия проблем: медицинских, моральных и финансовых в его процессе.
Почему пациенту нужно подумать к какому врачу-ортодонту лучше пойти лечиться?
- Ортодонтическое лечение длительное и его видимый результат отложен во времени. Поэтому, во-первых, пациент не может сразу определить, что лечение идет как нужно и результат его устраивает. Для этого понадобится, как минимум, год времени – не стоит тратить его безрезультатно, чтобы потом начать все сначала, согласны? Во-вторых, все это время вам придется тесно общаться со своим ортодонтом, так что стоит позаботиться и выбрать приятного для вас человека.
- Существуют различные схемы оплаты ортодонтического лечения. Выбирать ту, которая вас устраивает нужно не в процессе, а ДО. Подробнее о схемах платежей мы расскажем ниже.
- У всех врачей-ортодонтов есть своя специализация и бОльший опыт работы на определенном виде аппаратуры. Кто-то специализируется на лечении детей, а кто-то - на взрослых, кто-то работает с самолигирующими брекетами, а кто-то - с лингвальными и т.п. Учитывайте этот момент, делая свой выбор, особенно, если вы хотите лечиться на каком-то определенном виде аппаратов. Выбирайте того ортодонта, который работает именно на той аппаратуре, которую вы планируете установить. И не забывайте, что для работы с некоторыми видами ортодонтической аппаратуры врач-ортодонт должен пройти специальное обучение и иметь соответствующий сертификат.
Какой ортодонт лучше – молодой или уже в возрасте?
Стандартный подход - чем старше специалист, тем опытнее - в ортодонтии не работает. Дело в том, что современная ортодонтия создавалась за последние 10-15 лет, и скорость развития новых технологий и методик здесь выше, чем в других отраслях стоматологии. Поэтому ортодонт в солидном возрасте чаще всего оказывается представителем старой советской школы ортодонтии. Ему сложно ориентироваться в новых компьютерных технологиях, и его пациенты лечатся «по старинке». Наш совет – выбирайте молодых (3-5 лет после получения диплома) или среднего (7-12 лет практики) возраста специалистов. Главный критерий того, что ортодонт владеет современными методиками – постоянное получение новых знаний на семинарах и обучающих форумах.
Как определить хорошего врача-ортодонта?
Это достаточно сложный вопрос, на него не могут однозначно ответить даже ортодонты.
Самый надежный способ выбрать врача-ортодонта, который вас не подведет, это прямая рекомендация ваших знакомых или друзей, при условии, что вы своими глазами видите результат работы. Но так найти врача получается далеко не всегда. Поэтому мы сформулировали 10 критериев, которые помогут вам свести к минимуму возможную ошибку при выборе врача. Мы советуем даже рекомендованных вам ортодонтов проверять по этому чек-листу.
- Хороший ортодонт постоянно обновляет свои знания и повышает свою квалификацию, посещая семинары отечественных и зарубежных лекторов. Подтверждает этот факт наличие сертификатов и дипломов, которые вы можете найти в свободном доступе – на сайте, в соцсетях, клинике. Если ортодонт стабильно имеет 2-3 диплома в год, то это - хороший знак.
- Хороший ортодонт полно и подробно отвечает на все, заданные ему пациентом вопросы, и не раздражается при этом.
- Хороший ортодонт показывает свои завершенные случаи лечения в формате «было - стало» и рассказывает подробности лечения своих пациентов. Стоит выбрать того врача, у которого много случаев, похожих на ваш.
- Информация о хорошем ортодонте есть в свободном доступе в интернете, его страницы в соцсетях открыты, он доступен и отвечает на ваши сообщения.
- Хороший ортодонт не скрывает контакты своих бывших пациентов, а наоборот, показывает отзывы о своей работе. Не стесняйтесь, найдите этих людей в соцсетях и спросите их о лечении.
- Хороший ортодонт перед тем, как начать вас лечить, делает вам ПОЛНУЮ диагностику.
- Хороший ортодонт планирует лечение своих пациентов и обсуждает с ними план их лечения.
- У хорошего ортодонта все цены за его услуги прозрачны, ценообразование понятно, и он прямо отвечает на вопросы об оплате.
- Хороший ортодонт работает только по договору и не берет деньги к себе в карман помимо кассы.
- Если при всем вышесказанном вам с этим человеком еще и приятно общаться, поздравляем, вы нашли ВАШЕГО ИДЕАЛЬНОГО ВРАЧА – ОРТОДОНТА.
Кому и зачем нужен план ортодонтического лечения?
План ортодонтического лечения – это последовательный поэтапный план-график ВСЕГО лечения, от подготовки к нему до полного окончания. Он составляется врачом-ортодонтом индивидуально по диагностическим данным пациента и включает в себя весь ход лечения с необходимыми манипуляциями, аппаратурой и сроками каждого этапа ортодонтического лечения.
Может показаться, что план ортодонтического лечения – это пустая формальность, но мы настаиваем на том, что это не так. Лечение без плана, это - путешествие без конечного пункта назначения.
План ортодонтического лечения нужен врачу, чтобы точно представлять механику всего лечения и его конечный результат, а не плыть по течению: «вот это сделаем, а потом посмотрим».
План ортодонтического лечения нужен пациенту, чтобы точно понимать, что будет происходить с его зубами в каждый момент лечения и представлять себе окончательный результат.
Кроме того, невозможно рассчитать ВСЮ стоимость ортодонтического лечения заранее, если нет его плана (см. ниже о схемах оплаты)
Из чего складывается стоимость ортодонтического лечения?
Основная часть стоимости ортодонтического лечения складывается из стоимости ортодонтического аппарата, на котором проходит лечение, и стоимости работы врача-ортодонта.
Также сюда нужно включить непрямые затраты:
- Стоимость первичной консультации ортодонта.
- Стоимость диагностики.
- Стоимость подготовки к ортодонтическому лечению (санации полости рта, профгигигиены, и удаления зубов, если ваш план лечения его включает.)
- Стоимость необходимой дополнительной ортодонтической аппаратуры (пружин, минивинтов, ортодонтических тяг – эластиков и пр.)
- Стоимость регулярной профгигиены, которую вам придется проходить раз в 4-6 месяцев на протяжении всего ортодонтического лечения.
- Стоимость специальных ортодонтических средств ежедневной гигиены.
Указанная на сайте и в других публичных источниках стоимость ортодонтического лечения всегда является примерной, ориентировочной для пациента. Точно рассчитать ее конкретно для вашего случая можно только после диагностики и составления вашего плана лечения.
Какую схему оплаты ортодонтического лечения выбрать?
Существуют 2 основные схемы оплаты ортодонтического лечения:
- Оплата за каждое посещение. В этом случае пациент платит за ортодонтический аппарат и за каждую, отдельно оказанную услугу, согласно прайса при каждом посещении – установку, активации, снятие и пр. Такая схема оплаты может провоцировать недобросовестных врачей продолжать лечение как можно дольше, т.к. это им финансово выгодно.
- Оплата в рассрочку равными платежами. При этой схеме оплаты после утверждения плана лечения, пациент вносит предоплату, которая обычно равна стоимости ортодонтического аппарата с установкой и начинает лечение.
Оставшаяся сумма делится поровну на количество прогнозируемых месяцев лечения, и пациент оплачивает ежемесячный платеж. В случае, если лечение еще продолжается, но его стоимость уже выплачена, пациент продолжает лечиться до получения нужного результата без дополнительных платежей.
При такой схеме оплаты ортодонту выгодно долечить пациента в срок и не затягивать лечение.
Пациенты нашей клиники «ГАЛА ДЕНТ» на Просвете оплачивают ортодонтическое лечения по второй схеме оплаты – равными ежемесячными платежами потому, что мы считаем такую форму оплаты более удобной и справедливой.
Подробнее о ценах и платежах читайте в разделе Система оплаты и цены
Как вести себя на первой консультации у ортодонта?
Чтобы получить от первой консультации у ортодонта как можно больше пользы, пациенту нужно к ней подготовиться:
- Необходимо для себя определить, какой результат ортодонтического лечения Вы хотите? Врача-ортодонта на приеме будет интересовать, прежде всего, здоровье вашего прикуса и зубов, а уже потом эстетика. Поэтому стоит заранее решить, что для вас будет важно: красота улыбки в целом, какой-то отдельно взятый аспект, решение ваших стоматологических проблем? А может вы хотите избавиться от конкретного недостатка? Расскажите врачу об этом.
- Подготовьте тот список вопросов, который вас интересует. Обязательно задайте их на консультации.
- Врачи-ортодонты клиники «ГАЛА ДЕНТ» сами рассказывают о себе нашим пациентам, показывают и объясняют завершенные клинические случаи. Если вы попали в другое место к врачу, который этого не сделал – спросите его об этом.
- Вы уже проходили диагностику, и делали рентгеновские снимки? Тогда возьмите их с собой на консультацию, но будьте готовы, что врач попросит пройти диагностику повторно. Это - не желание ввести вас в дополнительные расходы. Часто бывает так, что делая снимки, диагностические центры допускают ошибки.
- Если на консультации врач предлагает вам поставить брекеты уже завтра – уходите немедленно!
Комплексный подход к ортодонтическому лечению в сложных клинических ситуациях. Комбинированное лечение с хирургией, протезированием и имплантацией.
Комбинированным называют лечение, которое требует участия нескольких специалистов в различных областях. Каждый их них поэтапно выполняет свою работу в рамках единого плана лечения. Хорошо, когда пациент начинает лечение в клинике, где работает сильная команда специалистов: терапевтов, хирургов, ортопедов. Тогда любая серьезная проблема может быть решена комплексно командной работой. Пациенту не нужно ходить по отдельным специалистам, а за весь окончательный результат лечения несет ответственность стоматологическая клиника.
1. Комбинированное лечение с ортогнатической хирургией.
В особо сложных случаях неправильного прикуса ортодонт не справится с лечением в одиночку, потому что перемещать зубы он может только в пределах челюстной кости. Но, если челюсти имеют большое несоответствие, лечение одними брекетами не поможет. В этом случае объединяют усилия ортогнатического хирурга и ортодонта. Сначала первый в ходе хирургической операции переместит челюсти в необходимое положение, а второй затем поставит зубы в нужные позиции. Все лечение разделяют на хирургический и ортодонтический этапы. Они могут идти в различной последовательности, но обычно сначала проводят хирургическую операцию, а уже после реабилитации – ортодонтическое лечение.
Использование ортогнатической хирургии возможно только после полного формирования челюстей – с 16 лет у женщин и с 18 – у мужчин. Решение о том, что пациенту необходимо такое комплексное лечение принимает ортодонт, часто он рекомендует пациенту ортогнатического хирурга, с которым работает.
2. Ортодонтический этап лечения перед протезированием или имплантацией.
Не редки случаи, когда пациент не может протезировать зубы, поскольку для установки протезов нет места. Это касается, как установки имплантатов, так и других видов частичного протезирования. Происходит так потому, что за время долгого отсутствия некоторых зубов, соседние зубы смещаются в свободный промежуток зубного ряда. Чем дольше пациент откладывает протезирование, тем больше дефект смещения. Выхода два: или удалять мешающие протезированию зубы, или вернуть их на свои места. По понятным причинам первый вариант приемлем только тогда, когда зубы, подлежащие удалению, в плохом состоянии. Если зубы нормальные, то пациенту рациональнее перед протезированием пройти ортодонтический этап лечения, чтобы подготовить место. Единственный минус такого комбинированного лечения – это его длительность. Но плюсов гораздо больше: сохранение своих родных зубов, уменьшение объемов протезирования или количества имплантатов и долговечность установленных конструкций.
Чтобы узнать больше об ортодонтическом лечение в клинике «ГАЛА ДЕНТ» запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами, доступными нашим пациентам.
Что такое брекет-система?
Брекет-система – это несъемный ортодонтический аппарат, предназначенный для выравнивания зубов и исправления прикуса. Брекет-система состоит из специальных, клеящихся на зуб, замочков - брекетов и ортодонтичеcкой проволочной дуги. Дуга закрепляется в каждом брекете и связывает конструкцию воедино.
Как работают брекеты?
Ортодонтические дуги изготавливают из специальных металлов, первоначально разработанных для космической промышленности. Они обладают «памятью формы», которая задается дуге при производстве. Ортодонтическую дугу закрепляют на каждом брекете, и она сначала принимает форму зубного ряда. Но так как дуга «помнит» первоначальную «правильную» форму, она стремится ее приобрести и тянет за собой замочек, а вместе с ним и зуб, в нужную позицию. Создаваемые дугой силы очень незначительные, но при постоянном длительном воздействии зуб начинает перемещаться и давит на кость челюсти. Из-за такого давления костная ткань рассасывается и зуб начинает двигаться. С противоположной стороны, там, откуда зуб «ушел», кость нарастает. Таким образом зубы можно перемещать на достаточно большие расстояния – до 1 см, а иногда и больше.
Кому и зачем нужны брекеты?
Ортодонтическое лечение брекет-системой – самое надежное и дает неизменно хороший предсказуемый результат. Основное преимущество брекет-системы в том, что она воздействует на зубы пациента постоянно 24/7, независимо от его желания.
Поэтому лечение брекет-системой показано:
- Детям и подросткам, с которыми сложно договориться о ношении съемного ортодонтического аппарата.
- Во всех сложных случаях аномалий прикуса, особенно при комбинированном лечении в комплексе с ортогнатической хирургией.
- Как подготовительный этап для получения места перед протезированием.
- Для всех пациентов, которые хотят исправить свой прикус и получить красивую улыбку быстро и качественно.
Чем отличаются самолигирующие брекет-системы от классических лингвальных?
Есть два основных вида брекет-систем, которые отличаются по способу крепления ортодонтической дуги к брекету.
- В лигатурных или, как их еще называют, классических брекет-системах ортодонтическая дуга крепится в пазе брекета металлической или эластичной лигатурой – проволочкой или резиночкой. Дуга таким способом хорошо закреплена в пазе, поэтому трение в такой брекет-системе больше.
- В самолигирующих брекет-системах ортодонтическая дуга закрепляется в пазе брекета специальным замком-крышкой. Дуга свободно скользит в пазу и создает очень малые физиологичные постоянные силы. Из-за этого зубы перемещаются быстрее, а пациент может реже приходить к ортодонту.
Как лигатурные, так и самолигирующие брекеты имеют свои преимущества и недостатки в определенных ситуациях. Какой вид брекетов вам стоит выбрать посоветует ортодонт, исходя из вашей клинической картины. Но при прочих равных следует учитывать, что поскольку самолигирующие брекеты – это брекеты последнего поколения, цена на них будет немного выше.
- Вестибулярные и лингвальные брекет-системы.
Брекеты различаются по способу фиксации на зубах.
- Вестибулярными или наружными брекетами называют брекеты, которые фиксируются на внешней - наружной стороне зубов.
- Лингвальные брекеты – это полностью невидимые брекеты, потому что они фиксируются на внутренней – язычной – поверхности зуба, и заметить их, даже при самой широкой улыбке, невозможно.
Виды брекет-систем
Брекет-системы классифицируют и в зависимости от материала, из которого они изготовлены.
1. Металлические брекет-системы – самые простые и надежные брекеты из всех существующих. Производят их из медицинской стали, иногда с различными примесями, а также титана и сплавов драгметаллов, в том числе и из золота.
Бывают, как наружными - вестибулярными, так и внутренними - лингвальными.
Также металлические брекеты могут использоваться в очень точных цифровых индивидуальных брекет-системах типа Insignia или Incognito.
- Минусы металлических брекетов – вестибулярные металлические брекеты заметны на зубах, а брекеты произведенные из сплавов могут вызывать аллергию.
- Плюсы металлических брекетов – надежность, простота в уходе, быстрое, по сравнению с другими брекет-системами, лечение. Среди обычных металлических брекетов вы можете выбрать очень доступные по цене модели.
2. Керамические брекет-системы относятся к категории эстетических, малозаметных на зубах брекетов. Они производятся из поликристаллического оксида алюминия. Цвет керамических брекетов очень приближен к зубной эмали, они не пропускают свет, поэтому, в отличие от сапфировых, керамические брекеты выглядят матовыми. За счет этого они сливаются с эмалью зуба и не привлекают внимание к ее недостаткам – например, желтизне или сколам. Некоторые виды керамических брекетов имеют металлический паз, который повышает их прочность, но ухудшает эстетичность.
Керамические брекет-системы бывают только вестибулярными (внешними), лигатурными или самолигирующими.
- Минусы керамических брекетов – более хрупкие и более медленные в работе, чем металлические брекет-системы. Подходят не во всех клинических случаях. Некоторые виды керамических брекет-систем сложно снимать. А у лигатурных брекет-систем окрашиваются лигатуры.
- Плюсы керамических брекетов – эстетичность, хорошее сочетание цены и качества. Накапливают меньше налета за счет гладкости замков, гипоаллергенны. Самолигирующие керамические брекет-системы не изменяют цвет во время ношения.
3. Сапфировые брекет-системы считаются самыми нарядными и дорогими эстетическими наружными брекетами. Их действительно делают их кристаллов сапфира, но искусственно выращенного. Такие брекеты прозрачны, потому что коэффициент преломления света у искусственного сапфира такой же, как и у слюны. Сапфировые брекеты будут мерцать на Ваших зубах, как дорогое украшение и могут подчеркнуть все их недостатки Это нужно учитывать, особенно, если цвет эмали далек от идеального.
- Минусы сапфировых брекетов – хрупкие, требуют бережного к себе отношения пациента. Сапфировые брекеты более медленные и самые дорогие из наружных брекет-систем.
- Плюсы сапфировых брекетов – не просто эстетичные, а, даже, нарядные, идеально гладкие, за ними легко ухаживать, потому что они не накапливают налет. Сапфировые брекеты не изменяют цвет и не окрашиваются, полностью гипоаллергенны.
4. Пластиковые брекет-системы – это разновидность эстетических вестибулярных лигатурных брекет-систем. Делают сами брекеты из пластика, во всем остальном – это обычная брекет-система.
- Минусы пластиковых брекетов – самые непрочные, легко окрашиваются во время ношения, таких брекет-систем не так уж и много на рынке ортодонтических услуг в России.
- Плюсы пластиковых брекетов – самые дешевые из всех существующих брекет-систем, цвет пластика можно подобрать точно в цвет зубной эмали. Пластиковые брекеты гипоаллергенны.
5. Комбинированные брекет-системы.
Ортодонтическое лечение на верхней и нижней челюсти не обязательно проводить одной и той же брекет-системой. В зависимости от задач лечения, эстетических, финансовых и прочих пожеланий пациента одновременно в полости рта могут быть установлены различные виды брекет-систем. В этом случае говорят о комбинированной брекет-системе. В работе она не будет ни в чем уступать обычной, состоящей из одинаковых брекетов на обеих челюстях.
Наиболее полулярные комбинации комбинированных брекет-систем:
- Эстетические + металлические. Керамические или сапфировые брекеты ставят на верхнюю челюсть, а металлические брекеты - на нижнюю. Это самый распространенный вариант, который дает ортодонту и пациенту массу выгод. Эстетику улыбки на период лечения обеспечивают незаметные брекеты на верхней челюсти, скорость лечения и надежность - металлические на нижней. Добавьте к этим выгодам еще и финансовую экономию, потому что металлические брекеты стоят дешевле.
- Лингвальные + вестибулярные. Внутренние лингвальные брекеты устанавливают на верхнюю челюсть, а металлические или керамические наружные на нижнюю. Главные преимущества этого варианта – исключительная эстетика и отличная экономия средств.
- Лигатурные + самолигирующие. Иногда ортодонты могут сочетать лигатурные и самолигирующие вестибулярные брекеты. Такое решение может быть продиктовано исключительно задачами лечения, а может быть связано и с экономией, т.к. обычные лигатурные брекеты дешевле самолигирующих.
Как выбрать брекет-систему для лечения?
Чтобы выбрать подходящую Вам брекет-систему и не пожалеть о своем решении во время длительного ортодонтического лечения нужно учесть несколько факторов.
- Эстетичность. Насколько для Вас важно, чтобы брекет-система не была заметна на зубах?
- Практичность. Насколько Вы аккуратны и сколько времени готовы уделять гигиене зубов в брекетах?
- Вашу клиническую ситуацию. Какие брекеты будут максимально эффективно работать в Вашем случае.
- Финансовые возможности.
Мы рекомендуем принимать окончательное решение вместе со своим врачом-ортодонтом в процессе утверждения плана лечения, в этом случае вы скорее всего не ошибетесь.
Если Вы планируете установить определенный вид брекет-системы, то советуем Вам искать ортодонта, который имеет большой опыт работы на данной аппаратуре.
Имейте в виду, что для работы с некоторыми видами брекет-систем ортодонт должен пройти обучение и иметь сертификат. Это касается лингвальных, цифровых и самолигирующих брекет-систем, например, таких, как Incognito, Insignia, Damon.
Какими конкретно видами брекет-систем и других ортодонтических аппаратов работают ортодонты клиники «ГАЛА ДЕНТ» на Просвете мы рассказываем здесь.
Чтобы узнать больше об ортодонтическом лечение в клинике «ГАЛА ДЕНТ» запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами, доступными нашим пациентам.
Знаете, что ожидает пациента, установившего брекеты? Давайте разбираться!
Когда нужно ортодонтическое лечение брекетами?
Весомым поводом для обращения за ортодонтическим лечением может быть:
- Некрасивая улыбка, кривые зубы.
- Функциональные нарушения зубочелюстной системы, которые ухудшают качество жизни пациента: нет возможности хорошо кусать, жевать, зубы разрушаются, стираются.
- Проблема с челюстью от перегрузки височно-нижнечелюстного сустава (ВНЧС).
- Отсутствие места для протезирования из-за деформации зубного ряда.
Но бывает, что пациент сам не видит причин для ортодонтического лечения, а его стоматолог отправляет пациента к ортодонту. Почему?
Потому что у него нарушены правильные межзубные контакты. Пациент об этом может не догадываться, его устраивает улыбка и ничего не беспокоит. Но стоматолог видит вопрос на уровне функционирования зубочелюстной системы. Если зубы смыкаются неправильно, это значит, что жевательная нагрузка на зубы распределяется неравномерно. Рано или поздно это приведет к заболеванию. Вовремя пройденное ортодонтическое лечение – единственный способ сохранить здоровье зубов до конца жизни.
Сколько стоит ортодонтическое лечения брекетами?
Основная часть стоимости ортодонтического лечения складывается из стоимости ортодонтического аппарата, на котором проходит лечение и стоимости работы врача-ортодонта.
Также сюда нужно включить непрямые затраты:
- Стоимость первичной консультации ортодонта.
- Стоимость диагностики.
- Стоимость подготовки к ортодонтическому лечению (санации полости рта, профгигигиены, удаления зубов, если ваш план лечения его включает.
- Стоимость необходимой дополнительной ортодонтической аппаратуры (пружин, минивинтов, ортодонтических тяг – эластиков и пр.)
- Стоимость регулярной профгигиены, которую вам придется проходить раз в 4-6 месяцев на протяжении всего ортодонтического лечения.
- Стоимость специальных ортодонтических средств ежедневной гигиены.
Указанная на сайте и в других публичных источниках стоимость ортодонтического лечения всегда является примерной, ориентировочной для пациента. Точно рассчитать ее конкретно для вашего случая можно после диагностики и составления вашего плана лечения.
Существуют 2 основные схемы оплаты ортодонтического лечения:
- Оплата за каждое посещение. В этом случае пациент платит за свой ортодонтический аппарат и за каждую, отдельно оказанную услугу, согласно прайса.
- Оплата в рассрочку равными платежами. При этой схеме оплаты после утверждения плана лечения, пациент вносит предоплату, которая обычно равна стоимости ортодонтического аппарата с установкой и начинает лечение.
Оставшаяся сумма делится поровну на количество прогнозируемых месяцев лечения, и пациент оплачивает ежемесячный платеж. В случае, если лечение еще продолжается, но его стоимость уже выплачена, пациент продолжает лечиться до получения нужного результата без дополнительных платежей.
Пациенты нашей клиники «ГАЛА ДЕНТ» на Просвете оплачивают ортодонтическое лечения по второй схеме оплаты – равными ежемесячными платежами, потому что мы считаем такую форму оплаты более удобной и справедливой.
Подробнее о ценах на стоматологические услуги и платежах читайте в разделе Система оплаты и цены.
Почему важно правильно выбрать врача-ортодонта?
Ортодонтическое лечение – длительное, оно продлится от года и больше, поэтому сразу определить, хорошо его лечат или нет пациент не может. Если что -то в лечении пойдет не так по вине врача – узнаете вы об этом спустя месяцы, а может и годы. Чтобы не терять время, деньги, нервы и здоровье, важно сразу выбрать хорошего ортодонта, с которым вам будет еще и приятно общаться на протяжении длительного времени. Хотите узнать наши рекомендации о том, как это сделать, чтобы не пожалеть – читайте статью: «Как и зачем выбирать ортодонта?»
Как правильно выбрать брекет-систему?
Пациент выбирает вид брекет-системы, на которой он будет проходить ортодонтическое лечение, вместе со своим врачом-ортодонтом. Окончательное решение может быть принято только после диагностики. Мы рекомендуем не настаивать на каком-то конкретном виде брекет-системы, если врач вам ее не советует. Она может не подходить для вашего клинического случая.
Но бывает и наоборот, врач не имеет достаточно опыта работы с выбранной вами брекет-системой и рекомендует ту, с которой сам работает больше. Тогда лучше поискать ортодонта, у которого много уже завершенных случаев лечения на выбранных вами брекетах.
Подробнее о видах брекет-систем и их характеристиках читайте здесь.
Этапы ортодонтического лечения брекет-системой.
1. Консультация у ортодонта
Это - этап знакомства и выбора ортодонта. Задавайте много вопросов! Наши ортодонты не только подробно вам ответят на них, но и обязательно покажут результаты лечения уже завершенных случаев, похожих на ваш.
2. Диагностика
Ортодонтическая диагностика включает в себя:
- 3 вида рентгенологических исследований – ортопантомограмму (ОПТГ), телерентгенограмму (ТРГ) и компьютерную томографию (3D KT)
- Слепки челюстей
- Фотографии лица и внутриротовые.
3. Составление плана лечения и его обсуждение.
Врачу-ортодонту потребуется какое-то время на просчеты и составление плана лечения. Это нормально и говорит только о высокой квалификации вашего ортодонта.
То, что ортодонт сразу готов поставить брекеты и уже до диагностики рассказывает в деталях, как будет лечить, должно насторожить пациента.
Нашим ортодонтам понадобится в среднем 5-7 дней на составление вашего индивидуального плана лечения. После того, как план готов, его обязательно обсуждают и согласовывают с пациентом.
4. Заключение договора на ортодонтическое лечение
Согласно утвержденного плана лечения делается полный расчет стоимости всего ортодонтического лечения. Эта стоимость прописывается в договоре и не меняется в ходе лечения. С нашими пациентами мы работаем по системе оплаты ортодонтического лечения равными платежами. Пациент вносит предоплату и может приступать к лечению.
5. Подготовка к лечению – санация полости рта, профгигиена, и пр.
Необходимо подготовить зубы и полость рта пациента к установке брекетов, а для этого, как минимум, необходимо вылечить весь кариес и болезни десен, сделать профессиональную чистку зубов.
6. Установка брекет-системы:
Брекет-система – это очень точный инструмент для исправления прикуса. Чтобы он работал как нужно, важно в какое место на зубе будет приклеен брекет. Смещение на долю миллиметра скажется на результате лечения, поэтому ортодонт тщательно определяет позицию каждого брекета.
Фиксация брекет-системы – совершенно безболезненная процедура. Брекет приклеивается на зуб полностью герметично специальным адгезивом – клеющим веществом, в состав которого входит фтор. Он дополнительно защищает зуб от кариозных повреждений.
После фиксации брекетов на зубы пациент может ощущать дискомфорт – зубы будут немного ныть, но в течении недели эти ощущения проходят.
7. Первый этап лечения – выравнивание зубного ряда.
Брекет-система состоит из самих брекетов и ортодонтической дуги. Расположение замочков-брекетов отвечает за то, куда будет приложена ортодонтическая сила. А ортодонтическая дуга, за счет особого свойства – «памяти формы» эту силу создает. Под ее воздействием зуб перемещается в заданную правильную позицию. В начале лечения ортодонт использует более тонкие и слабые дуги, затем диаметр и сила дуг увеличиваются.
Для сохранения необходимого уровня силы воздействия на зубы современные брекет-системы требуют активации – это своего рода техобслуживание, раз в 1-2,5 месяца, в зависимости от вида.
На первом этапе лечения, особенно в первой его половине, происходят достаточно быстрые визуальные изменения - зубы становятся заметно ровнее.
Но это не означает, что лечение подходит к концу. Для стабильного результата ортодонтического лечения необходимо, чтобы и корни зубов заняли правильное положение в челюсти. Это происходит медленнее и менее заметно. Чтобы врач оценил, как идет процесс лечения, ближе к концу этого этапа пациенту придется сделать еще один рентгеновский снимок – ОПТГ.
Результат этого этапа – визуально ровные зубные ряды, правильное расположение корней зубов.
8. Второй (основной) этап лечения - исправление прикуса.
Выравнивание зубов совсем не означает, что у пациента исправился прикус. Конечно, какие-то улучшения на первом этапе уже получены, но правильный прикус – это не правильное положение отдельно взятого зуба, это правильное соотношение челюстей и их смыкание.
Оказывать слияние на всю челюсть целиком можно при помощи жестких дуг с прямоугольным сечением. Ортодонтические силы будут достаточно существенными, так что несколько дней после активации у пациентов могут побаливать зубы. Работа над правильным прикусом занимает от несколько месяцев до пары лет – все зависит от ситуации.
Также на этом этапе лечения брекетами ортодонт закроет промежутки после удаления.
В этот период пациенту назначают ношение ортодонтических тяг – эластиков. Чем ответственнее пациент выполняет предписания ортодонта, тем быстрее будет получен нужный результат на данном этапе.
Результат этого этапа лечения – правильное соотношение и расположение челюстей относительно друг друга.
9. Третий (завершающий) этап лечения – детализация, получение точных межзубных контактов.
Чтобы ортодонтическое лечение было стабильным, нужно добиться хороших физиологичных контактов зубов, как с зубами-соседями, так и с зубами-антагонистами. Это и называется термином «правильные межзубные контакты». Они нужны для того, чтобы зубы правильно смыкались, а жевательная нагрузка равномерно распределялась по всему зубному ряду.
Так что последний этап активного ортодонтического лечения посвящен «подгонке» зубов друг к дружке. Здесь необходима тонкая детальная работа, поэтому к ортодонту придется приходить чаще – примерно раз в месяц. На этом этапе пациенту тоже нужно носить эластики, и, если вы хотите, чтобы ваши зубы максимально «притерлись» друг к другу, делать это нужно пунктуально.
Что касается срока лечения, то при планировании ортодонт указывает примерную длительность ортодонтического лечения пациента. На практике оно может немного затянуться. Это означает, что ортодонт считает необходимым еще доработать ваши межзубные контакты. Не нужно его торопить, если вы хотите получить стабильный результат до конца своей жизни, лучше отнеситесь с понимаем и тщательно выполняйте свою часть работы: не пропускайте назначенные визиты, носите хорошо тяги и тщательно чистите зубы.
10. Завершение ортодонтического лечения - установка ретейнеров и снятие брекетов.
Снятие брекетов – простая процедура. Это совершенно не больно и не занимает много времени. Но сначала нужно установить несъемный ретейнер. Это небольшая проволока, которую ортодонт приклеивает на язычную (внутреннюю) поверхность передних 6-ти зубов сверху и снизу. Делать это обязательно и исключений из этого правила нет.
Затем специальным инструментом похожим на кусачки с зубов снимают замочки-брекеты. После зубы чистят и полируют от остатков клея.
Заключительный этап – фотосессия вашей ослепительной улыбки.
Снятие брекетов не означает, что ортодонтическое лечение завершено. Окончен его активный период и начинается ретенционный.
В это время происходит стабилизация и сохранение результатов лечения - зубы должны «закрепиться» на новых местах, обрасти новыми связками. Для этого пациенту назначается ношение ретенционного аппарата – ретенционной капы или пластинки, их обычно надевают на ночь. Длится период ретенции в 2 раза дольше, чем длилось лечение брекетами. Но несъемные ретейнеры мы рекомендуем носить нашим пациентам пожизненно, тогда зубы останутся навсегда безупречными.
Чтобы узнать больше об ортодонтическом лечение в клинике «ГАЛА ДЕНТ» запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами, доступными нашим пациентам.
Наши врачи-ортодонты работают с проверенными системами от ведущих мировых производителей — это аппараты, которые показали эффективность на тысячах клинических случаев и дают предсказуемый результат.
Также мы работаем только с сертифицированной в РФ ортодонтической аппаратурой. Индивидуальные аппараты изготавливаем в сотрудничестве с ведущими зуботехническими лабораториями Санкт-Петербурга.
Специальные предложенияПочему вам будет комфортно лечиться у нас:
Наши ортодонты — специалисты с опытом от 5 до 17 лет, которые регулярно проходят обучение и всегда в курсе современных методик и техник. Если ваш случай требует комплексного подхода — наши ортодонты работают в связке с терапевтами, хирургами, ортопедами. Если есть проблемы с суставом (щелчки, боли при открывании рта) — в команде есть гнатолог.
Консультация ортодонта длится около 1 часа. За это время врач проведёт осмотр, сделает фотографии, покажет ситуацию, ответит на все вопросы и составит финансовый план лечения. Вы уходите с полным пониманием.
Уточнить подробности/записаться
Наши преимуществаБрекет-системы с которыми мы работаемВажно понимать: результат ортодонтического лечения зависит в первую очередь от квалификации врача, а не от типа брекетов. При этом качество самой системы тоже имеет значение — проверенные брекеты от ведущих производителей надёжнее, предсказуемее и комфортнее в ношении, чем дешёвые аналоги. Мы работаем только с системами, которые показали свою эффективность. Выбор конкретной системы — это вопрос комфорта, эстетики и бюджета.
Самолигирующая металлическая брекет-система Damon Q / Damon Q2
Безлигатурная система от компании Ormco (США), где дуга крепится не резинками, а замочками на самих брекетах. Дуга свободно скользит в пазе брекета — это создаёт низкие физиологичные силы и делает лечение комфортнее.
Для кого:
Пациенты любого возраста. Подходит в том числе при заболеваниях дёсен (пародонтите) благодаря низким силам воздействия.Преимущества:
- Уменьшенный размер брекетов — система выглядит аккуратнее
- Физиологичные силы — меньше дискомфорта при ношении
- Надёжная, проверенная система
Цена: 58 000 ₽ за 1 челюсть с установкой
Брекет-система Damon Q2
Самолигирующая керамическая брекет-система Damon Clear / Damon Clear 2
Эстетическая версия Damon — керамика практически незаметна на зубах, не окрашивается и не меняет цвет в процессе лечения. Обладает всеми преимуществами самолигирующей системы.
Для кого:
Взрослые и подростки, которым важна эстетика.Преимущества:
- Практически незаметны на зубах
- Низкие силы воздействия — комфорт в ношении
- Не окрашиваются от кофе, чая, вина
Цена: 78 000 ₽ за 1 челюсть с установкой
Брекет-система Damon Clear
Комбинированная брекет-система
Сочетание керамических и металлических брекетов на одной или разных челюстях. Керамические Damon Clear устанавливаются на видимую зону (передние зубы или верхнюю челюсть), металлические Damon Q — на менее заметную. Это баланс между эстетикой и стоимостью.
Для кого:
Пациенты, которые хотят максимально незаметную систему в зоне улыбки, но при этом оптимизировать бюджет.Как это работает:
- На верхнюю челюсть (более заметную при улыбке) — керамические Damon Clear
- На нижнюю челюсть — металлические Damon Q
- Или керамика на передние 6-8 зубов, металл на жевательные
Преимущества:
- Эстетика там, где это важно — в зоне улыбки практически незаметны
- Дешевле, чем полностью керамическая система
- Вся надёжность и эффективность самолигирующих систем Damon
- Низкие силы воздействия — комфорт в ношении
Комбинированная брекет-система (Damon Clear + Damon Q2)
Лигатурная металлическая брекет-система Mini Master
Классическая надёжная система с уменьшенным размером брекетов. Дуга крепится цветными резиночками (лигатурами), которые можно выбирать по цвету.
Для кого:
Пациенты любого возраста. Особенно популярна у подростков и взрослых, которые не хотят скрывать брекеты, а наоборот считают их стильным аксессуаром.Преимущества:
- Одна из самых тонких и комфортных металлических систем
- Цветные резиночки — можно менять под настроение
- Демократичная цена
Цена: 44 000 ₽ за 1 челюсть
Брекет-система Mini Master
Элайнеры — исправление прикуса без брекетов
Важно: элайнеры справляются с любыми нарушениями прикуса — от лёгких до сложных случаев, если врач владеет технологией работы с ними. Наши ортодонты регулярно проходят обучения по работе с элайнерами и успешно лечат любые по сложности случаи. Элайнеры также подходят пациентам с дисфункцией ВНЧС (щелчки, боли в суставе, ограничение открывания рта).
Flexi Ligner (Флекси Лайнер)
Система прозрачных кап-элайнеров для исправления прикуса незаметно. Капы изготавливаются индивидуально по 3D-модели ваших зубов.
Для кого:
Взрослые пациенты с любыми нарушениями прикуса, которые хотят максимальную эстетику и комфортКак это работает:
Вы носите капы 20-22 часа в сутки, снимая только на еду и чистку зубов. Каждые 1-2 недели меняете капу на следующую — зубы постепенно перемещаются в нужное положение.Преимущества:
- Абсолютно незаметны для окружающих
- Можно снимать на важные события
- Комфортны в ношении, не травмируют слизистую
- Проще гигиена — снял капу, почистил зубы обычным способом
- Посещать врача нужно реже — обычно раз в 6-8 недель
Цена: от 170 000 ₽ за полный курс лечения
Элайнеры Flexi Ligner (Флекси Лайнер)
Детские ортодонтические аппараты
Ортодонтические трейнеры
Силиконовые двучелюстные капы, которые ребёнок носит 1-2 часа днём и всю ночь. Помогают скорректировать вредные привычки (сосание пальца, неправильное глотание), выровнять зубы, расширить челюсть.
Для кого:
Дети 3-14 лет.Что корректируют:
- Вредные детские привычки
- Скученность зубов
- Неправильное положение языка
- Помогают зубам прорезаться правильно
- Врач подбирает трейнер индивидуально по возрасту и размеру челюсти ребёнка.
Цена: 19 500 ₽
Ортодонтические трейнеры
Ортодонтические пластинки
Съёмные или несъёмные конструкции из медицинского пластика с металлическими элементами. Изготавливаются индивидуально для каждого ребёнка.
Для кого:
Дети от 4 до 12 лет.Что корректируют:
- Скученность зубов
- Неправильная форма челюсти
- Недостаток места для прорезывания зубов
- Пластинки носят постоянно или по схеме врача, снимая только для еды и чистки зубов.
Ортодонтические пластинки
Аппарат Twin Блок 3 (Твин Блок)
Межчелюстной аппарат в виде двух съёмных пластин (на верхнюю и нижнюю челюсть). Используется для коррекции дистального прикуса, когда нижняя челюсть недостаточно развита. Аппарат стимулирует рост нижней челюсти.
Для кого:
Дети и подростки.Что корректирует:
- Стимулирует рост нижней челюсти
- Чрезмерный наклон передних зубов
- Щели при смыкании зубов
- Глубокий прикус
- Аппарат изготавливается индивидуально, может дополняться различными элементами по показаниям.
Цена: 26 500 ₽
Аппарат Twin Блок (Твин Блок)
Аппарат Хааса (по Марко Роса)
Несъёмная конструкция для расширения верхней челюсти у детей. Состоит из пластиковой пластинки с расширяющим винтом и металлических колец, которые крепятся на моляры. Родители подкручивают винт специальным ключом по схеме, которую назначает врач. Пластинка постепенно раздвигается, расширяя верхнюю челюсть и создавая место для правильного прорезывания зубов.
Для кого:
Дети 6-9 лет (в период смены молочных зубов на постоянные).Когда используется:
- Узкая верхняя челюсть
- Скученность зубов, когда не хватает места для прорезывания постоянных зубов
- Зубы растут «вторым рядом» или друг на друга
- Несимметричное смыкание губ
Преимущества:
- Незаметен во рту при улыбке и разговоре
- Безболезненный — ребёнок не испытывает дискомфорта
- Эффективно решает проблему в раннем возрасте
- Может избавить от необходимости носить брекеты в будущем или сократить срок лечения на 4-5 месяцев
Цена: 31 000 ₽
Аппарат Хааса (по Марко Роса): только установили/в процессе лечения
Дополнительные аппараты
Капы от бруксизма
Защитные капы для пациентов, которые скрипят зубами во сне или сильно сжимают челюсти. Капа защищает зубы от стирания и разрушения, снимает напряжение с челюстных суставов.
Для кого:
Взрослые и дети с бруксизмом.Мы изготавливаем индивидуальные капы по слепку — они намного удобнее и эффективнее аптечных.
Важно: капа от бруксизма — это не лечение, а защита ваших зубов от разрушения.
Цена: 13 000 ₽
Ретейнеры — закрепление результата после брекетов
После снятия брекетов или элайнеров зубы нужно удерживать на новом месте, иначе они вернутся в исходное положение. Для этого используются ретейнеры.
Виды ретейнеров:
Несъёмный ретейнер — тонкая проволока, которую врач фиксирует на внутренней стороне передних зубов. Незаметна, не ощущается. Мы рекомендуем носить пожизненно.
Цена: 9500 ₽ за 1 челюсть
Съёмная ретенционная капа — прозрачная капа, которую надевают на ночь. Изготавливается индивидуально по слепку зубов сразу после снятия брекетов.
Цена: 11000 ₽ за 1 челюсть
Стоимость ортодонтического лечения
Рассрочка 0% на ортодонтическое лечение — оплачивайте брекеты или элайнеры по частям без банка и переплат! Рассрочка предоставляется напрямую клиникой. (выделить нужно)
Специальные предложенияУточнить подробности/записаться
Частые вопросы
Как выбрать: брекеты или элайнеры? Что лучше?
Нет «лучшего» варианта — есть подходящий именно вам. И брекеты, и элайнеры одинаково эффективны. Самое важное - грамотный врач.Брекеты:
✅ Работают 24/7, не зависят от вашей дисциплины
✅ Более доступная цена
❌ Заметны (керамические менее заметны)
❌ Сложнее гигиена, ограничения в едеЭлайнеры:
✅ Незаметны, можно снять на важное событие
✅ Проще гигиена, нет ограничений в еде
✅ Реже визиты к врачу
❌ Требуют дисциплины — носить 20-22 часа в сутки
❌ Выше стоимостьНа консультации врач покажет, какие варианты подходят в вашем случае, и предложит несколько планов под ваш бюджет и образ жизни.
Сколько это займёт времени? У меня работа, дети...
Лечение брекетами — в среднем 1,5-2,5 года. Посещения клиники — раз в 4-6 недель, приём занимает 20-40 минут. С элайнерами ходить к врачу нужно реже — раз в 6-8 недель. Точные сроки врач назовёт после диагностики.
Мы работаем ежедневно с 9:00 до 21:00 — можно подобрать время после работы или в выходной.
С какого возраста можно ставить брекеты?
Брекеты устанавливаются после того, как прорезались все постоянные зубы --- обычно это 12-13 лет. Раньше ставить брекеты нет смысла: молочные зубы всё равно выпадут, а постоянные ещё не заняли своё место.
Детям до 12 лет мы используем другие аппараты – пластинки, трейнеры, аппарат Хааса. Они мягче воздействуют на растущую челюсть и нередко позволяют решить проблему до того, как понадобятся брекеты или существенно сократить срок их ношения.
Верхней границы возраста нет. Брекеты одинаково эффективны и в 20, и в 45 лет – зубы перемещаются в любом возрасте. У взрослых лечение может идти чуть медленнее, чем у подростков, но результат будет отличным. У нас лечатся пациенты самого разного возраста.
Если вы не уверены, подходит ли ваш возраст или возраст ребёнка – просто приходите на консультацию. Врач осмотрит и скажет, какой аппарат подойдёт сейчас и нужно ли уже начинать.
Это дорого? Можно ли платить частями?
У нас есть рассрочка 0% без банка — оплачиваете лечение по частям напрямую клинике, без переплат и процентов.
Как работает рассрочка на брекеты:
- Первый платёж — 30% от стоимости
- Оставшаяся сумма делится на весь срок лечения равными платежами (от 12 до 30 месяцев в зависимости от плана лечения)
Как работает рассрочка на элайнеры:
- Сначала оплачиваете 3D-диагностику
- Перед изготовлением кап вносится предоплата
- В день установки — ещё один платёж
- Оставшаяся сумма делится на срок лечения помесячно (до 10 месяцев)
Важно: график платежей и стоимость остаются неизменными на протяжении всего лечения — никаких сюрпризов и доплат.
На консультации врач составит для вас точный финансовый план с расписанием всех платежей.
Больно ли носить брекеты?
Первые 3-5 дней после установки и после каждой смены дуг может быть лёгкий дискомфорт — зубы «ноют», непривычно жевать. Это нормально и проходит само. Если нужно — можно принять обезболивающее. Острой боли нет.
А вдруг после брекетов зубы опять разъедутся?
Если носить ретейнер — не разъедутся. После снятия брекетов мы устанавливаем ретейнер (тонкую проволочку на внутренней стороне зубов) — он незаметен и удерживает результат. Без ретейнера зубы действительно могут вернуться в исходное положение — частично или полностью. Ретенция — обязательная часть лечения, мы объясняем это сразу.
Нужно ли удалять зубы для исправления прикуса?
Не всегда. Современные техники часто позволяют обойтись без удаления. Решение принимается индивидуально — врач объяснит, нужно ли удаление в вашем случае и почему. Мы не удаляем «для профилактики», только если это действительно необходимо.
Элайнеры — это эффективно? Или только для лёгких случаев?
Элайнеры справляются с любыми нарушениями прикуса — если врач умеет с ними работать. Наши ортодонты регулярно обучаются и успешно лечат на элайнерах даже сложные случаи. Иногда можно услышать, что «элайнеры только для лёгких случаев» — на практике это чаще связано с недостаточным опытом врача, а не с ограничениями технологии.
Ребёнку 7 лет, зубы растут криво. Уже пора к ортодонту?
Да, пора на консультацию. В 6-9 лет можно успеть исправить многое без брекетов — пластинками, трейнерами, аппаратом Хааса. Раннее лечение часто помогает избежать брекетов в будущем или сократить их ношение. Врач оценит ситуацию и скажет, нужно начинать сейчас или можно подождать.
Ребёнок боится врачей. Как вы с этим работаете?
Наши врачи умеют находить подход к детям. Есть «приём знакомства» — ребёнок приходит, знакомится с врачом и клиникой без лечения, привыкает. Мы никогда не удерживаем детей в кресле силой — работаем только когда ребёнок готов. Многие родители пишут в отзывах, что дети перестали бояться стоматолога после первого визита к нам.
Можно ли исправить прикус во взрослом возрасте? Мне уже за 40...
Да, ограничений по возрасту нет. Зубы перемещаются в любом возрасте. У взрослых лечение может идти чуть медленнее, чем у подростков, но результат будет отличным. У нас лечатся пациенты и в 25, и в 50 лет.
Сколько стоит консультация? Что на ней будет?
Консультация ортодонта — 500 ₽, длится около 1 часа. За это время врач:
- Проведёт осмотр
- Сделает фотографии
- Покажет и объяснит ситуацию
- Ответит на все вопросы
- Составит финансовый план лечения с предварительным рассчетом (окончательная стоимость будет известна после дигностики, на которую вас направит врач после консультации).
Вы уходите с полным пониманием — что нужно делать, сколько времени это займёт и во сколько обойдётся.
Что если я начну лечение, а потом не смогу платить?
Мы составляем финансовый план до начала лечения, чтобы вы точно понимали все расходы. Есть рассрочка 0% от клиники — можно разбить платежи на комфортные суммы. Если в процессе лечения возникнут сложности — можно обсудить с врачом и администратором, мы всегда идём навстречу.
Хотите узнать, какой аппарат подойдёт именно вам?
Запишитесь на консультацию к нашим ортодонтам — покажем ситуацию, расскажем про варианты лечения и составим финансовый план.
Консультация ортодонта — 500 ₽, длится около 1 часа.
Часто взрослые люди с проблемами прикуса не хотят надевать брекет-систему, потому что они опасаются, что это будет некрасиво, создаст помехи в работе и в личной жизни. Для таких пациентов сегодня есть возможность пройти ортодонтическое лечение и получить правильные прикус и красивую улыбку, НО БЕЗ БРЕКЕТОВ.
Ортодонтическое лечение при помощи кап – единственная эффективная альтернатива брекет-системе для взрослых пациентов с нарушениями прикуса.
Что такое ортодонтическая капа - элайнер и как это работает?
Ортодонтическая капа (иногда можно встретить написание «каппа», хоть в русском языке это и неправильно) – это прозрачный, изготовленный из биополимеров «колпачок», который надевается на зубы и оказывает на них давление. Вследствие чего зубы перемещаются в заданную позицию.
Такие капы получили название – элайнеры, по названию американской фирмы Align Technology, которая 17 лет назад вывела на рынок технологию ортодонтического лечения капами, как альтернативу брекетам.
Ортодонтическое лечение капами, в большинстве случаев, требует их постоянного ношения не менее 22 часов в сутки, но бывают капы только ночного ношения. Для получения необходимого результата лечения обычно изготавливается несколько кап. Каждую пациент носит какое -то время, а затем переходит к следующей. Лечение капами длится до 36 месяцев.
На сегодняшний день существуют различные виды кап-элайнеров:
- Термопластические. Такие капы выпускаются серийно из специального пластика. Bх нужно нагреть в горячей воде перед тем, как надеть. Когда капа остывает, то становится жестче и начинает оказывать лечебный эффект.
- Индивидуальные капы делаются для конкретного пациента. Такие капы изготавливают в местной зуботехнической лаборатории по слепкам, или заказывают у ведущих мировых производителей систем элайнеров. Последний вариант намного предпочтительней, потому что в этом случае цифровые капы-элайнеры изготавливают индивидуально путем компьютерного 3D моделирования.
В этой статье мы будем говорить именно о цифровых индивидуальных системах элайнеров, потому что именно их считаем наиболее эффективными и используем для лечения наших пациентов.
Сразу оговоримся, что использовать даже самую современную систему элайнеров можно с определенными оговорками. Всем без исключения пациентам с неправильным прикусом они помочь не смогут.
В каких случаях для исправления прикуса могут использоваться ортодонтические элайнеры?
- Неправильное положение одного или нескольких зубов – смещение относительно зубного ряда, небольшой поворот или наклон.
- Скученность зубов, дефицит места в зубном ряду.
- Необходимость незначительной коррекции формы зубного ряда: его сужение или расширение.
- Коррекция диастемы - щели между передними верхними резцами, или трем - промежутков между другими зубами.
- Желание пациента лечиться незаметно для окружающих, при условии, что его клиническая картина позволяет использовать элайнеры. Более тяжелые патологии требуют лечения брекет-системой, и таким пациентам стоит обратить внимание на эстетические керамические наружные или лингвальные (внутренние) брекеты.
Преимущества использования элайнеров для лечения прикуса.
- Пациент получает очень точное лечение с прогнозируемым результатом. Производители систем элайнеров изготавливают их по индивидуальному цифровому сетапу (макету), поэтому еще в начале лечения пациент будет знать его окончательный результат.
- Капы-элайнеры невидимы на зубах, они изготовлены из абсолютно прозрачного биополимера.
- Элайнеры легко снимаются для гигиены зубов, уход за ними очень прост - достаточно почистить зубной щеткой с пастой.
- Элайнеры не мешают есть и не требуют изменения рациона питания. Во время еды пациент их снимает и помещает в специальный контейнер.
- К капам легко привыкать. Во время лечения пациент испытывает меньше дискомфортных ощущений и боли. Капы изготовлены точно «по мерке» пациента, поэтому они не натирают слизистые и не вызывают нарушения дикции.
- Капы не накапливают зубной налет, поэтому они не вредят эмали и деснам.
Недостатки использования кап для лечения прикуса.
- Пациент должен быть очень дисциплинированным. Чтобы получить запланированный результат лечения, капы необходимо носить не менее 22 часов в сутки. Если вы не уверены в своей ответственности, то лучше поставьте несъемную брекет-систему.
- Капы не смогут эффективно справиться с некоторыми сложными случаями, так что решение, можно ли вам лечиться элайнерами принимает врач-ортодонт после диагностики
- Высокая стоимость лечения элайнерами обусловлена сложным компьютеризированным процессом их производства при помощи 3D – печати.
- Пациенту придется ждать изготовления его набора элайнеров от 2-х недель, до 3-х месяцев.
Система индивидуальных элайнеров Invisalign (США)
Элайнеры Invisaling от американской компании Align Technology – это первая мире система элайнеров. До сих пор лаборатория Invisaling держит мировую пальму первенства в этом виде ортодонтических аппаратов. Первые капы для исправления прикуса, как аналог брекет-систем, появились еще в 1999 году. С тех пор более 3 млн. пациентов создали свои улыбки при помощи элайнеров Invisaling. Производители постоянно совершенствуют технологию и с каждым годом расширяют ее терапевтические возможности.
Элайнеры «Инвизилайн» производятся индивидуально, в калифорнийской лаборатории по технологии ClinCheck®. Каждую капу из набора «Инвизилайн» необходимо носить 2 недели. За это время она переместит ваши зубы в запланированное положение, после чего необходимо начать носить следующую, и так до полного излечения.
Чтобы лечить пациентов системой элайнеров Invisaling, врач-ортодонт должен пройти обучение и получить сертификат.
Поскольку капы производятся за океаном, пациенту придется подождать свой комплект в среднем 1,5-2 месяца. И стоимость такого лечения, конечно, будет дороже.
Как проходит ортодонтическое лечение капами в клинике «ГАЛА ДЕНТ»?
Ортодонтическое лечение капами-элайнерами в клинике «ГАЛА ДЕНТ» проходит выверенной схеме.
- Сначала пациент приходит на консультацию к врачу-ортодонту. Врач проводит визуальный осмотр и опрос пациента, делает фотоснимки. На консультации с пациентом обсуждаются предварительные варианты лечения, демонстрируют результаты лечения других пациентов с похожими проблемами.
- Затем пациента направляют на ортодонтическую диагностику
- По результатам диагностики врач составляет индивидуальный план лечения, который обсуждается и утверждается с пациентом.
- После утверждения плана лечения пациент заключает договор на лечение, и вносит предоплату.
- Чтобы получить компьютерный 3D сетап, пациенту необходимо сделать слепки челюстей. Чтобы не было проблем с «посадкой» кап, снимать их нужно обязательно со здоровых зубных рядов. Так что, если у пациента есть больные зубы или десна, их нужно полностью вылечить – т.е. пройти полную санацию полости рта.
- Врач отправляет снимки и слепки пациента в американскую лабораторию Invisaling, где производится компьютерное планирование лечения. Ортодонт проверяет предложенный план, вносит в план необходимые изменения, если считает нужным, и капы отправляются в производство. Готовую систему элайнеров доставляют врачу по адресу клиники с фамилией пациента. На изготовление кап и доставку может уйти до 2-3 месяцев.
- За несколько дней до начала ортодонтического лечения пациенту делают обязательную профессиональную гигиену полости рта.
- Первый раз капы на зубы пациента надевает врач-ортодонт. Он объясняет, как нужно носить элайнеры и ухаживать за ними. Пациенту назначают следующий контрольный прием примерно через 2 месяца.
- На протяжении всего лечения пациент должен приходить на контрольные осмотры в сроки, назначенные ортодонтом. Ортодонтическое лечение элайнерами очень похоже на лечение брекетами – оно имеет те же самые этапы, включая ношение межчелюстных эластиков.
- После активного периода, так же, как и при других видах ортодонтического лечения, наступает ретенционный период. Чтобы не потерять результаты лечения, нужно носить специальный ретейнер, который будет удерживать зубы в новом положении. Часто в качестве такого ретенционного аппарата выступает последняя капа комплекта, которую пациент должен надевать на ночь.
Запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Ортодонтия – это направление стоматологии, которое занимается изучением, лечением и профилактикой нарушений развития зубов и челюстно-лицевого отдела в целом. Проще говоря, главной задачей ортодонтии является исправление прикуса и выравнивание зубов. Чтобы достичь цели, врач - ортодонт должен как-то переместить зубы пациента из неправильного в нужное положение. Для этого он использует специальные приспособления – ортодонтические аппараты. Они бывают съемными и несъемными.
Что такое съемные ортодонические аппараты?
Ортодонтический аппарат называют съемным, если пациент может самостоятельно без участия ортодонта его снять и извлечь из полости рта. Все съёмные ортодонтические аппараты подбираются строго индивидуально. Их нужно снимать во время чистки зубов и во время еды. Как правило, съёмные аппараты применяются для исправления прикуса у детей от 7 до 12 лет, пока у ребенка еще не завершена смена молочных зубов коренными. У взрослых их использование очень ограничено. Читайте эту статью, чтобы разобраться в лечении съемными аппаратами подробнее.
Какие съемные ортодонтические аппараты бывают?
Некоторые виды съемных ортодонтических аппаратов, например трейнеры, выпускаются серийно и подбираются пациенту согласно размера. Другие же изготавливаются по индивидуальному заказу для конкретного пациента в зуботехнической лаборатории. Ортодонты клиники «ГАЛА ДЕНТ» на Просвете при корректировке положения зубов используют все виды съемных аппаратов. Серийную аппаратуру мы предпочитаем немецкого и американского производства, индивидуальные аппараты изготавливаем для наших пациентов в сотрудничестве с ведущими зуботехническими лабораториями Санкт-Петербурга. Подбирает необходимую пациенту ортодонтическую аппаратуру исключительно врач-ортодонт, в зависимости от клинического случая. Стоимость лечения на съемной аппаратуре намного ниже, чем на несъемной (брекетах). При этом в детском и подростковом возрасте такое лечение очень эффективно. Главное – не упустить время и вовремя его начать. Об этом читайте в статье о детской ортодонтии.
Основные виды съемных ортодонтических аппаратов:
- Ортодонтические пластинки на одну или на две челюсти.
- Трейнеры – специальные двучелюстные силиконовые капы.
- Профилактические протезы для удержания места после удаленных зубов. Их при помощи кламмеров устанавливают на место отсутствующего зуба у детей, при ранней потере молочных зубов, чтобы предотвратить смещение соседних зубов на место удаленного. Такой же аппарат может использоваться и у взрослого пациента, в случае потери зуба и временно отложенного протезирования, чтобы сохранить место для установки имплантата.
- Съемные ретейнеры – специальные капы и пластинки, которые поддерживают и стабилизируют результат лечения другой ортодонтической аппаратурой.
- Капы. Различают обычные ортодонтические капы, системы прозрачных ортодонтических кап (элайнеры) и спортивные защитные.
- Лицевые маски
Когда при ортодонтическом лечении используют съемные ортодонтические аппараты?
- для лечения и профилактики неправильного прикуса в детском возрасте от 7 до 12 лет,
- у подростков для предварительного лечения, чтобы подготовить пациента к более быстрому и эффективному последующему лечению брекетами,
- во время периода ретенции на ночь, для удержания и стабилизации результата лечения на несъемной аппаратуре.
- прозрачные силиконовые капы-элайнеры являются единственной эффективной альтернативой ортодонтического лечения без брекетов для взрослых. Другие виды съемной ортодонтической аппаратуры для лечения пациентов старше 16 лет используются крайне редко.
- Спотривные защитные капы используются для защиты зубов и челюстей в активных видах спорта.
Преимущества ортодонтического лечения на съемной аппаратуре.
- Их можно снимать, что очень удобно для поддержания хорошей гигиены и комфортного приема пищи.
- Не оказывают негативного влияния на эмаль зубов и десна, т.к. не вызывают проблем с гигиеной.
- Подбираются или изготавливаются индивидуально под пациента, так что прибор будет хорошо «сидеть» в полости рта и не будет доставлять лишних неудобств.
- Могут регулироваться по мере роста пациента.
Минусы лечения на съемной аппаратуре.
Главный недостаток ортодонтического лечения на съемном аппарате – это необходимость его регулярного ношения. Результат лечения будет напрямую зависеть от пунктуальности и ответственности пациента. Этого сложно добиться от ребенка или подростка, которые часто не хотят носить свои съемные аппараты строго по графику.
Как правильно носить съемную ортодонтическую аппаратуру?
Носить съемный ортодонтический аппарат нужно строго по прописанной врачом-ортодонтом схеме. В большинстве случаев, пластинки и капы носят 24/7, снимая для гигиены и приема пищи. У пластинок с винтом необходимо проворачивать винт на нужный угол раз в несколько дней, по схеме, разработанной вашим ортодонтом. Простые двучелюстные пластинки и трейнеры надевают на несколько часов днем и на ночь, ретейнеры – только на ночь.
Привыкание к ношению пластинки занимает примерно 2-4 недели.
Длительность лечения определяется индивидуально, но в целом, лечение на съемной аппаратуре длиться дольше, чем на несъемной (брекетах), за счет того, что на зубы воздействуют крайне малые силы. Зато ретенционный период после лечения съемными ортодонтическими аппаратами будет короче.
Какие съемные ортодонтические аппараты часто используют наши ортодонты?
Трейнер или LM-активатор - стандартно выпускаемая двучелюстная силиконовая капа для раннего ортодонтического лечения. Производится в различных модификациях и размерах, поэтому ортодонту легко подобрать нужную конкретному пациенту модель. Подходит для лечения различных ортодонтических патологий, кроме мезиального прикуса, профилактики и устранения вредных детских привычек. LM-активатор предназначен для выравнивания зубного ряда, установления челюстей в правильные позиции. Прост в использовании – для достижения терапевтического эффекта необходимо надеть капу на сомкнутые зубы и носить во время ночного сна и днем в течении не менее 2-х часов.
Ортодонтическая пластинка - простой в использовании и эффективный индивидуальный аппарат, который в зависимости от своей конструкции, решает разные ортодонтические задачи. Лечебный эффект пластинки обусловлен воздействием на зубы металлической проволоки. Благодаря строго индивидуальной подгонке пластин под анатомические особенности конкретного пациента, они прилегают к челюсти максимально плотно. Пластинки бывают разных видов – для верхней и нижней челюсти, расширяющие с винтом и обычные - без. Удерживаются на зубах при помощи пружин-кламмеров. Расширяющая пластинка с винтом снабжена специальным винтовым механизмом. При повороте винта ее каркас немного раздвигается, что заставляет челюсть расширяться. Изготавливают пластинки в зуботехнической лаборатории для конкретного пациента. При помощи пластинок можно перемещать и поворачивать зубы, изменять форму челюсти и ширину неба, расширять или сужать зубную дугу. При этом пластинка не оказывает чрезмерной нагрузки на челюсть, а возможность травмирования дёсен и зубов полностью исключена. Носить пластинку нужно практически постоянно, снимая для еды и чистки зубов. Длительность лечения определятся ортодонтом индивидуально.
Аппарат Твин-блок
Аппарат Твин-блок – индивидуально изготавливаемый в лаборатории межчелюстной съемный ортодонтический аппарат. Он состоит из двух пластин, которые удерживаются на зубах верхней и нижней челюсти пружинами-кламмерами. Используется для лечения дистального прикуса, когда у пациента чрезмерно выдвинута верхняя челюсть. Может дополняться по необходимости различными индивидуальными элементами.
В процессе лечения ортодонт время от времени корректирует направление и силу воздействия направляющих дуг. При помощи Твин-блока корректируют чрезмерный наклон зубов, щели при смыкании, открытый прикус и глубокое резцовое перекрытие во фронтальном отделе.
Твин-блок легко снимается во время чистки зубов и приема пищи, но, чем больше времени ребенок проводит в аппарате, тем быстрее будет достигнут результат лечения. В среднем лечение Твин-блоком занимает до 10 месяцев, эффективно у детей и подростков до 10-11 лет.
Маска Диляра (Delaire) для мезиального прикуса в связке с пластинкой или брекетами
Лицевая маска Диляра – это внеротовой ортодонтический аппарат, который размещается на лице пациента как маска, с упором на лоб и подбородок или скулы. Между опорами закреплена металлическая дуга, к ней лигатурой (специальной тягой) подвязывают перемещаемые зубы. Лигатура натягивается, фиксирует маску на лице и сообщает зубам необходимую силу для движения. Конструкция удобнее в использовании, чем выглядит на первый взгляд и весит, примерно, как очки. Ее просто снять и за ней легко ухаживать. При невысокой стоимости маски, она очень эффективна и дает быстрые результаты.
Ортодонты используют аппарат в сочетании с внутриротовой пластинкой или брекетами, особенно в сложных случаях.
Существуют разные конструкции масок Диляра. Какая из них будет более эффективна для пациента решает врач.
Единственный минус лечения при помощи маски Диляра – носить ее юному пациенту сложно психологически, а без его сотрудничества лечение не даст нужный результат.
Как проходит ортодонтическое лечение съмными ортодонтическими аппаратами в клинике «ГАЛА ДЕНТ»?
После консультации нашего врача-ортодонта, обязательной диагностики, составления и утверждения плана лечения врач:
- либо рекомендует самостоятельно приобрести уже готовый ортодонтический аппарат, напрмер, трейнер, необходимой модели,
- либо отправляет заказ на аппарат в зуботехническую лабораторию. В этом случае пациенту придется подождать его изготовления 1-2 недели.
Когда аппарат куплен/готов, первый раз на зубы его должен надеть врач -ортодонт. Во-первых, он покажет, как это делать правильно, во-вторых, даст все рекомендации по лечению им - схеме ношения, уходу и прочим нюансам.
В дальнейшем пациенту назначаются контрольные осмотры, которые нужно регулярно посещать без пропусков, чтобы врач-ортодонт контролировал процесс лечения и мог корректировать его при необходимости.
После окончания лечения съемной аппаратурой, пациент, либо начинает следующий этап лечения другой аппаратурой, либо будет проходить период ретенции , т.е. стабилизации полученного результата и наблюдаться у ортодонта.
Запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Основные причины неправильного прикуса у взрослых, статистика нарушений прикуса.
По статистике ВОЗ 90% жителей Земли имеют в большей или меньшей степени выраженные отклонения в зубочелюстной системе, и более половины из них нуждаются в коррекции аномалий прикуса ортодонтическим лечением.
Какой прикус можно назвать правильным?
Чтобы понимать, что является неправильным прикусом, для начала давайте выясним какой прикус считается правильным.
Считается, что человека нет нарушений прикуса, если:
- Его челюсти соразмерны и гармоничны по отношению к черепу.
- Зубные ряды не имеют дефектов, все зубы имеют примерно одинаковую высоту коронки, расположены в пределах зубного ряда.
- Зубы верхней челюсти перекрывают зубы нижней примерно на 1/3.
- Зубы верхней и нижней челюсти смыкаются друг с другом.
- Между зубами нет промежутков.
Это основные критерии правильного прикуса. Прикус считается условно нормальным, если незначительные отклонения от стандарта не влияют на правильное функционирование зубочелюстной системы человека.
Основные признаки неправильного прикуса
О патологии прикуса, которая требует лечения можно говорить если:
- Челюсти несоразмерны, одна из челюстей явно больше или меньше другой.
- Зубные ряды слишком узкие или широкие.
- Зубы расположены вне зубного ряда, наклонены или повернуты вокруг своей оси.
- Некоторые зубы выглядят больше/меньше остальных.
- Зубы полностью или частично не смыкаются между собой.
- В зубном ряду отсутствуют некоторые зубы.
Даже, если вы нашли некоторые из этих признаков у себя, не торопитесь ставить диагноз по своему отражению в зеркале или по фото. Установить, что ваш прикус неправильный и нуждается в ортодонтическом лечении может только врач-ортодонт на приеме.
Почему у человека развивается неправильный прикус и зубы становятся кривыми.
Существуют 3 основные группы причин:
1. Наследственные и генетические факторы.
Если у ваших родителей были проблемы с зубами, то есть вероятность, что они передали вам их по наследству. Также, если беременность протекала с осложнениями, то во время внутриутробного развития могут возникать нарушения развития плода. Впоследствии у такого ребенка могут возникать аномалии развития различных органов и систем, в том числе и зубочелюстной.
2. Внешние неблагоприятные факторы, которые влияют на ребенка в детском и подростковом возрасте. К ним относятся неправильное вскармливание, вредные детские привычки, раннее удаление молочных зубов, неправильная смена зубов, некоторые заболевания дыхательных путей и влияющие на рост и развитие костной системы. О них мы подробно рассказывали в статье о детской ортодонтии.
3. Несвоевременное или некачественное стоматологическое лечение у взрослых.
Уже сформированный нормальный прикус может стать неправильным и нуждаться в ортодонтическом лечении. У взрослых причиной образования неправильного прикуса являются отсутствие своевременного протезирования после потери зубов, снижение прикуса вследствие патологической стираемости или бруксизма, неправильная реставрация жевательной поверхности зуба после лечения.
Почему нужно исправлять неправильный прикус?
Неправильный прикус нужно исправлять в любом возрасте, но правило одно - чем раньше, тем лучше.
Дело в том, что неправильный прикус – это не только некрасивые зубы и неэстетичная улыбка. Аномалия прикуса влияет на здоровье человека вцелом, потому что при этом состоянии зубы не смыкаются вовсе или смыкаются плохо и неправильно. Из-за чего жевательная нагрузка распределяется неравномерно. Вы жуете буквально «наперекосяк», разрушая не только зубы, но по скелетной цепочке также суставы и позвоночник
Неправильный прикус является причиной таких симптомов, как:
- боли и щелчки в височно-нижнечелюстном суставе (ВНЧС), которые приводят к заболеванию ВНЧС,
- головные боли,
- боли в позвоночнике и в суставах конечностей.
Некачественно пережеванная пища постепенно вызывает заболевания желудочно-кишечного тракта, усвоение пищи тоже ухудшается.
Поэтому, если Вы хотите хорошо выглядеть, с возрастом сохранить здоровье и хорошее качество жизни – выравнивать зубы и исправлять прикус обязательно придется. И это лучше не откладывать.
Можно ли исправлять прикус взрослому человеку?
Считается, что ортодонтическое лечение проводят детям и подросткам, а взрослым уже поздно выравнивать прикус. Раз время упущено, нужно смириться. Это - большое заблуждение. По статистике, сегодня большинство ортодонтических пациентов - абсолютно взрослые люди 28-35 лет. У нас нередки случаи, когда брекетами лечатся люди зрелого возраста - в 40, в 50, и в 60 лет. Более того, часто для «возрастных» пациентов лечение у ортодонта - единственная возможность спасти свои зубы и избежать протезирования.
Наиболее частые причины, по которым взрослые пациенты проходят ортодонтическое лечение.
- Первичное ортодонтическое лечение, направленное на получение здорового прикуса и ровных зубов. Такие пациенты не проходили раньше лечения брекетами, в некоторых случаях лечились пластинками в раннем детстве, но их проблема не была решена полностью.
- Повторное ортодонтическое лечение. Такие пациенты уже проходили ортодонтическое лечение брекет-системой в подростковом возрасте, но лечение либо не дало нужный результат (все-таки возможности ортодонтии 15 лет назад были гораздо скромнее) или у них случился рецидив.
- Ортодонтическая подготовка перед протезированием. Изначально, такие пациенты могли и не иметь проблем с прикусом, но в результате отложенного на долгое время восстановления зубного ряда, зубы вокруг дефекта сместились. И теперь, чтобы протезирование прошло успешно и прослужило долго, им нужно в процессе лечения брекет-системой получить место для установки протезов и восстановить хорошие физиологичные межзубные контакты.
Чем отличается ортодонтическое лечение взрослого от ортодонтического лечения ребенка или подростка?
Разумеется, между лечением ребенка или подростка и лечением взрослого есть некоторые отличия, но они не так значительны.
У юных пациентов в период активного роста ортодонтическое лечение направлено на коррекцию неправильного развития зубочелюстной системы. Ортодонт в это время подталкивает все процессы идти в нужном направлении и блокирует нежелательное. В этом периоде мы достаточно легко можем влиять на рост челюстей – ускорить или затормозить их развитие, даже нарастить кость там, где требуется. За счет физиологии ортодонтическое лечение у детей и молодежи проходит в кратчайшие сроки, а его результат будет более стабильным.
У взрослых лечение проходит через полную перестройку сформировавшейся аномалии. Понятно, что многие процессы будут протекать сложнее и дольше, понадобятся другие приемы лечения. На закрепление результата и ретенционный период тоже понадобится больше времени. Но на этом различия заканчиваются.
И в целом, на результат ортодонтического лечения возраст пациента существенно не влияет – хороший ортодонт подарит вам красивую улыбку независимо от того, сколько вам лет.
Основные методы ортодонтического лечения взрослых:
- Лечение несъемной ортодонтической аппаратурой - брекет-системой и дополнительными ортодонтическими аппаратами, которые могут быть на нее установлены в случае необходимости.
- Комбинированное лечение. В сложных случаях при значительных скелетных нарушениях для излечения пациента недостаточно только ортодонтического лечения. В этих случаях необходима совместная работа ортогнатического хирурга и ортодонта, которые создают единый план лечения, в котором лечение брекет-системой сочетается с хирургической операцией на челюсти. В большинстве случаев, в начале идет подготовительный ортодонтический этап, потом проводится операция. После заживления часто требуется еще один этап ортодонтического лечения, направленный на получение максимально точных контактов между зубами в их новом положении.
- Лечение системой элайнеров – прозрачных силиконовых кап.
Это единственный эффективный метод ортодонтического лечения БЕЗ брекетов для взрослых, который с некоторыми ограничениями может быть им полноценной заменой.
- Лечение съемной аппаратурой – пластинками и капами-трейнерами для взрослых неэффективно, и в качестве активного аппарата ортодонты их не используют. Зато успешно применяют в качестве ретейнеров для удержания результатов ортодонтического лечения.
Подробнее о каждом виде лечения читайте в наших статьях:
- Исправление прикуса без брекетов при помощи кап.
- Как проходит лечение брекетами?
- Какие ортодонтические аппараты для исправления прикуса используют наши ортодонты?
Как начать ортодонтическое лечение в клинике «ГАЛА ДЕНТ»?
- Чтобы начать ортодонтическое лечение в нашей клинике, необходимо записаться на прием и прийти на консультацию к ортодонту. Во время консультации Вы получите предварительный анализ Вашей клинической ситуации, разберете с врачом все возможные варианты лечения, посмотрите примеры лечения других пациентов, с похожей патологией. Вы познакомитесь с врачом, зададите ему свои вопросы и получите исчерпывающие ответы. Длительность ортодонтической консультации - 45 мин.
- После консультации Вам необходимо пройти полную ортодонтическую диагностику, которая включает в себя рентгенологические исследования, снятие слепков челюсти, фотометрию.
- По результатам диагностики врач-ортодонт составляет индивидуальный план лечения, который вам необходимо согласовать и утвердить. Стоимость лечение просчитывается согласно плана лечения и известна нашим пациентам уже на этом этапе.
- Далее пациент заключает договор на лечение с клиникой и вносит предоплату.
- Перед ортодонтическим лечением каждый пациент проходит специальную подготовку, которая включает в себя санацию полости рта и профессиональную гигиену. В ходе санации проводится лечение всех очагов кариеса, и воспалений десен при необходимости.
- После того, как ортодонтическое лечение выбранной аппаратурой начнется, пациенту необходимо будет приходить на прием у ортодонту раз в 1-2 месяца, и раз в 6 месяцев на профессиональную гигиену. Средняя продолжительность лечения - 18-24 месяца.
Запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Проблемы с прикусом начинаются в раннем детстве
От внимания и заботы родителей зависит здоровье сначала ребенка, а потом и взрослого. Но часто родители не обращают внимания на то, какими растут первые зубы, все равно ведь выпадут и будут новые. Считают, что нормально не лечить даже кариес и пульпит, что уже говорить о кривых зубках, неравномерном их расположении в челюсти, слишком большой или наоборот, слишком маленькой уздечке. Им кажется, что все детки сосут пальчик или постоянно дышат ртом. В таких «мелочах» родители не видят проблему. Они думают, что еще слишком рано, и после смены зубов на постоянные, все само собой нормализуется. Так зачем тратить деньги и мучить ребенка?
К сожалению, при формировании постоянного прикуса все проблемы молочного не уходят, а, наоборот, начинают активно усугубляться. Во взрослую жизнь человек входит с некрасивой улыбкой, неправильным прикусом и, нередко, с деформацией пропорций лица. И это только видимая часть неприятностей, проблемы с прикусом отражаются на всем организме человека. Подробнее читайте об этом в нашей статье о взрослой ортодонтии.
На этой странице вы узнаете все, что нужно знать родителям, чтобы у их ребенка был здоровый прикус и ровные зубы.
Когда ребенка нужно показать ортодонту?
Первый осмотр полости рта ребенка проводится в роддоме, сразу после рождения. Если обнаруживаются аномалии развития уздечек губ и языка, то лучше сразу сделать хирургическую коррекцию, чтобы ребенок не испытывал дискомфорт при кормлении, а зубочелюстная система могла правильно развиваться.
Если у ребенка нет проблем с зубами, то в первый раз пойти с ним к врачу-ортодонту нужно сразу после окончания формирования молочного зубного ряда (примерно в 3,5-4 года), а затем при появлении первых постоянных зубов (в 6-7 лет). Дальше посещайте ортодонта каждые 2-3 года до окончательного формирования постоянного прикуса, чтобы быть уверенным в его правильном развитии.
Детство – время активного роста и формирования челюстей, поэтому, если ортодонт вовремя выявит отклонения от нормы, то будет проведена коррекция еще только формирующейся аномалии в процессе. Такое ортодонтическое вмешательство будет более эффективным и щадящим. Чем дольше откладывается лечение, тем больше укоренится и усугубится проблема. Исправить ее с каждым годом будет все дороже и сложнее, и займет это гораздо больше времени.
Когда родителям нужно срочно отвести ребенка на прием к ортодонту?
Прием у ортодонта откладывать нельзя, если:
- У ребенка есть одна или несколько вредных привычек.
- Молочные зубы растут неровно. Они расположены вне зубного ряда, разные по высоте, наклонены или повернуты вокруг своей оси. Некоторые зубы, вообще, не прорезались к положенному сроку
- У ребенка заметна диспропорция лица, а челюсти выглядят несоразмерно - одна больше, а другая меньше.
- У ребенка есть проблемы с речью, он не выговаривает некоторые звуки.
- Ребенку рано удалили молочный зуб - более, чем за год, до естественной смены.
- Молочные зубы были ровными и красивыми, а постоянные начали прорезываться криво, с поворотом и/или за пределами зубного ряда.
Если вы заметили, что у вашего ребенка есть один или несколько вышеперечисленных признаков, откладывать визит к ортодонту не следует. Современные методики ортодонтического лечения детей позволяют проводить комфортную коррекцию в любом возрасте, начиная с 1,5 лет.
Какие вредные детские привычки, которые портят прикус?
Вредными привычками называют повторяющееся поведения ребенка, которое становится причиной аномалий развития. Стресс и эмоции, вызванные детскими страхами, страшными сказками и фильмами, напряжением и ссорами в семье, являются психологической причиной такого поведения. Ребенок неосознанно ищет защиту в инстинктивном поведении, чтобы почувствовать себя лучше, а родители по незнанию такое поведение закрепляют.
Если упустить ситуацию в раннем детстве, впоследствии вредные привычки закрепятся и приведут к неправильному формированию зубочелюстной системы. И через несколько лет ребенку потребуется дорогое и сложное ортодонтического лечения. Как этого избежать? Давайте разберемся вместе и по порядку.
1. Неправильное грудное вскармливание
Ребенок появляется на свет с маленькой недоразвитой нижней челюстью. Природой задумано так, что при естественном вскармливании он должен «добывать» себе мамино молоко, активно двигая челюстью в процессе сосания. Это стимулирует активный соразмерный рост челюстей ребенка. Если при искусственном вскармливании родители хотят облегчить процесс сосания и кормят ребенка из мягкой соски с большим отверстием, то у него нет необходимости «работать» челюстями. Когда молоко само стекает в рот, то нагрузки на челюсти нет, и природный механизм перестает функционировать. Так родители делают первый шаг к серьезным проблемам с прикусом у своего ребенка.
2. Сосание пустышки, пальца и/или посторонних предметов, щеки, языка
Инстинкт сосания у детей врожденный. Чтобы психика у ребенка развивалась нормально, он должен сосать достаточно много. Мама нужна не только для того, чтобы покушать, но, и чтобы успокоиться, получить свою порцию любви. У детей на полном или частичном искусственном вскармливании потребность в сосании не удовлетворяется полностью, т.к. кормление проходит быстро. Таким детям необходимо сосание соски-пустышки. Но сосание пустышки совсем не то же самое, что сосание маминой груди, в этих процессах задействуются разные мышцы. Пустышка чрезмерно прижимает язык книзу и вперед, и он как бы выталкивает передние зубы наружу. В данном случае лучшее решение – это подобрать специальную ортодонтическую пустышку, которая повторяет форму женской груди при кормлении. Отучать ребенка от пустышки нужно начинать после 8-10 месяцев, постепенно сокращая время сосания. Резко отбирать пустышку, даже у годовалого малыша не стоит. Если его сосательный рефлекс не угас, он начнет сосать пальчик или посторонние предметы, а от этого его будет отучить еще труднее.
Сосание пальца, губ, языка, щек и предметов может проявляться в очень раннем возрасте и даже внутриутробно. Для детей до 4 лет это физиологично и не считается проблемой, хоть и может вызывать отклонение передних зубов наружу. Но в этом возрасте, после того, как ребенок перестает сосать палец, зубы естественным образом становятся на место. Если привычка сосания пальца остается у ребенка в 5- 6 лет и старше, ребенок сосет палец подолгу, то у него начнет деформироваться небо, передние зубы будут отклоняться вперед и наружу, появятся щели между зубами. Основной причиной такого поведения детские психологи называют стресс и дискомфортное эмоциональное состояние ребенка. Это особенно опасно, если у ребенка уже появились постоянные резцы –ему грозит несмыкание зубов в переднем отделе, т.е. самая сложный для лечения открытый прикус. Нужно сразу предпринимать меры: уделяйте своему ребенку достаточно внимания, научите его рассказывать вам о своих страхах и волнениях. Помочь в этом может детский психолог. Если привычка прочно укоренилась, то нужно обратиться к ортодонту. При помощи специальных кап – трейнеров, он достаточно легко отучит ребенка от нежелательного сосания.
3. Прикусывание губ и языка
Не всегда заметная привычка. Заподозрить ее можно, если у ребенка регулярно появляются ранки во рту, которые могут стать причиной инфекции и раздражения слизистой.
4. Инфантильный тип глотания и прокладывание языка между зубами
Пока ребенок питается молоком, он глотает пищу не так, как взрослые. Чтобы жидкая пища попала в глотку, ребенку нужно опустить язык в нижнее положение и упереться им в губы – язычок проходит между зубами. Такой тип глотания называют инфантильным, и так глотают дети до 2-х лет. Когда ребенок начинает переходить на твердую пищу, у него перестраивается и акт глотания, он становится соматическим. При таком виде глотания язык упирается в верхнее небо за зубами, прижимает пищу к нему и проталкивает в глотку. Такое глотание формирует правильную форму зубных рядов.
У детей, которые сохраняют инфантильный тип глотания после 2,5 лет, язык опущен и занимает позицию между зубами. Это создает избыточное давление круговой мышцы рта и щек на зубной ряд. Нарушенный баланс приводит к неправильной работе артикуляционных мышц и языка. Из-за этого ребенок не может правильно выговаривать звуки, формируется неровный зубной ряд и открытый прикус, потому что язык постоянно толкает зубы переднего отдела наружу.
5. Ротовое дыхание у ребенка
Это - самая «серьезная» вредная привычка по своим последствиям для здоровья ребенка. Природа решила, что человек будет дышать через нос. Но родители не обращают внимания на легкий насморк, хроническую заложенность носа и, даже, увеличенные аденоиды. Из-за них ребенок не может дышать носом. Бороться за каждый вдох непоседе сложно, поэтому ребенок идет по легкому пути и начинает дышать ртом. Так, с частыми простудами, ротовое дыхание постепенно входит в привычку. Если ребенок дышит ртом во сне и при этом похрапывает – родителям нужно очень насторожиться.
Чем опасно ротовое дыхание?
- Вдыхаемый воздух должным образом не подготавливается для поступления в легкие и не очищается от примесей и микробов.
- При дыхании через рот не включаются рецепторы, которые регулируют питание кислородом головного мозга - нарушается сон, появляется тревожность.
- Нарушается газообмен в крови.
- Постепенно у ребенка формируется «аденоидный тип лица» - отвисший двойной подборок, вздернутые нос и верхняя губа, плоское одудловатое лицо, опущенные плечи и впалая грудь.
- С возрастом у таких детей все сильнее заметна заторможенность и задержка умственного развития, они отстают в обучении.
- Открытый рот и вяло опущенный язык не создают должного давления в полости рта, челюсти по бокам сужаются, зубам не хватает места в ряду и появляется скученность.
- Формируется высокий купол нёба, из-за которого появляются проблемы с речью и гнусавость.
Помочь ребенку в такой ситуации можно только комплексно – сначала нужно вылечить причину заложенности носа (простуду, хронический насморк или аденоиды). Бывают случаи, когда после восстановления полноценного носового дыхания, ребенок по привычке продолжает дышать ртом. Тогда нужна помощь ортодонта -при помощи LM-активатора он проведет коррекцию привычки и научит ребенка снова дышать через нос. Кроме того, он поможет исправить те нарушения в зубочелюстной системе, которые уже успели появиться, не дожидаясь необратимых последствий.
Что такое миогимнастика?
Миогимнастика – это специальная зарядка для мышц ротовой полости. Специальные комплексы упражнений развивают и укрепляют определенные мышцы зубочелюстной системы и за счет этого оказывают лечебный эффект. Миогимнастика предназначена, как для предупреждения развития неправильного прикуса и дефектов речи, так и для устранения уже имеющихся проблем.
Комплекс миогимнастики может назначаться как:
- самодостаточное лечение сам по себе,
- как предварительный этап лечения,
- одновременно в комплексе с другими методами ортодонтического лечения. Например, вместе с ношением ортодонтических аппаратов – кап и пластинок.
Какие упражнения включить в комплекс, как и когда их делать – решает только врач. Не имеет смысла самостоятельно назначать ребенку комплекс миогимнастики дома – эффекта он не даст.
Но, если миогимнастику прописал ортодонт – делать ее нужно обязательно, упражнения сократят и облегчат основное лечение.
Главное выполнять их, соблюдая несколько правил:
- Наиболее эффективны занятия миогимнастикой в молочном прикусе с детьми 4-7 лет – в этом возрасте ребенок уже хорошо понимает, что от него требуется.
- Заниматься миогимнастикой с ребенком нужно регулярно, дома самостоятельно или в кабинете у врача-ортодонта.
- Чтобы комплекс давал результат, нужно выполнять заданное количество повторений каждого упражнения.
- Мышцы должны работать в полную силу, но в пределах физических возможностей ребенка.
В клинике «ГАЛА ДЕНТ» на Просвете мы используем этот физиологичный метод лечения при работе с детьми.
Почему ортодонт часто работает вместе с ЛОР-врачом?
Проблемы с дыханием занимают третье место среди причин неправильного развития зубочелюстной системы у детей, после генетических и наследственных.
Важно понять, почему у ребенка портится прикус и не упустить момент. Хороший ортодонт проверит, правильно ли дышит ребенок, и при подозрении на ротовое дыхание сразу подключит ЛОР-специалиста.
Как мы писали выше, исправлять неправильный прикус можно только после того, как ребенок заново научится дышать носом. Для этого нужно вылечить заболевания, препятствующие носовому дыханию. Чаще всего приходится иметь дело с воспалениями слизистой носа и носоглотки, гайморитом и разрастанием тканей аденоидов. Этим и занимается ЛОР-врач.
Почему после раннего удаления молочного зуба ребенку нужен ортодонт?
У вашего ребенка удален молочный зуб, а до появления постоянного еще год и больше? Тогда есть опасность, что у малыша испортится прикус. Соседние зубки после удаления будут очень хотеть подвинуться и занять освободившееся пространство. Если не поставить специальный протез или специальную ортодонтическую распорку, то постоянному зубу будет некуда деваться, и он прорежется где придется, а не там, где должен. В этом случае без вмешательства врача-ортодонта не обойтись.
Поэтому, уважаемые папы и мамы, давайте договоримся, если у ребенка младше 5-ти лет в зубном ряду есть прорехи, то, как минимум, консультация у ортодонта ему нужна обязательно!
Ортодонтическое лечение детей съемными ортодонтическими аппаратами
Ортодонтические аппараты, которые пациент может самостоятельно снять и вынуть из полости рта называют съемными. Их использование особенно эффективно в период молочного и сменного прикуса в возрасте 6-12 лет.
В ортодонтической практике чаще всего используются:
- Капа-трейнер (LM-активатор)
- Ортодонтические пластинки
- Аппарат Твин-блок
- Маска Диляра (Delaire) для мезиального прикуса в связке с пластинкой или брекетами
Подробнее о лечении съемной ортодонтической аппаратурой читайте здесь.
Ортодонтическое лечение детей в сменном и постоянном прикусе несъемными ортодонтическими конструкциями – брекетами:
В отличии от съемных ортодонтических аппаратов, брекеты пациент сам снять не может. Поэтому в этом случае результат лечения практически не зависит от сотрудничества пациента. Плюс брекетов в том, что они воздействуют на зубы постоянно - 24/7, независимо от желания пациента. Но перемещают брекетами ТОЛЬКО ПОСТОЯННЫЕ зубы, поэтому поставить брекеты можно детям в сменном и постоянном прикусе.
1. Частичные брекет-системы
Частичная брекет-система – это брекет-система, которую ставят не на все, а только на некоторые зубы в зубном ряду. Она используется у детей в сменном прикусе, и может фиксироваться как на одну челюсть, так и на обе. Чтобы можно было начать лечение частичной брекет-системой у ребенка во рту должно быть минимум 4 постоянных резца и 2 моляра – это возраст 8-10 лет. Самая распространенная конфигурация частичной брекет-системы – «аппарат 2х4», он фиксируется на 2 моляра и 4 резца.
Проблемы прикуса, которые эффективно решает частичная брекет-система:
- Устранение диастемы и/или трем,
- Создание недостающего места для прорезывания клыков,
- Удержание места после раннего удаления молочных зубов,
- Перемещение нескольких неправильно растущих зубов.
Лечение частичной брекет-системой не сможет полностью сформировать правильный прикус, т.к. еще не все зубы у ребенка прорезались. В основном, она используется как подготовительный этап перед полноценным лечением брекетами.
Лечение на частичной брекет-системе ничем не отличается от обычного лечения брекетами. Брекет-систему нельзя фиксировать на больные зубы, во время лечения необходима хорошая гигиена, а после его окончания обязательно нужно носить ретенционную пластинку или несъёмный ретейнер.
2. Брекет-системы для подростков
Когда у ребенка прорезались 7-е зубы (вторые моляры) ему уже можно назначать полноценное ортодонтическое лечение на обычной брекет-системе. Если есть показания, то начинают лечение брекетами в 11-12 лет, и его не нужно откладывать. В подростковом возрасте ортодотическое лечение проходит быстрее в среднем на полгода-год, а его результат будет в несколько раз стабильнее.
Как проходит лечение брекетами, мы рассказываем в отдельной статье.
Что нужно принять во внимание, прежде, чем поставить подростку брекеты?
В подростковом возрасте сложно договориться о сотрудничестве. Попробуйте объяснить: или будешь лечиться и через пару лет забудешь о проблемах с зубами, или наденешь брекеты под 30-ть, но все будет сложнее.
- Подростки не любят хорошо чистить зубы. Мы знаем случаи, когда приходилось снимать брекеты из-за плохой гигиены, чтобы спасти эмаль зубов. Так что, есть ставить, то чистить.
- Если ваш ребенок переживает за свой авторитет в компании сверстников, напомните ему, что моду и «понты» еще никто не отменял. Выбирайте вместе с ним стильные и яркие модели брекетов. В конце концов, это – дорого, точно дороже последнего айфона или гироборда. А тратить на себя и свою внешность время и деньги - это круто!
- Для подростков доступны все виды брекет-систем, кроме лингвальных (внутренних) – они считаются «брекетами для взрослых». Главное – правильно выбрать врача-ортодонта, которому вы доверяете.
Как мы клинике «ГАЛА ДЕНТ» наблюдаем и консультируем детей по ортодонтическим вопросам
В основном родители приводят ребенка на первую ортодонтическую консультацию примерно в 4 года, и в 90% случаев маленький пациент остается у нас для наблюдения.
Стандартный ортодонтический прием ребенка в клинике «ГАЛА ДЕНТ» на Просвете проходит по такой схеме:
- Врач знакомится с маленьким пациентом. Проводится сбор первичного анамнеза, анкетирование и визуальный осмотр полости рта.
- Если у ребенка выявлены нарушения прикуса и зубных рядов, которые требуют коррекции, ему назначается полное диагностическое обследование. Диагностика включает рентгенологические снимки (ОПТГ, ТРГ, компьютерную томографию при необходимости), снятие слепков, фотографирование лица и полости рта.
- Затем по полученным данным врач составляет комплексный план лечения. Этот план подробно обсуждается с родителями, при необходимости в него вносятся коррективы. План лечения утверждается родителями пациента. По утвержденному плану проводится расчет стоимости лечения. Уже на этом этапе родители будут понимать, во сколько им обойдется ВСЕ ортодонтическое лечение их ребенка.
- Полость рта ребенка нужно подготовить к началу ортодонтического лечения – оно проводится только на здоровые зубки. Необходимо провести профессиональную чистку зубов, ремтерапию и вылечить кариес, если он был обнаружен.
- Съемная индивидуальная ортодонтическая аппаратура изготавливается для конкретного пациента в зуботехнической лаборатории. На приеме врач показывает, как пользоваться пластинкой или капой, как за ней ухаживать, а также прописывает режим ношения. В ходе лечения родители ребенка должны строго следить за выполнением этих рекомендаций, иначе лечение не будет успешным.
- Несъемная аппаратура (брекет-система) фиксируется на зубах пациента, врач проводит урок правильной гигиены в брекетах.
- В дальнейшем ребенок будет приходить к нам в клинику для контроля процесса лечения и коррекции ортодонтической аппаратуры. При необходимости - на гигиенические чистки. Пропускать такие приемы нельзя.
- После окончания активного периода лечения, пациент или переходит на следующий этап лечения с применением другой ортодонтической аппаратуры, или лечение считается завершенным. В этом случает ребенку прописывается ношение ретенционного аппарата для стабилизации результата.
Запишитесь на консультацию к нашим ортодонтам и воспользуйтесь всеми преимуществами ортодонтического лечения детей в клинике «ГАЛА ДЕНТ».
Если говорить об удалении зубов у детей, то прежде всего речь пойдет об удалении молочных зубов по стоматологическим показаниям и в период физиологической смены зубов на постоянные.
Постоянные зубы приходится удалять детям по тем же причинам, что и у взрослых, и об этом вы можете прочитать в нашей статье об удалении зубов.
Как происходит выпадение молочных зубов?
Смена молочных зубов на постоянные – физиологический процесс. К 3-м годам у ребенка во рту вырастает 20 молочных зубов, которые отличаются по своему строению от постоянных. Они имеют более тонкую эмаль и стенки, и более разветвленные корни. Затем, постепенно корни молочных зубов начинают рассасываться. В 5-6 лет молочные зубы начинают шататься и выпадают в том порядке, в котором появлялись, а на их месте из зачатков вырастают постоянные зубы. Период формирования постоянного прикуса длится до 13-14 лет и завершается появление 7-х зубов - вторых моляров. Здоровые молочные зубы и естественная своевременная смена зубов гарантируют ребенку здоровые зубы в постоянном прикусе. Поэтому лучше всего, если молочные зубы будут выпадать сами по себе и не потребуют дополнительного вмешательства врача, но так получается не всегда.
Можно ли удалять молочный зуб дома?
Организм человека запрограммирован на самостоятельную смену зубов без осложнений. Если у ребенка нет стоматологических и общих заболеваний, то естественное выпадение молочного зуба – самый желанный сценарий. Для этого ничего делать не нужно. Просто когда у ребенка шатается зуб, уделяйте повышенное внимание гигиене, потому что самостоятельно чистить подвижные зубы ребенку больно. Следите, чтобы ребенок не трогал зуб руками – он может занести инфекцию.
Как помочь молочному зубу выпасть самостоятельно?
Самый простой и действенный способ - дать ребенку погрызть что-то твердое, например, яблоко. От ниток и прочих затейлевых приспособлений лучше отказаться.
Если вы решили немного помочь процессу и удалить мешающий зуб самостоятельно – зажмите его стерильной салфеткой, попытайтесь немного провернуть вокруг оси и вынуть. Не «выкручивайте» зуб с силой и не давите на него, чтобы не повредить кость и мягкие ткани. После удаления дайте ребенку прикусить стерильный ватный тампон на 10-15 минут. Полоскать рот после удаления не нужно, не кормите ребенка несколько дней твердой пищей и горячим.
Если у вас есть подозрение, что зуб удален не полностью, ребенок жалуется на то, что в месте лунки есть острый край, который «царапает» – как можно быстрее обратитесь к стоматологу.
Когда молочный зуб должен удалять детский стоматолог?
Бывают случаи, когда молочный зуб нужно удалить, не дожидаясь естественного выпадения.
Если зуб не шатается – в домашних условиях его удалять НЕЛЬЗЯ, это может сделать ТОЛЬКО детский стоматолог. У временных зубов длинные корни, под ними находятся зачатки постоянных зубов, которые можно повредить, а сами молочные зубы хрупкие и их легко сломать. Удаление зуба – это мини-операция, за этим нужно обращаться к специалисту.
В каких случаях молочный зуб нужно удалить?
- Зуб поврежден кариесом на 50% и более и его нельзя восстановить.
- Серьезные осложнения кариеса привели к тому, что зуб является источником инфекции, которую не удается вылечить –периодонтит, периостит, флегмона.
- На десне рядом с зубом образовался свищ.
- У молочного зуба обнаружили кисту на корне.
- Зуб травмирован (сильно сколот, провернут ударом, сломан и царапает слизистую)
- Зуб шатается длительное время, но крепко держится и сам выпасть не может, при этом мешает ребенку есть.
- Шатающийся зуб был инфицирован и началось воспаление.
- Рядом с молочным уже прорезался постоянный зуб, а молочный не собирается выпадать.
- В случае, если по срокам молочный зуб уже давно должен был выпасть и на его месте вырасти постоянный, но ничего не происходит. Это говорит о задержке рассасывания корня. Для того, чтобы понять, как действовать, нужна рентгендиагностика наличия зачатка постоянного зуба. Если зачаток есть, то молочный зуб лучше удалить, чтобы вызвать рост постоянного.
- Иногда зуб нужно удалить по ортодонтическим показаниям.
Какую анестезию используют при удаление молочных зубов у детей?
Если речь идет об удалении молочного, уже шатающегося зуба, без осложнений и признаков воспаления, то такое удаление не требует обезболивания.
Если удаляют проблемный молочный зуб или он крепко сидит в челюсти, то применяют местную анестезию для детей, иногда с седацией.
Удаление зубов под наркозом (общей анестезией) возможно в специальных клиниках, где работает бригада анестезиологов. С медицинской точки зрения в большинстве случаев нет никакой необходимости удаления молочных зубов под наркозом. Обычно это обусловлено страхом ребенка и его родителей. Применение наркоза оправдано только в случае серьезных психических нарушений, или сложного заболевания, т.к. от него больше опасностей, чем преимуществ.
Чем опасно раннее удаление молочных зубов?
Если временный зуб вынужденно удалаяют раньше срока его естественного выпадения более, чем на год, то речь идет о раннем удалении. Такая ситуация провоцирует нарушения прикуса и неправильное развитие всей зубочелюстной системы, вплоть до задержки роста челюстей.
Соседние зубы стремятся занять место своего удаленного собрата, происходит смещение всех
расположенных рядом зубов и их корней, выдвигаются на образовавшееся свободное место и зубы-антагонисты. В результате, постоянные зубы могут прорезаться хаотично и даже вне зубного ряда. В дальнейшем такая проблема будет требовать длительного ортодонтического лечения.
Кроме этого, ранее удаление жевательных зубов приводит к перераспределению нагрузки на передние зубы, которые, в свою очередь, начинают разрушаться.
Поэтому так важно стремиться сохранить все молочные зубы на своих местах максимально долго, желательно до сроков их естественной смены.
Что делать, если ребенку рано удалили молочный зуб?
Если случилась неприятность, и у ребенка был удален один или несколько молочных зубов раньше срока, необходимо принять меры по восстановлению зубного ряда и сохранению места после удаленных зубов.
Для этого используются специальные зубные протезы – съемные пластинки с искусственными зубами или устанавливают специальные ортодонтические конструкции. В любом случае после раннего удаления нужно обязательно отвести ребенка на консультацию к ортодонту – он подскажет правильное решение. Подробнее о лечении проблем неправильного прикуса у детей читайте: «Детская ортодонтия - исправление прикуса у детей».
Когда нельзя удалять молочный зуб?
Бывают ситуации, когда удалять молочный зуб НЕЛЬЗЯ, чтобы не усугубить состояние ребенка или не спровоцировать серьезные осложнения.
- Если ребенок болеет острым инфекционным заболеванием, то удаление нужно отложить до полного выздоровления.
- Если в полости рта есть острый воспалительный процесс - стоматит, гингивит, кандидоз (молочница), то удаления проводят после стихания острой стадии заболевания.
- Если зуб находится в зоне любой опухоли, удаление проводят вместе с новообразованием и в стационаре.
- С осторожностью проводится удаление зубов маленьким пациентам, страдающим заболеваниями центральной нервной системы, сердца, почек, крови.
Что делать после удаления зуба у ребенка?
- Проследите, чтобы тампон, который поставили после удаления, ребенок выплюнул через 15-20 минут.
- После удаления в лунке должен остаться сгусток крови, который защищает ее от воспаления. Не нужно очищать лунку от крови, полоскать рот, ребенок не должен трогать место удаления руками или предметами.
- Если ребенку делали обезболивание, объясните малышу, что ему нельзя кусать на онемевшую сторону пока не пройдет чувство холода и мурашек.
- Несколько дней кормите ребенка только теплой мягкой пищей.
- Следите за качественной гигиеной, зубки чистить не только можно, но и нужно, мягкой зубной щеткой, старательно обходя место удаления.
- Если удаление зуба было сложным, то постарайтесь ограничить ребенка в двигательной активности, чтобы не спровоцировать кровотечение.
Как правильно подготовить ребенка к удалению зуба в детской стоматологии?
- Храбрый ребенок тот, который знаком с местом и ситуацией, поэтому родителям нужно постараться, чтобы первый визит в стоматологическую клинику не был связан с лечением, а тем более удалением зубов и болью. Ходите с ребенком в стоматологическую клинику на профилактические осмотры, детские праздники, которые мы регулярно проводим, берите ребенка с собой, когда сами идёте лечить зубы.
- Хорошая уютная клиника – сегодня не мечта, а доступная реальность. Зайдите в клинику сами без ребенка, познакомьтесь с доктором. Обстановка должна быть спокойная, пространство должно быть продумано и для маленьких пациентов. И, конечно, никакого крика и плача за дверями кабинетов.
- Никогда не пугайте ребенка стоматологом и, вообще, врачами, и не бойтесь их сами – дети тонко чувствуют настроение родителей.
- Спросите врача, как лучше: оставить ребенка с ним одного или присутствовать при процедуре. НИКОГДА не бросайте ребенка в кабинете стоматолога одного, если впервые у этого врача на приеме.
- Не стыдите ребенка в кресле стоматолога, не шантажируйте его подарком и не грозите наказанием. Познакомьте его с врачом, и помогите установить между ними контакт, используя природное любопытство ребенка – ему должно быть интересно, а не страшно.
Как проходит удаление зубов детям в клинике «ГАЛА ДЕНТ»
- Сначала врач осматривает полость рта ребенка и принимает решение об удалении.
- Если нужно обезболивание, проводится введение анестетика под аппликационной анестезией.
- Стоматолог накладывает щипцы на коронку и закрепляет их на зубе, не оказывая при этом сильного давления.
- Зуб аккуратно вывихивается из лунки и извлекается.
- Обязательно проводится исследование лучки, чтобы убедиться, что все корни удалены.
- Лунку зажимают ватным тампоном.
Все процедура удаления занимает до 5-7 минут. Наш детский доктор сделает все быстро и не позволит ребенку пережить излишний стресс.
Запишите вашего ребенка на консультацию к нашему детскому стоматологу и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Лечить зубы детям – это целая проблема, сплошные слезы и страх. Но по статистике дети болеют стоматологическими заболеваниями не реже взрослых. Причем это не только кариес, часто у детей встречаются и сложные заболевания – пульпит, периодонтит, заболевания десен, они так же, как и взрослые, теряют раньше времени зубы и, даже, нуждаются в протезировании.
А можно ли как-то предупредить неприятности? Как сделать, чтобы ребенок не заболел?
Ответ один, нужно заниматься регулярно качественной профилактикой!
Это единственный путь к здоровью зубов ребенка – одной правильной диеты и ограничения в сладком недостаточно. Для детей профилактика особенно эффективна, но заниматься ею нужно правильно! Тогда у вашего ребенка есть высокий шанс остаться здоровым не только в детстве, но и получить впоследствии здоровые зубы на всю жизнь. В этой статье мы рассказываем родителям о том, что в себя включает действенная профилактика детских стоматологических проблем
1. Детская зубная гигиена – главный залог здоровых зубов
Все помнят, что чистота – залог здоровья. Скопление зубного налета приводит к тому, что бактерии, содержащиеся в нем, производят повышенное количество кислоты, которая и разрушает зубы.
Когда нужно начинать регулярно чистить зубки ребенку?
Чистить зубы нужно с момента прорезывания первого зуба. Не 2-го, не 3-го, а того самого первого и единственного. Применяют для этого и специальные «зубные» салфетки, и силиконовые щетки-напальчники, но делать это нужно регулярно. Затем, в игровой форме нужно учить подрастающего ребенка правильно чистить зубы и обязательно контролировать качество процедуры. При необходимости, родители должны «дочищать» то, с чем не справился ребенок сам. К 4-5-ти годам ребенок должен научиться справляться с чисткой зубов самостоятельно.
Но в большинстве случаев, родители сами не знают, как чистить зубы правильно. В этом случае поможет консультация детского стоматолога – на первую желательно прийти примерно в годик.
Если заметили, что у ребенка на зубах много налета – значит ему нужна детская профессиональная гигиена. И не думайте, что профгигиену делают только взрослым.
Как проходит детcкая профессиональная гигиена в клинике «ГАЛА ДЕНТ» на Просвете?
Во время детской профгигиены врач в клинике проводит:
- Удаление мягкого зубного налета, даже из самых труднодоступных мест, куда щеткой дома никак не добраться.
- Полировку зубов, чтобы на них скапливалось меньше налета.
- В завершение профгигиены проводится реминерализация зубов (см. ниже)
- Стоматолог учит ребенка и его родителей правильно ухаживать за зубами дома и подбирает правильную зубную щетку и пасту.
Чем отличается детcкая профессиональная гигиена в клинике от профгигиены для взрослых?
Эмаль детских зубов более тонкая и нежная. Поэтому при проведении профгигиены зуб очищается бережно без применения жестких абразивов. В большинстве случаев у маленьких детей используются специальные щетки, резинки, мягкие полировочные диски и специальные пасты, а подросткам уже подойдет и пескоструйный способ удаления налета при помощи AirFlow. При проведении детской профгигиены не используют ультразвук.
Чтобы профгигиена работала, как эффективный метод предупреждения кариеса, проходить процедуру рекомендуется в среднем раз в полгода, а начинать можно уже с 2-х летнего возраста.
Так же регулярная профгигиена – она же и совмещенный профилактический осмотр, поможет выявить все зубные неприятности на ранней стадии. Еще один большой плюс в том, что ребенок привыкает приходить к детскому стоматологу, для него это теперь не страшно, и он знает, что лечиться - не больно. Ребенок, который регулярно проходит профгигиену никогда не будет бояться стоматолога!
2. Реминерализация зубов
Что такое реминерализация зубов?
Бактерии в полости рта активно производят кислоту, которая способствует вымыванию минералов из не очень стойкой эмали детских зубов. Она становится пористой и постепенно разрушается. Но если вовремя восполнить необходимое количество минералов, то кариеса можно избежать.
В этом и заключается процедура реминерализации (ремтерапии). Врач-стоматолог наносит на поверхность зубов специальный состав – гель, который содержит кальций, фтор, а иногда и фосфор. Минеральный состав препаратов для аппликации подбирается по показаниям для пациента. Если наносится только фторсодержащий гель, то говорят о фторировании зубов.
Способ нанесения реминерализующих препаратов может быть разным – при помощи кисточки, кап и, даже, с использованием электрофореза, когда микротоки способствуют более глубокому проникновению молекул минералов в эмаль.
Реминерализация зубов помогает укрепить эмаль. Эта процедура очень эффективна, как профилактика кариеса, и как его терапия на начальной стадии меловидного пятна. Проводится ремтерапия как курсами по несколько процедур, так и единоразово.
В каких случаях ребенку нужно делать реминерализацию зубов?
- В период прорезывания и формирования как молочных, так и постоянных зубов.
- При наличии повышенной чувствительности зубов.
- Если у ребенка наблюдается повышенное образование зубного налета.
- После перенесенных общих заболеваний, приема антибиотиков.
- При появлении на зубах у ребенка потемнений, белесых или желтоватых пятен, изменении цвета эмали всего зуба.
- До и после ортодонтического лечения.
- После профессиональной гигиены, как заключительный ее этап.
Как проходит процедура реминерализации зубов в клинике «ГАЛА ДЕНТ»?
Ремтерапия – процедура приятная и совсем безболезненная, поэтому она помогает не только укрепить эмаль, но и наладить хорошие отношения между врачом-стоматологом и вашим ребенком.
В нашей клинике мы проводим реминерализацию зубов по следующему протоколу:
Сначала врач проводит профессиональную гигиену – очищает зубки от зубного налета Затем зубы обрабатываем специальным гелем, содержащим кальций Следующий и завершающий этап - нанесение фтора.
3. Герметизация фиссур
Фиссурами называют углубления - бороздки на жевательных зубах. Как у молочных, так и у молодых постоянных зубов эти области накапливают повышенное количество зубного налета, плохо вычищаются, а эмаль здесь, наоборот, более слабая и созревает позднее. Поэтому именно область фиссур наиболее уязвима для кариеса. Чтобы предотвратить болезнь, стоматолог очищает фиссуры и заполняет их специальным пломбировочным материалом, обогащенным фтором - герметиком. Он не только надежно «запечатывает» и механически защищает углубления от налета и бактерий, но и выделяет фтор в эмаль, что дополнительно укрепляет зуб. Такая процедура и называется герметизацией фиссур.
Особенно эффективно проводить герметизацию фиссур в первые полгода после появления первых и вторых моляров, в возрасте 6-13 лет - это надежно защитит их от кариеса.
Как проходит герметизация фиссур в клинике «ГАЛА ДЕНТ» на Просвете?
Процедура герметизации фиссур недорогая, она проходит легко для пациента и не требует обезболивания.
- В начале зуб очищается от зубных отложений.
- Затем врач тщательно очищает фиссуру зуба. Он может делать это без механического удаления тканей зуба, или же с легким препарированием, если фиссура уже повреждена. Зуб обрабатывается антисептиком и высушивается.
- Затем фиссура заполняется жидким светоотвердевающим герметиком.
Часто задаваемые вопросы:
Что делать, если у ребенка много налета на зубах?
Появление чрезмерного количества зубного налета может быть спровоцировано неправильным рационом питания или общим состоянием организма ребенка. Лечение антибиотиками и инфекционные заболевания тоже могут быть причиной. Если вы заметили, что ежедневная гигиена не справляется с качественным очищением зубов, они изменили цвет (потемнели или пожелтели), то нужно обратиться к детскому стоматологу, как можно скорее. Процедура профессиональной гигиены уберет скопление налета и остановит размножение бактерий в полости рта ребенка, а врач даст рекомендации, как восстановить у ребенка микрофлору в полости рта.
Как часто нужно делать профилактические процедуры, чтобы защитить ребенка от кариеса?
Мы рекомендуем приводить ребенка на профгигиену раз в 6 месяцев. Реминерализация эмали проводится курсами и назначается врачом по результатам обследования. Одноразовым фторированием стоит завершать каждую процедуру гигиены в клинике. Весь план необходимых профилактических процедур вам расскажет врач-стоматолог на профилактическом приеме, его мы проводим нашим пациентам раз в полгода.
3. Как долго действует герметизация фиссур?
Для постоянных зубов достаточно одной герметизации фиссур, затем 1 раз в 6 месяцев проводят профилактический осмотр и корректируют герметик по мере необходимости . Срок " службы" герметиков от 1 года до 10 лет.
Запишите вашего ребенка на консультацию к нашему детскому стоматологу и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Подросший, уже имеющий свое собственное мнение человечек на приеме у стоматолога – это большая ответственность для врача. Психо-эмоциональная сфера детей школьного возраста и подростков не сформирована и уязвима, поэтому родители снижают контроль за гигиеной, и за состоянием зубов, но физиологически зубы и вся зубочелюстная система требуют повышенного внимания, т.к. в этом возрасте ребенок входит в фазу активного роста. Поэтому обращаем внимание родителей на то, что очень важно не упустить этот период - в нем закладывается здоровье зубов ваших детей на всю оставшуюся жизнь. Нужно проследить, чтобы процесс смены зубов и формирования постоянного прикуса прошел правильно и вовремя скорректировать все нарушения, если таковые будут обнаружены. А главное, сохранить только что прорезавшиеся постоянные зубы - в это время они более всего подвержены кариесу.
Как все сделать правильно и не допустить ошибок расскажем вам подробно на этой странице.
Что такое сменный прикус у ребенка?
С момента прорезывания первого постоянного зуба в полости рта ребенок входит в фазу сменного прикуса, который приходит на смену молочному. В этот период во рту у ребенка есть и молочные, и постоянные зубы. Первыми, в 6-7 лет, обычно прорезываются нижние центральные резцы и 6-ки (первые постоянные моляры). Процесс смены зубов длится примерно 5 лет и завершается к 13-14 годам прорезыванием 7-х зубов – вторых постоянных моляров.
Почему к лечению кариеса и пульпита в сменном прикусе нужен особый подход?
Новые постоянные зубы ребенка очень отличаются по своему строению от зубов взрослого человека – они имеют хрупкую, еще не минерализованную (не насыщенную минералами) эмаль и не сформированные корни. Для того, чтобы зуб «повзрослел» ему понадобится от 3-4 месяцев до 1,5 -2, 5 лет на минерализацию эмали, и до 4 лет - на формирование корней. Т.е. фактически, формирование полноценных взрослых зубов завершается к 16 годам.
До этого возраста у подростка зубы «с особенностями», поэтому до 16 лет он должен лечиться именно у детского стоматолога, как бы ему не хотелось быть уже взрослым и обращаться к «взрослому» врачу. Только детский стоматолог имеет достаточный навык лечения еще несформировавшихся до конца постоянных зубов – у него для этого есть не только знания (как лечить «молодые» зубы теоретически знает любой врач -стоматолог), но и такой необходимый ежедневный опыт. А от грамотно выполненных манипуляций зависит отсутствие рецидивов заболевания и осложнений в будущем.
Причины возникновения кариеса и пульпита постоянных зубов у детей и подростков до 16 лет.
Существует 2 основные причины возникновения кариеса - наличие в полости рта кариесопатогенных бактерий и повышенной концентрации продуктов расщепления углеводов, которые создают среду для размножения колоний бактерий. Кислота, выделяемая в процессе их жизнедеятельности, и вымывает минералы из эмали зубов, она становится пористой, хрупкой и начинает разрушаться – так образуется кариес. Подробнее о механизме развития кариозной болезни, видах кариеса и его симптомах читайте в нашей статье Лечение кариеса у взрослых - они полностью идентичны и у детей.
Рацион питания, конечно, имеет значение, но подросткам сложно объяснить, что увлечение сладкой газировкой и снеками подрывает здоровье их молодых постоянных зубов. Подросший ребенок пытается избавиться от родительского контроля и опеки, в том числе и за гигиеной зубов, а родители ему это позволяют – ведь чадо уже большое. К сожалению, наши дети в любом возрасте зубы чистить не любят, да и правильно делать это не умеют. Такой подход и приводит к тому, что дети в возрасте 9-12 лет входят в основную группу риска и имеют самые высокие показатели заболеваемости кариесом и пульпитом.
Отсутствие привычки посещать детского стоматолога в более раннем возрасте приводит к страху перед врачом, подросток отчаянно сопротивляется походу в клинику – кому же хочется «дать слабину»? В этом возрасте ребенок не хочет показать себя «не крутым». В результате – 70% обращений детей в клинику происходит по причине острой зубной боли, а это почти 90% вероятность наличия пульпита. Получив такой диагноз в столь раннем возрасте есть очень большая вероятность не сохранить свой зуб до совершеннолетия.
Надежно защитить подростка от проблем с зубами может только тщательная профилактика – регулярная профессиональна гигиена и профилактические процедуры – такие, как реминерализация и герметизация фиссур неокрепших зубов – они эффективны и безболезненны. Подробнее об этом мы рассказываем в статье о Детской профилактике и гигиене.
Как проходит лечение кариеса постоянных зубов у детей и подростков до 16 лет в клинике «ГАЛА ДЕНТ»
Лечение кариеса постоянных зубов у детей должно проходить с максимальным учетом психологического фактора и обязательно у ДЕТСКОГО врача-стоматолога с полным местным обезболиванием и при необходимости – седацией. Читайте подробнее об анестезии для детей.
Анестезирующий препарат и его дозу мы подбираем индивидуально под каждого юного пациента и используем безопасные для детей анестетики последнего поколения.
Лечение зубов под общим наркозом не желательно, т.к. оно оказывает влияние на весь организм ребенка и обосновано применяется только в самых крайних случаях, хоть родителям вариант «усыпил и вылечил», иногда, и кажется лучшим выходом.
Неосложненный кариес постоянных зубов у детей лечат так же, как и у взрослых. Вначале проводится обезболивание, затем, зуб тщательно очищается от поврежденных тканей и пломбируется. Для постоянных зубов у детей мы применяем качественные фотополимерные (светоотвердевающие) пломбировочные материалы, такие же, как и для взрослых, с точным подбором цвета в природный цвет эмали.
Также не стоит забывать о реставрации жевательной поверхности зуба – для подростков это очень важный этап лечения, потому что от качества межзубных контактов зависит правильное формирование всей зубочелюстной системы, которая находится как раз в периоде активного роста.
Общая продолжительность лечения за один визит к стоматологу в подростковом возрасте должна быть не более 40-50 минут.
Причины пульпита постоянных зубов у детей и подростков до 16 лет в сменном прикусе
Питание зуба осуществляется через сосудисто-нервный пучок, который называется пульпой. Его воспаление называется пульпитом.
- Обычно пульпит развивается как осложнение при нелеченом кариесе, когда кариозный процесс «уходит» вглубь тканей зуба, разрушает пульповую камеру и бактерии инфицируют пульпу. Такой диагноз требует серьезного внутриканального (эндодонтического) лечения.
- В подростковом возрасте дети имеют привычку не говорить родителям о том, что их что-то беспокоит, поэтому очень часто не получают своевременного лечения. В результате пациенты часто попадают на прием уже с сильной болью, осложнениями и ухудшением общего состояния (температурой, головной болью, слабостью)
- О других некариозных причинах пульпита, его основных формах, симптомах и о возможных методиках лечения читайте подробнее в Лечение пульпита (зубных каналов/эндодонтическое лечение).
Чем отличается лечение пульпита постоянных зубов у детей и подростков от лечения взрослых?
Только что прорезавшиеся «молодые» постоянные зубы еще не имеют сформированных корней. Поэтому, если предстоит лечение пульпита у подростка, врач сначала должен выяснить при помощи рентгендиагностики, сформировались ли корни у больного зуба или еще нет. Если корни не сформированы, то лечение каналов зуба проводится максимально щадяще.
К сожалению, метод частичного удаления - ампутации пульпы, который часто описывают на стоматологических сайтах, как приемлемый в этом случае, на практике работает плохо. Он дает слишком много осложнений и 100% гарантию того, что каналы зуба нужно будет повторно перелечивать, поэтому этот метод лечения у нас в клинике практически не применяется.
Так же нужно помнить, что при несвоевременном обращении за стоматологической помощью или ошибке врача пульпит у подростков быстро осложняется и переходит в гнойные формы, периодонтит (воспаление тканей окружающих зуб) и даже сепсис (заражение крови).
Как проходит лечение пульпита постоянных зубов у детей и подростков до 16 лет в клинике «ГАЛА ДЕНТ»
Пульпит – это серьезное заболевание, которое сложно лечить в подростковом возрасте, поэтому важно, чтобы врач не допустил ошибки – от этого зависит, сохранится ли зуб.
В клинике «ГАЛА ДЕНТ» на Просвете мы лечим пульпит постоянных зубов в сменном прикусе 2-мя различными методами, в зависимости от состояния пациента.
- КОНСЕРВАТИВНЫЙ МЕТОД лечения пульпита, при котором полностью сохраняется пульпа зуба. Такой метод используется при отсутствии жалоб пациента на боль при хроническом пульпите, когда пульпа затронута воспалительным процессом лишь точечно.
В этом случае на частично вскрытую пульпу врач накладывает специальное лекарство, которое консервирует верхние слои пульпы, превращая их в защитный слой. При этом, вся остальная пульпа сохраняется живой. Она полностью выполняет все свои функции и позволяет корням сформироваться до конца.
В завершении лечения на дно полости зуба накладывается изолирующая подкладка и зуб пломбируется постоянной пломбой. - ХИРУРГИЧЕСКИЙ МЕТОД лечения пульпита - ВИТАЛЬНАЯ ЛИБО ДЕВИТАЛЬНАЯ ЭКСТИРПАЦИЯ. Этот метод лечения заключается в полном удалении пульпы, чистке каналов и их пломбировании. По сути, это такое же лечение пульпита, как и у взрослых, но с небольшим нюансом. Если корни зуба еще не сформированы и верхушки не закрыты, вначале необходимо их искусственно закрыть, а потом уже постоянно пломбировать.
В этом случае верхушки зуба врач закрывает при помощи препаратов кальция, которые выводятся в корневой канал под временную пломбу примерно на 1 месяц.
Через месяц, пациенту назначается продолжение лечения. В начале второго этапа лечения делается повторный рентгеновский снимок, а потом, в зависимости от ситуации каналы либо пломбируются постоянно, либо вводится свежая порция кальция. Так повторяют до тех пор, пока корни не сформируются и верхушки корней не закроются. Только после этого каналы и сам зуб можно запломбировать постоянной пломбой. В среднем, закрытие верхушек корней зубов занимает от 4 до 6 месяцев.
После такого лечения всех своих пациентов мы ставим на диспансерный учет с бесплатными профилактическими осмотрами раз в полгода для наблюдения.
Запишите вашего ребенка на консультацию к нашему детскому стоматологу и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
По статистике ВОЗ в России в среднем семи школьникам из десяти диагностируют кариес. Проблемы с молочными зубами в 90% случаев продолжаются и в постоянном прикусе. Поэтому в этой статье мы серьезно поговорим с родителями по поводу правильного лечения кариеса молочных зубов и его осложнений – от этого зависит дальнейшее здоровье ребенка.
Почему молочные зубы нужно лечить?
Наши врачи постоянно сталкиваются с заблуждающимися родителями, которые не понимают того, что молочные зубы нужно СВОЕВРЕМЕННО и грамотно лечить. Зачем подвергать стрессу ребенка, ведь молочный зуб и так выпадет, - так часто думают родители. А еще, детскому стоматологу приходится слышать о том, что у детей зубы болеть не могут, так как «у них нет «нервов» и корней». Это большое заблуждение родителей, из-за которого ребенок приходит к врачу с уже запущенным заболеванием, болью и серьезными осложнениями. В результате, появляется риск повреждения воспалением зачатка постоянного зуба, или ребенок теряет зуб раньше положенного срока, после чего наступает очередь ортодонтических проблем, т.к. постоянные зубы не прорежутся на положенном месте.
Что такое кариес и почему им болеют дети?
Природа кариеса у взрослых и детей одинакова. Кариесопатогенные бактерии живут в полости рта человека, питаясь остатками пищи, они размножаются и образуют зубной налет. Кислота, которую они выделяют в процессе своей жизнедеятельности, вымывает из зубной эмали минералы, эмаль деминерализуется, становится пористой и, в конце-концов, разрушается - начинается кариес. Чем больше налета и бактерий – тем выше риск заболеть.
Почему для молочных зубов кариес намного опаснее?
Хрупкая эмаль первых детских зубов не устойчива к кислоте, тонкий слой дентина (зубной ткани) позволяет кариесу развиваться очень быстро, а широкие дентинные канальцы и низкая активность пульпы (зубного нерва) являются причиной частого отсутствия боли, даже при серьезном кариозном поражении.
Все это приводит к тому, что родители пропускают начальную стадию заболевания, когда кариес у ребенка можно вылечить неинвазивно, т.е. не удаляя пораженные ткани. У детей кариес легче предотвратить, чем лечить, и отлично с этой задачей справляется правильная гигиена и профилактика.
Самые распространенные причины кариеса молочных зубов
- Наличие в полости рта ребенка «плохих» бактерий. Сразу после рождения ребенок не имеет кариесопатогенных бактерий в полости рта. Но он очень легко ими заражается в процессе общения со своими родителями – при поцелуе или кушая с одной ложки, если у взрослых есть кариозные зубы. Именно поэтому педиатры так настаивают на санации полости рта отца и матери перед рождением ребенка.
- Недостаточная гигиена зубов у ребенка. Очень часто мамы не считают нужным полноценно ухаживать за первым прорезавшимся зубом – ведь он такой маленький и всего один. Но даже на одном маленьком зубике скапливается налет и начинает разрушать его еще неокрепшую эмаль. Запускается процесс кариозного поражения, которое со временем переходит и на другие, только что прорезавшиеся зубки – ведь они не могут противостоять агрессивным бактериям и кислой среде.
- Кариес у ребенка может возникнуть на фоне ослабления иммунитета после перенесенного общего заболевания.
- Прием некоторых препаратов (тетрациклиновой группы, фтора и кальция) приводит к нарушению структуры зубной эмали у ребенка (гипоплазии) и началу развития кариеса.
- Генетическая предрасположенность и нарушения в формировании плода во время беременности.
- Как следствие неправильного кормления. В возрасте до 1, 5 лет дети часто подвержены бутылочному кариесу. Сладкие смеси и соки, оставаясь на зубах после кормления становятся причиной кариозного поражения передних зубов ребенка.
Как определить кариес у ребенка?
К сожалению, кариес не спрашивает возраста и может появиться даже у очень маленьких годовалых детей сразу после прорезывания первых зубов.
Стоматологи различают 4 стадии кариеса, в зависимости от глубины поражения эмали, у каждой из которых свои определенные симптомы:
- Стадия пятна –разрушение затронуло только верхние слои эмали, которая изменила свой цвет – побелела или потемнела. На эмали еще нет углублений. На этой стадии кариес можно заметить только визуально, ребенок не предъявляет никаких жалоб. Если пятно со временем изменяет свой цвет и становится все более темным, даже черным, это значит, что заболевание прогрессирует.
- Поверхностный кариес – поражение еще не вышло за пределы слоя эмали, но на зубе заметно углубление. Цвет эмали изменен – он темнее или белесый. У ребенка по-прежнему нет жалоб, иногда зуб может кратковременно реагировать на сладкое или кислое.
- Средний кариес диагностируют тогда, когда началось разрушение дентина – т.е. тканей зуба под эмалью. На этой стадии уже заметно углубление, в нем могут застревать остатки пищи - на это чаще всего и жалуется ребенок. Зуб начинает реагировать болью на изменение температуры пищи. У ребенка может неприятно пахнуть изо рта.
- Глубокий кариес поражает все ткани зуба и фактически достигает пульпы. В зубе – большая кариозная полость, но иногда ее не видно под тонким верхним слоем эмали. Часто на этой стадии пульпита уже не избежать (см. ниже). Из-за широких зубных каналов ребенок может не ощущать сильной боли. Боль усиливается в ответ на раздражитель (механическую нагрузку, смену температуры и пр.) и уходит после очистки полости и полоскания водой. Ребенок вялый, может отказываться от пищи, особенно в вечерние часы поднимается температура. Ребенок отказывается жевать на больной стороне, но часто не может сказать, какой именно зуб болит.
Особенности детского кариеса, которые нужно знать родителям:
1. Быстрое развитие заболевания.
Слабая эмаль и широкие каналы молочных зубов приводят к быстрому прогрессированию кариеса, который может развиться до средней стадии за несколько недель. А от начала воспалительного процесса в пульпе до гнойной формы может пройти не более 24 часов.
2. Детский кариес на имеет возрастных ограничений.
Кариесом болеют дети любого возраста, включая детей первого года жизни.
3. У детей чаще могут наблюдаться очень агрессивные и нехарактерные для взрослых формы заболевания.
Множественные кариозные поражения, когда кариесом поражаются практически все зубы, а также стремительная формы развития болезни, т.н. генерализованный кариес встречаются у детей чаще, чем у взрослых. Также дети болеют и особыми формами кариеса, которые у взрослых не встречаются. Циркулярный кариес поражает все поверхности зуба по кругу, что часто приводит к перелому коронки и необходимости удаления зуба, а плоскостной кариес, развивается только на поверхности зуба, поражает всю эмаль зуба, но при этом не углубляется в нижерасположенные ткани.
Лечение кариеса молочных зубов в клинике «ГАЛА ДЕНТ»
Мы считаем, что лечение кариеса у маленьких пациентов должно быть обязательно комфортным, безопасным и безболезненным.
Ребенку не должно быть больно на стоматологическом приеме, поэтому, если кариес глубокий, в клинике «ГАЛА ДЕНТ» на Просвете мы делаем обезболивание специально подобранными и безопасными для ребенка анестезирующими препаратами.
Пломбируют молочные зубки специальными пломбировочными светоотвердевающими материалами, специально созданными для детей и абсолютно безопасными. Они бывают не только обычными – такими, как у взрослых, но и яркими, с блестками. Помимо достижения эстетического эффекта, такие пломбы выделяют фтор в ткани зуба для его дальнейшего укрепления и прослужат до естественной смены зуба в положенное время.
Для лечения передних зубов у маленьких пациентов, либо же, как метод отсроченного лечения кариеса у деток, которые очень бояться стоматолога и бормашины, когда с ребенком сложно «договориться», особенно когда кариес выявлен на первом в жизни ребенка приеме у стоматолога, применяется метод серебрения зубов.
Серебрение молочных зубов
Серебрение молочных зубов - это достаточно, эффективный, хотя и не очень эстетичный метод лечения кариеса молочных зубов БЕЗ препарирования тканей зуба, т.е. без сверления.
Суть метода серебрения в том, что зуб, с начавшимся кариозным процессом, смазывается специальным составом, после чего на его поверхности остается слой восстановленного серебра, которое обладает сильным дезинфицирующим действием. Да, зубик окрашивается в черный цвет, и это не всем деткам нравится, особенно маленьким принцессам. Но можно и поиграть, и придумать целую историю про черный зубик.
Родителям нужно понимать, что серебрение – не является лечением, а тем более панацеей от кариеса, как многие сейчас считают, это только способ консервации кариозного процесса, чтобы кариес не разрушал зуб дальше. Целесообразность такого лечения определяет ТОЛЬКО врач на очном осмотре ребенка.
Что касается профилактики кариеса, то серебрение является очень эффективным средством, если у ребенка появились самые первые признаки поражения зуба – вот тут очень важно провести процедуру вовремя и не упустить время.
Если же у ребенка уже есть кариозная полость – ее все равно нужно пломбировать, ожидание оправдано только в случае психологических особенностей вашего ребенка – врач обязательно даст родителям верный совет, как лучше поступить.
Что такое пульпит молочных зубов?
Если кариес у ребенка вовремя не вылечить, то рано или поздно процесс разрушения зубной ткани затронет пульповую камеру, патогенные микроорганизмы попадут в пульпу (нервно- сосудистый пучок, который питает зуб) и вызовут ее воспаление – это и есть пульпит молочных зубов.
Сразу предостережем родителей от еще одной ошибки! У молочных зубов есть и корни, и нервы. Даже маленький ребенок в 2 года может заболеть пульпитом. Причем, из-за особенностей строения молочных зубов, инфицирование пульпы происходит гораздо быстрее. Ребенок испытывает такой же дискомфорт, как и взрослый, но для ребенка пульпит гораздо опаснее в отношении осложнений. Кроме того, здоровье его будущих постоянных зубов может оказаться под угрозой.
Почему ребенок может заболеть пульпитом?
- Пульпит у ребенка может начаться, как осложнение нелеченого кариеса. Главная опасность в том, что заболевание часто протекает бессимптомно, и родители пропускают его начало. Кардинально помочь могут только регулярные профилактические осмотры у детского стоматолога.
- Инфекция может попасть в пульпу с кровью после острого инфекционное заболевания. В этом случае на фоне снижения общего иммунитета ребенок заболевает пульпитом и без кариозного поражения зуба.
- Травма молочного зуба тоже может быть причиной заноса инфекции - это часто случается с непоседами. Нужно не пропустить ушиб зуба и обязательно сразу обратиться за помощью к детскому стоматологу, который сможет предотвратить заболевание.
- Ошибки врача-стоматолога при лечении кариеса – обработка полости рта агрессивными антисептическими растворами, например спиртом, перегрев тканей зуба при препарировании без хорошего охлаждения, или неправильно подобранный пломбировочный материал могут спровоцировать пульпит.
Симптомы пульпита молочных зубов.
Самый важный вопрос, который интересует родителей: как узнать, заболел малыш пульпитом или нет, а если заболел, то можно ли сохранить ему зуб.
Пульпит совсем не означает, что больной зуб нужно удалить! Сегодня пульпит молочных зубов эффективно лечится, и удаление – это крайний случай при запущенной болезни.
До 2-х летнего возраста пульпит в основном поражает передние резцы, а после 3-4-х лет – чаще болеют боковые зубки ребенка.
Различают острую и хроническую форму пульпита молочных зубов, каждая из них может поражать только часть пульпы, или всю ее целиком. Так же состояние характеризуется степенью воспалительного процесса – она может варьироваться от легкой начальной до тяжелой гнойной. Выраженность симптомов зависит от формы заболевания.
- Зубная боль не является обязательным симптомом. Ребенок может вообще не испытывать боли, или боль будет слабой и ноющей, но при наличии пульпита зуб обязательно реагирует болью на постукивание, жевание, горячее. От холодного, наоборот, наступает облегчение. При сильном воспалительном процессе боль обычно начинается ночью, гнойные формы пульпита сопровождаются пульсирующей болью. Маленький ребенок просто перестает жевать на больной стороне, но сказать, какой именно зуб болит, он не может.
Если острый пульпит не лечить, со временем он переходит в хроническую форму, боль исчезает до следующего обострения. Самопроизвольного излечения не наступает, инфекция дремлет и все глубже проникает в ткани челюсти, выходя за пределы зуба, и становится причиной осложнений.
Поэтому, если у ребенка был приступ зубной боли, но затем она внезапно исчезла, не в коем случае нельзя просто забыть об этом, нужно обязательно посетить детскую стоматологию.
При закрытой кариозной полости пульпит сразу развивается как хронический, минуя острую стадию.
- Чувство распирания и увеличенного зуба возникает из-за разрастания тканей пульпы на фоне инфекции и скопления инфильтрата. Ребенок часто говорит о том, что зуб «другой», слишком большой и мешает во рту.
- На щеке с больной стороны часто развивается отек в виде припухлости, а ткани вокруг зуба воспалены и покраснели.
- Общая интоксикация организма: повышенная температура, головная боль, вялость, отсутствие аппетита, анализ крови показывает повышенный СОЭ.
- Неприятный гнилостный запах изо рта указывает на гангренозную форму хронического пульпита временных зубов.
Чем отличается пульпит молочных зубов у детей от пульпита у взрослых?
Строение молочного зуба отличается от строения постоянного. В молочных зубах очень широкие дентинные канальцы, менее чувствительная, но более объемная пульпа. Кроме того, у ребенка слабее общий иммунитет. Этим и объясняется различие в симптомах и характере протекания заболевания у взрослых и детей.
- В молочных зубах острый пульпит развивается и переходит в гнойную форму очень быстро. Прогрессирование заболевания можно увидеть по ухудшению общего состояния ребенка.
- Пульпит у ребенка может начаться при неглубоком кариозном поражении и даже без видимых признаков кариеса зуба.
- Острый пульпит у детей склонен переходить в хроническую форму. Если так произошло, то боль и симптомы общей интоксикации исчезают до следующего обострения, но при этом болезнь прогрессирует и может вызвать серьезное воспаление околозубных и костных тканей.
- Часто из-за широких дентинных канальцев у детей даже при серьезном воспалении отсутствуют сильные боли, поэтому и незначительная жалоба ребенка на зубную боль должна насторожить родителей. Это повод для визита к детскому стоматологу.
- Воспаление пульпы и околозубных тканей может повредить зачатки постоянных зубов, так же, как и неверно выбранный метод лечения.
Лечение пульпита молочных зубов в клинике «ГАЛА ДЕНТ»
Существует несколько способов лечение пульпита молочных зубов. Какой из них применить – решает стоматолог в каждом конкретном случае, но в ходе лечения ОБЯЗАТЕЛЬНО должны быть соблюдены 3 условия:
- Сохранение возможности окончательного формирование корней, если они у молочного зуба еще не до конца сформированы.
- Сохранение питания ростковой зоны несформировавшегося постоянного зуба.
- Отсутствие в дальнейшем осложнений и рецидивов заболевания.
Принцип лечения пульпита состоит в том, чтобы купировать воспаление в пульпе, для этого используют как консервативный, так и хирургические методы лечения.
- Консервативный метод лечения пульпита молочных зубов заключается в том, что врач вскрывает пульповую камеру и накладывает на пульпу специальный лечащий состав, после высыхания которого, дно камеры укрепляется специальной прокладкой и зуб пломбируется. Такой метод лечения хорошо переносится ребенком, не повреждает ростковую зону, но подходит он только при незначительном воспалении в начальной стадии заболевания или случайном вскрытии пульповой камеры при травме или во время лечения кариеса. В остальных случаях он может спровоцировать дальнейшее воспаление периодонта (тканей, удерживающих зуб в лунке).
- Хирургический метод лечения пульпита молочных зубов, с частичным (ампутация), или с полным удалением пульпы (экстирпация). Причем оба метода бывают витальными, когда операция проводится на живой пульпе, и девитальными, когда проводят удаление или ампутацию мумифицированой пульпы)
Полное удаление пульпы для молочных зубов крайне нежелательно, а при несформированных корнях полностью противопоказано, т.к. лишает зуб питания, возможностей роста, формирования корней и правильного последующего развития постоянного зуба на этом месте.
В клинике «ГАЛА ДЕНТ» лечения пульпита проводится за 2 посещения методом девитальной ампутации пульпы.
По этой методике врач удаляет только пораженные части пульпы, не затрагивая ее корневую часть. В первый визит под анестезией врач вскрывает пульповую камеру и накладывает безмышьяковистую пасту c временной пломбой примерно на 7 дней. Во второе посещение (через 7-10 дней) производится ампутация пульпы, пломбирование каналов и постановка постоянной пломбы.
Этот метод наиболее щадящий для молочных зубов из всех существующих, не требует сильной анестезии, он сохраняет зуб живым и не нарушает питание зачатка постоянного зуба.
Общая продолжительность лечения для ребенка до 7-8 лет не должна превышать 30 минут.
Запишите вашего ребенка на профилактический осмотр нашему детскому стоматологу и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Статистические данные по стоматологическим заболеваниям удручают, в России у 80% школьников обнаружен кариес, у взрослых заболеваемость кариесом – под 100%, болезнями пародонта в возрасте 35-40 лет болеют 65-70% населения, в зависимости от региона. Все это приводит к тому, что, если заглянуть в рот к среднестатистическому россиянину старше 65 лет, то окажется, что у него отсутствуют 18 зубов. Вся беда в том, что стоматологические болезни начинаются постепенно и незаметно, а культура их профилактики до сих пор у нас не развита. Не привык наш рядовой человек приходить к стоматологу, когда ничего не болит. Вот только когда заболело, уже дело плохо, это – не начало, а печальный конец заболевания, которое, чаще всего, закончится потерей зуба. На Западе эта проблема давно решена стоматологической страховкой, там запускать зубы попросту очень дорого и невыгодно. Поэтому практика регулярных профилактических плановых осмотров, которые покрываются страховыми выплатами, очень популярна и востребована. Сегодня она приходит и в Россию стараниями тех медицинских учреждений, которым не безразлично здоровье их пациентов.
Что дает ранняя профилактика стоматологических болезней?
Нужно понимать, что обратного развития болезни полости рта не имеют, и будут только прогрессировать. Кариес сам по себе не проходит. И то, что у Вас ничего не болит – не гарантирует того, что Вы здоровы – чтобы убедиться в этом, читайте нашу статью про кариес. Единственное решение – обнаружить болезнь «в зародыше» и сразу вылечить.
Маленьким и взрослым пациентам клиники «ГАЛА ДЕНТ» на Просвете позволяют это сделать вовремя плановые профилактические осмотры у стоматолога-терапевта, которые доступны абсолютно БЕСПЛАТНО, и проходят как полноценная консультация-осмотр.
Даже один больной зуб является источником инфекции для всего организма, нагружает иммунную систему, ставит под угрозу все органы (туда могут быть занесены бактерии с током крови.)
Если же по вине болезни зубов нарушена функция зубочелюстной системы – не пережевывается пища, нагружены остальные зубы и височно-нижнечелюстной сустав, то последствия будут еще тяжелее:
- Генерализованное разрушение остальных зубов. Чем больше у пациента больных зубов, тем сильнее нагрузка на еще здоровые, которые начинают стремительно разрушаться.
- Авитаминоз, вследствие плохой усвояемости пищи,
- Заболевания желудка и кишечника, из-за плохо пережеванной пищи,
- Артроз височно- нижнечелюстного сустава (ВНЧС),
- Болезни слизистой полости рта вследствие травм, вплоть до онкологических.
Почему посещать плановые профилактические осмотры нужно с определенной частотой, а не как получится?
Мы предлагаем нашим пациентам посетить стоматолога -терапевта планово, заранее назначив дату приема, и советуем делать это раз в полгода. Именно столько времени нужно, чтобы плохо отчищенный зубной налет минерализовался и превратился в зубной камень, который начнет провоцировать заболевания десен. Примерно же за 6 месяцев, при прогрессирующей деминерализации зубной эмали, образуется начальное кариозное пятно, которое может быть диагностировано. Так что срок назначен обдумано и оптимально.
В чем преимущества ранней стоматологической диагностики и профилактики?
Своевременное выявление болезней зубов и полости рта позволяет пациенту в дальнейшем избежать многих неприятностей.
- Лечение зубов и десен на ранней стадии заболевания требует меньше времени, оно менее травматичное, более эффективно, проходит без боли и дискомфорта, которого не избежать в запущенных случаях.
- Регулярная забота о своих зубах позволит вылечить зуб без депульпирования (удаления «нерва»), сохранит его живым, а это залог того, что и глубокую старость Вы встретите со всеми своими родными зубами.
- Чем раньше пациент начнет стоматологическое лечение, тем меньше денежных средств он потратит на выздоровление, т.к. чем сложнее лечение, тем оно дороже. Мы уже даже не говорим о протезировании и имплантации, которые понадобятся в случае потери зуба. Особенно это понимают пациенты, которые однажды уже прошли процедуру даже единичного протезирования – впоследствии они начинают относиться к своему стоматологическому здоровью гораздо внимательнее.
Как проходит плановый профилактический осмотр в клинике «ГАЛА ДЕНТ»
- На предыдущем приеме у нашего стоматолога пациенту заранее назначается удобный для него день и час следующего планового бесплатного профилактического приема. Дата планируется примерно через 6 месяцев и заносится в компьютере в карточку пациента.
- За несколько дней до назначенной даты наш администратор звонит пациенту, чтобы напомнить ему о приеме. Право пациента подтвердить посещение или перенести визит на другое, более подходящее для него время. Если пациент не явился на плановый прием без предупреждения, он теряет право на БЕСПЛАТНЫЙ осмотр в дальнейшем.
- На приеме врач стоматолог-терапевт осматривает зубы и слизистую полости рта пациента, определяет уровень гигиены.
- По результатам осмотра, пациенту может быть предложена профессиональная гигиена полости рта, назначены специальные средства для ежедневной гигиены, или проведение реминерализующей терапии, а также определяется следующая дата профилактического визита.
- Если врач нашел признаки заболевания, то может быть назначена дополнительная рентген диагностика, чтобы точно определить степень и область поражения.
- Назначается следующий прием для проведения лечения, или, если необходимо, пациент направляется на прием к другим специалистам.
Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Сразу оговоримся, что в данной статье мы будем разбирать особенности ПЛАНОВОГО консультационного приема, он не имеет отношения к экстренному приему, когда ситуация требует оказания немедленной стоматологической помощи пациенту.
Для чего необходим консультационный прием у стоматолога?
В 80% случаев стоматологический недуг начинается в скрытой для пациента форме, поэтому пациент может и не подозревать, что нуждается в лечении. Еще сложнее пациенту при первых признаках дискомфорта определить, что с ним и к какому специалисту необходимо обратиться для лечения. Поэтому первое, что Вы должны сделать, как пациент – это обратиться за консультацией к стоматологу – терапевту, который проведет осмотр и даст рекомендации относительно Ваших дальнейших действий.
Консультационный прием решает целый ряд задач:
- Обеспечивает профилактический контроль состояния пациента с целью предупреждения развития заболеваний.
- В ходе консультационного приема проводится первичный осмотр и предварительная диагностика пациента.
- На консультационном приеме пациент получает направления на дополнительную диагностику для постановки окончательного диагноза, профилактические процедуры (чистку, фторирование), направление к специалисту конкретного стоматологического профиля при необходимости.
- Одним из видов консультационного приема является консультация стоматолога-терапевта перед проведением процедуры отбеливания.
- Консультация у профильного специалиста – хирурга, ортодонта, ортопеда и др. дает возможность не только получить предварительную оценку своего состояния и ориентировочный план лечения, но и выбрать того специалиста, которому вы доверите свое здоровье. Мы рекомендуем получать профильные консультации хотя бы у 2-3 врачей.
Главные отличия консультационного приема
В большинстве случаев на консультационном приеме врач не выполняет лечебных процедур. Основная цель такого прием – знакомство врача с пациентом, получение максимально полной информации о его состоянии и планирование возможных вариантов лечения.
В случаях, когда для решения проблемы пациента необходимо незначительное вмешательство, врач прямо на консультации окажет ему необходимую помощь.
В нашей клинике «ГАЛА ДЕНТ» консультации проводят такие специалисты
- Стоматолог-ортодонт
- Стоматолог-терапевт
- Стоматолог-ортопед
- Стоматолог-хирург, имплантолог
- Детский стоматолог
Если пациенту требуется комплексное лечение, мы проводим МЕЖПРОФИЛЬНЫЕ консультации, на которых присутствуют врачи нескольких специализаций (например, терапевт, хирург, ортопед и/или ортодонт). В результате будет составлен единый комплексный план лечения, требующий участия нескольких врачей, каждый из которых будет подключаться к процессу лечения в нужное время.
Виды консультаций в клинике «ГАЛА ДЕНТ»:
Часть консультаций в нашей клинике – бесплатные:
- Акционные (см. сезонные акции)
- Профилактические плановые осмотры у стоматолога-терапевта
- Консультации у детского стоматолога
- Дистанционные консультации on-line.
Консультации профильных специалистов - платные
Длительность консультаций стоматологов в клинке «ГАЛА ДЕНТ»:
- Консультация специалиста – от 30 минут,
- Ортодонтическая консультация – не менее 45 минут,
Как проходит консультация в клинике «ГАЛА ДЕНТ»
Во время проведения консультации наши врачи всегда придерживаются определенной последовательности действий:
- Перед приемом должен быть собран подробный анамнез – для этого пациент заполняет Лист здоровья пациента.
- На приеме врач проводит визуальный осмотр и дополнительный опрос пациента.
- Далее врач ставит предварительный диагноз, рассказывает пациенту о том, какую диагностику ему необходимо пройти для постановки окончательного диагноза, какие существуют варианты лечения, и их стоимость.
- В большинстве врач демонстрирует уже завершенные клинические случаи из его практики, которые похожи на случай пациента.
- В обязательном порядке врач отвечает на все вопросы пациента.
- Назначается дата следующего приема.
Как подготовиться к эффективной консультации?
Если вы впервые собираетесь на прием в клинику «ГАЛА ДЕНТ» на Просвете, то обязательно прочитайте памятку для наших новых пациентов
Чтобы консультация прошла максимально эффективно возьмите записи, которые вел ваш предыдущий врач (свою карту из поликлиники вы можете просто сфотографировать), вспомните и выпишите все препараты, которые вы принимаете в данный момент.
В случае, если вы болеете простудным инфекционным заболеванием, герпесом каймы губ, конъюнктивитом - постарайтесь отложить свой визит к стоматологу до выздоровления.
Вам был назначен прием, но внезапно изменились планы и вы не сможете прийти? Сообщите пожалуйста об этом нашим администраторам как можно раньше по тел. + 7 (901) 972-90-90.
Консультация у детского стоматолога
Нарыдавшись однажды в детстве в кресле стоматолога, люди боятся лечить зубы всю оставшуюся жизнь. Чтобы так не случилось с Вашим ребенком, прислушайтесь к совету детских стоматологов. Они рекомендуют родителям не дожидаться проблем с зубами у ребенка, а заранее найти для малыша доктора в уютной клинике и периодически приходить к нему на консультацию вообще БЕЗ ПРОВЕДЕНИЯ лечебных манипуляций. Дети быстро осваиваются в необычной обстановке, хороший детский врач не напугает ребенка, а подружится с ним. И потом уже лечить зубки будет не так страшно и горько.
Даже, если у ребенка уже начались проблемы с зубами – мы все равно настаиваем – первая консультация – это просто знакомство с доктором и ТОЛЬКО осмотр. А со второго визита можно уже начинать потихоньку лечиться. Уважаемые родители, не пренебрегайте этим советом!
Дистанционная консультация онлайн
Если вы хотите сразу, не отходя от компьютера, понять, что же не так с вашими зубами, получить ответ на конкретный вопрос, дополнительный взгляд на вашу проблему, или альтернативное мнение другого врача-стоматолога вы можете получить консультацию нашего специалиста онлайн.
Перейдите на страницу, заполните все поля специального опросника и задайте ваш вопрос. Ответ врача с рекомендациями придет на указанный вами электронный адрес.
Что нужно знать пациенту, если он хочет пройти дистанционную консультацию
Необходимо понимать, что дистанционное консультирование не может считаться на 100% достоверным и направлено на информирование пациента о наиболее вероятном диагнозе, а также о том, с чего необходимо начать решать его проблему.
Внимание! При дистанционной диагностике наши врачи не назначают прием лекарственных препаратов!
Данный вид помощи мы предлагаем для того, чтобы помочь пациенту определиться с тем, к какому специалисту ему необходимо очно обратиться и в какие сроки.
Диспансерное наблюдение
Клиника «ГАЛА ДЕНТ» на Просвете работает по принципу районного стоматолога, поэтому все наши пациенты и члены их семей получают возможность встать на регулярный диспансерный учет и проходить плановые профилактические осмотры у стоматолога-терапевта раз в 6 месяцев БЕСПЛАТНО.
Соблюдение сроков таких приемов гарантирует своевременное обнаружение кариеса и других патологий ротовой полости. В этом случае болезнь не успеет перейти в запущенную стадию, и ее лечение будет более эффективным, быстрым и дешевым.
Запишитесь на консультационный прием – и убедитесь сами.
В нормальном здоровом состоянии мы не задумываемся о строении полости рта, а оно достаточно сложное. Наши мягкие ткани и мышечные органы - губы, щеки, язык, прикреплены к черепу тонкими слизистыми тяжами, которые удерживают ткани на положенном месте. Такие тонкие соединительные тяжи и называют «уздечками». Примерно у 20% населения планеты они не в норме: слишком короткие или слишком толстые, а могут быть и закреплены в неправильных местах. Это создает напряжение в тканях и вызывает ряд стоматологических проблем.
Чтобы их избежать «проблемные» тяжи нужно скорректировать путем несложной хирургической операции. В зависимости от того, какую проблему имеет пациент, и как выражена «аномальность» тяжа, нужно выбирать тип оперативного вмешательства и время, когда его проводить оптимально. Расскажем вам в этой статье о том, как провести коррекцию наилучшим образом.
Какие проблемы в зубочелюстной системе вызывают «неправильные» уздечки и тяжи?
Нормальное состояние слизистых тяжей от патологии отличить очень просто: при патологии их длина недостаточна, а их расположение мешает движениям губ и языка. Патология является врожденной и не может быть вылечена НЕхирургическим методом.
Различают 3 вида патологии развития слизистых оболочек полости рта:
- Чрезмерно короткие или прикрепленные в неправильном месте уздечки верхней и нижней губы.
- Короткая уздечка языка, которая ограничивает его подвижность.
- Недостаточный размер преддверия полости рта, т.е. пространства, расположенного между губами и деснами
Каждая из этих патологий может вызывать нарушения работы всей зубочелюстной системы, причем очень серьезные.
Это могут быть:
- Сложности с едой: маленькому ребенку сложно сосать, а позже пережевывать пищу.
- Проблемы с дикцией и произношением отдельных звуков.
- Торможение роста нижней челюсти, вследствие чего развивается с несоответствие челюстей друг другу, формируется неправильные прикус.
- Формирование диастемы – т.е. промежутка между центральными резцами на верхней челюсти.
- Заболевания десен. Вследствие повышенного напряжения при артикуляции и постоянного травмирования возникает воспаление десневого края и отхождение десны с образованием пародонтологического кармана. Далее следует оголение корней зубов и их постепенное расшатывание.
Что такое пластика уздечек и слизистых тяжей?
Пластика уздечек и слизистых тяжей – это целый ряд хирургических операций, суть которых сводится к увеличению длины слизистого тяжа за счет его надрезания или иссечения, а при необходимости – коррекции места его закрепления.
Виды пластики уздечек и слизистых тяжей
В зависимости от вида патологии различают 3 вида пластики уздечек и слизистых тяжей:
- Пластика уздечки верхней и нижней губы. Это простая операция, которая выполняется очень быстро. Она необходима при коротких или слишком объемных уздечках верхней и нижней губы. Может проводиться методом подрезания или иссечения уздечки, в некоторых случаях выполняется перемещение места закрепления уздечки с наложением швов или даже без.
- Пластика уздечки языка необходима в случае короткой уздечки языка, когда тяж прикреплен ближе к кончику языка, и затрудняет его подвижность. Проводится таким же способом, как и пластика уздечек губ. В случае, если тяж прозрачный, не имеет мышечных волокон и кровеносных сосудов операция будет бескровной и проводится даже без обезболивания.
- Пластика преддверия полости рта или вестибулопластика. Пространство между губами и деснами, ограниченное щеками и есть преддверие. Если его глубина менее 5 мм, то при движении губ создается большое напряжение на десневом крае, который буквально подрывается при каждом движении. Поэтому основной причиной, по которой выполняется такое вмешательство являются заболевания пародонта. Для увеличения преддверия слизистые рассекают и формируют необходимую глубину. Операция проводится амбулаторно и длится не более 20 мин.
Когда нужно делать пластику уздечек и слизистых тяжей?
Стоматологами определен возраст, в котором лучше всего делать тот или другой вид пластики слизистых оболочек.
- Пластику уздечки верхней и нижней губы рекомендуется проводить в возрасте 5-8 лет, когда прорезались центральные резцы. Если ребенок испытывает проблемы с приемом пищи и произнесением звуков, то операцию можно сделать раньше, дождавшись появления молочных передних зубов.
- Пластику уздечки языка часто рекомендуют проводить сразу после рождения, поскольку в этом возрасте она проходит совсем безболезненно и предотвращает все последующие проблемы. Существует обыкновение проверять уздечку языка сразу после рождения. Но, если патология была не выявлена, то провести коррекцию можно или по мере ее проявления, или в любом другом возрасте по необходимости.
- Пластика преддверия полости рта рекомендуется детям в возрасте 8-9 лет, после появления всех нижних постоянных зубов.
Но очень часто к нам приходят пациенты с уже сформированными стоматологическими проблемами, причиной которых являются патологии уздечек и слизистых тяжей. В этих случаях коррекция должна проводится в любом возрасте, если ее не сделали ранее.
Показания к проведению операции по пластике уздечек и слизистых тяжей
- Проблемы с питанием: сосанием, жеванием, глотанием.
- Проблема с речью и неправильным произношением.
- Проблемы с дыханием.
- Диастема.
- Неправильный прикус, несоответствие челюстей по размеру, разворот передних зубов.
- Прогрессирующие заболевания десен.
- Сложности с протезированием, в том числе с имплантацией или ношением съёмного протеза.
Противопоказания к пластике слизистых тяжей
- Воспалительные заболевания слизистых полости рта.
- Инфекционные заболевания.
- Повышенная температура.
- Онкология.
- Болезни крови.
- Психические нарушения.
Как делают пластику уздечек и слизистых тяжей?
- Введение анестезии. О большинстве случаев операцию выполняют под местной анестезией. Иногда достаточно даже аппликационной, если проводится подрезание прозрачных тяжей – такая операция будет безболезненной и бескровной. Под наркозом подобные операции проводить не рекомендуется, исключением могут стать слишком возбудимые дети.
- Дезинфекция операционного поля. Данный тип операций требует очень тщательной дезинфицирующей обработки операционного поля – от этого зависит отсутствие осложнений и скорость заживления.
- Хирургический этап. Подрезание, иссечение и/или перемещение места крепления уздечки. Ушивание проводится по необходимости.
- Заключительная обработка раны дезинфицирующим раствором. Поверх раны после вестибулопластики может быть наложен бандаж или надета специальная пластинка для формирования необходимой глубины преддверия.
Все виды пластики слизистой проводятся амбулаторно и переносятся пациентами хорошо.
Как быстрее восстановиться после операции?
- Соблюдать режим перевязок, антисептической обработки и гигиены, прописанный врачом.
- Принимать по графику назначенные препараты.
- Перейти на щадящее, не раздражающее и не травмирующее слизистую питание, избегать горячего.
- Ограничить физические нагрузки.
Период восстановления в зависимости от объемов вмешательства займет от нескольких дней до 2-х недель.
Пластика уздечек и слизистых тяжей в клинике «ГАЛА ДЕНТ»
- Диагностика аномалии развития уздечки или слизистых тяжей в клинике «ГАЛА ДЕНТ» на Просвете проводится непосредственно на консультации. Иногда пациенты приходят к нам по направлению от других врачей. Обычно у маленьких детей первыми проблему замечают врачи-неонатологи или педиатры. В более взрослом возрасте аномалия развития слизичтыз полости рта обнаруживается на приеме врача-ортодонта, пародонтолога или хирурга.
- Для постановки диагноза обычно достаточно визуального осмотра, дополнительной диагностики не требуется. Поскольку операция простая, то нет необходимости в дополнительном обследовании пациента. Сбор анамнеза проводится путем опроса и заполнения «листа пациента».
- Для того, чтобы пациент не получил воспалительных осложнений и все быстрее зажило, перед пластикой слизистых необходимо провести полную санацию полости рта. Вылечить кариес, если есть – острые воспаления десен и слизистых и сделать профгигиену. У пациента во рту должно быть обязательно «чисто», чтобы восстановление после операции шло быстрее.
- Операцию обязательно проводят в условиях хирургического кабинета, под местной анестезией. Сама процедура длится от 5-7 до 20 минут, в зависимости от сложности и вида.
- После операции пациент получает все назначения по уходу за полостью рта в послеоперационный период и ему назначается повторный контрольный осмотр через несколько дней.
Подозреваете, что у Вас или Вашего ребенка аномальная уздечка? Запишитесь на консультацию к нашим специалистам и воспользуйтесь всеми преимуществами лечения в клинике «ГАЛА ДЕНТ».
Часто задаваемые вопросы
Можно ли проводить пластику уздечки губы детям до года?
Ответ:
Да, если уздечка не дает возможности ребенку нормально сосать. Если ребенок может нормально питаться, то лучше подождать рекомендованного 5-летнего возраста.
Могут ли аномалии уздечек вызывать нарушения произношения и мимики лица?
Ответ:
Да, такое возможно. При своевременной коррекции все функции самостоятельно приходят в норму.
Если пластика уздечек не была сделана в детском возрасте, есть ли ограничения на проведения такой операции взрослым?
Ответ:
Если по каким-то причинам ребенку с аномалиями развития слизистых тяжей не сделали хирургическую коррекцию, то во взрослом возрасте человек сталкивается с определенными стоматологическими проблемами, и ему все равно назначают операцию. Пока не устранена аномалия, невозможно вылечить ее следствие. Поэтому пластику уздечек и слизистых тяжей делают пациентам в любом возрасте при наличии показаний.
Стоимость пластики уздечек и слизистых тяжей в клинике «ГАЛА ДЕНТ»
Консультация специалиста 500 ₽
Дополнительные услуги
| Пластика уздечки языка | 5 000 ₽ |
| Пластика уздечки губы | 3 500 ₽ |
| Пластика преддверия полости рта (вестибулопластика) | 7000 ₽ |
Самое важное из прочитанного

Слизистые тяжи в полости рта крепят мягкие ткани к костям черепа. В норме они должны иметь положенную длину, толщину и располагаться в точно выверенных природой местах.

В случае аномального развития уздечки губ и языка могут быть короче и/или толще, чем это необходимо для правильного функционирования зубочелюстной системы. Также они могут быть расположены в неправильном месте.

Пластика уздечек и слизистых тяжей – это общее название целого ряда хирургических операций, направленных на устранение аномалий развития слизистых оболочек полости рта.

Все аномальные уздечки необходимо корректировать при помощи операции, т.к. они провоцируют серьезные последствия: пародонтологические заболевания, формирование неправильного прикуса, нарушение других физиологических процессов.

Прежде, чем лечить любое последствие аномалий слизистых полости рта: заболевания десен, неправильный прикус, закрывать диастему и пр., необходимо сначала провести хирургическую коррекцию, чтобы устранить причину.

Любая операция по пластике уздечек и слизистых тяжей – это несложное и быстрое хирургическое вмешательство, которое лучше делать в детском возрасте.